Системный везикулит — гранулематоз Вегенера
 Гранулематоз Вегенера (ГВ) – заболевание, которое встречается очень редко. При нем воспаляются стенки в средних и мелких кровеносных сосудах (артерии, артериолы, венулы, капилляры), в последующем поражаются дыхательные пути с развитием в них некротических изменений, приводящих к образованию гранулем.
Гранулематоз Вегенера (ГВ) – заболевание, которое встречается очень редко. При нем воспаляются стенки в средних и мелких кровеносных сосудах (артерии, артериолы, венулы, капилляры), в последующем поражаются дыхательные пути с развитием в них некротических изменений, приводящих к образованию гранулем.
Впервые симптомы этого везикулита описал в 1931 году Х. Клингер, а в 1934 — Ф. Вегенер, немецкий патологоанатом, он первый расценил его как самостоятельную нозологическую единицу, поэтому заболевание носит его имя.Гранулематоз чаще выявляется у лиц среднего возраста — 30–50 лет, болеют и мужчины, и женщины.
Этиология и патогенез
Этиология ГВ не известна; считается, что заболевание является аутоиммунным, при этом вырабатываются антитела к собственным клеткам. Предрасполагающими факторами, которые могут привести к иммунным нарушениям, являются перенесенные ранее вирусные или бактериальные инфекции, вакцинация, переохлаждения, стрессы.
При сбое в иммунной системе в организме образуются аутоантигены, вызывающие развитие иммунного ответа, это приводит к появлению аутоантител к компонентам цитоплазмы нейтрофилов (антинейтрофильные цитоплазматические антитела — АНЦА) и циркулирующим иммунным комплексам (ЦИК), они фиксируются в стенке сосуда, что увеличивает ее проницаемость, повышается уровень лимфокинов, угнетающих передвижение макрофагов. Макрофаги выделяют ферменты, усиливающие повреждение стенок сосудов и способствующие образованию гранулем и некрозов.
Клиника
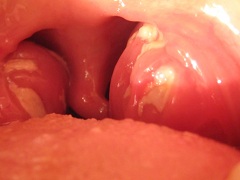
Начинается заболевание с общих симптомов: лихорадка, ознобы, боли в мышцах, суставах, снижение веса. Поражаются верхние дыхательные пути: развивается стойкий ринит с гнойно-геморрагическим отделяемым, длительно не поддающиеся лечению синуситы, могут быть перфорации носовой перегородки, некротическая ангина, заглоточные абсцессы, отиты, часто язвы в полости рта.
У 60–70% больных в патологический процесс вовлекаются легкие, в них появляются инфильтративные изменения с последующим распадом легочной ткани и образованием полостей. Клинически проявляется кашлем с отхождением слизисто-гнойной мокроты, кровохарканьем, нарастает одышка. Развивается легочная недостаточность.
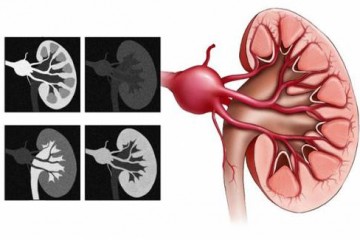
Более чем у половины больных страдают почки, появляются симптомы гломерулонефрита: выраженная протеинурия, гематурия, симптомная гипертензия, в крови повышается уровень креатина, мочевины. Гломерулонефрит может быстро прогрессировать, что приводит к нарастанию почечной недостаточности, прогноз при этом неблагоприятный.
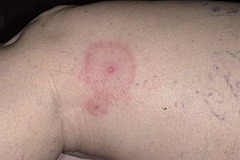
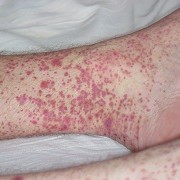
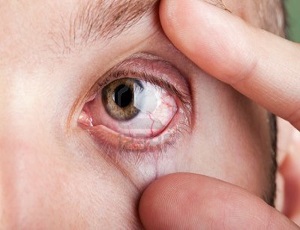
Часто при ГВ появляются кожные изменения: геморрагическая сыпь, различные язвенно-некротические элементы. Возможно поражение органа зрения: конъюнктивиты, увеиты, гранулема в околоорбитальной области, иногда бывает деструкция глазницы, полная потеря зрения из-за стойки ишемии зрительного нерва.
У 15–20% пациентов наблюдается поражение периферической нервной системы – асимметричная полинейропатия. В редких случаях поражается сердце с развитием гранулематозного миокардита, могут быть перикардиты.
Диагностика
Диагностика заболевания сложная, развивается процесс постепенно, поэтому на ранних стадиях часто нет полной клинической картины заболевания.В анализах крови наблюдается анемия, лейкоцитоз, повышение СОЭ, С-реактивного белка, может быть ревматоидный фактор.
Проведение серологических тестов на определение антинейтрофильных цитоплазматических антител очень важно. АНЦА при гранулематозе Вегенера определяются у 55–90% больных.
Огромное значение играет проведение биопсии пораженных органов, при этом в биоптате выявляются гранулематозно-некротические изменения сосудистой стенки и периваскулярного пространства.
Лечение
Применяют сочетание цитостатиков (циклофосфамид, азатиоприн) и глюкокортикостероидов (преднизолон, метилпреднизолон). Комбинации и дозы определяются в зависимости от течения и активности заболевания.При быстропрогрессирующем течении заболевания, с быстрым нарастанием почечной недостаточности проводятся плазмаферез и гемосорбция.
Прогноз
Более 85% больных хорошо отвечают на лечение, в 70–72% достигается полная ремиссия.Без лечения больные погибают в течение 2 лет от легочной, почечной недостаточности.