Лейкоплакия мочевого пузыря
Лейкоплакия — заболевание, характеризующееся ороговением слизистых оболочек. Подобного рода патологические процессы могут развиться в большом числе органов и частей тела, включая внутреннюю стенку мочевого пузыря. Без адекватного лечения болезнь приводит к существенному ухудшению качества жизни пациента или даже к летальному исходу.
Причины
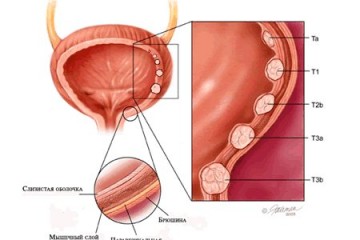
Внутренняя стенка мочевого пузыря покрыта слизистой оболочкой, которая играет роль естественной защиты тканей органа от агрессивного воздействия урины. В некоторых случаях клетки переходного эпителия замещаются на клетки плоского. Поверхность переходного эпителия покрыта мукополисахаридной субстанцией, которая и предохраняет мочевой пузырь от бактериальных инфекций и химически активных компонентов урины, в особенности состоящих из калия. Плоский эпителий подобной особенностью не обладает. В результате патологической трансформации тканей ионы калия начинают раздражать нервные окончания, что приводит к периодическим спазмам мочевого пузыря. Параллельно с этим на внутренних стенках органа формируются очаги воспаления.
У современной медицины и науки нет однозначного объяснения, почему развивается лейкоплакия мочевого пузыря. В настоящее время наиболее перспективными считаются следующие версии:
- реакция эпителия на проникновение инфекции в мочевой пузырь. Возможен как восходящий (из наружных половых органов), так и нисходящий (из других органов, например, почек) путь заражения;
- спонтанная трансформация эпителия — патологические процессы развиваются без объективных предпосылок;
- эмбриологические закладки эктодермальных клеток — предрасположенность к лейкоплакии вызвана индивидуальными особенностями или некоторыми нарушениями в период внутриутробного развития.
Лейкоплакия мочевого пузыря диагностируется преимущественно у женщин (средний возраст пациентов — 40 лет), что обусловлено особенностями строения органов мочевыделительной системы. У мужчин уретра имеет большую длину (около 20 см против 3-5 см у женщин), поэтому вероятность восходящих инфекций уменьшается. Даже у здоровых женщин на внутренней стенке мочевого пузыря имеются области плоского эпителия. Это не приводит к ороговению тканей и другим негативным последствиям и не считается диагностическим симптомом, поскольку представляет собой естественную реакцию на секрецию эстрогена.
[alert color=»blue» icon=»info-circle»]Чаще всего лейкоплакия локализуется на шейке мочевого пузыря. Риск патологии увеличивается после 30 лет.[/alert]
В качестве провоцирующих факторов выделяются:
- общее снижение иммунитета, к примеру, вследствие продолжительной болезни, стресса, несбалансированного питания, частого переутомления, вредных привычек, несоблюдения режима дня;
- гормональные сбои из-за неправильного применения контрацептивов, лечения гормональными препаратами или патологий эндокринной системы;
- хронические патологии органов, расположенных в тазовой области;
- беспорядочные половые связи, игнорирование средств барьерной контрацепции и посткоитальных антисептиков;
- наличие в организме очагов хронической инфекции в том числе удаленных — в ротовой полости (кариозные зубы), дыхательной системе.
Симптомы, формы и виды патологии
Лейкоплакия мочевого пузыря различается по целому ряду признаков. Так, по конкретной локализации пораженной области выделяется лейкоплакия:
- тела мочевого пузыря;
- шейки мочевого пузыря.
В зависимости от конкретного характера трансформации эпителия диагностируются:
- клиническая лейкоплакия. После замещения переходного эпителия образуются бляшки, начинается ороговение и омертвение тканей;
- морфологическая лейкопатия. Метаплазия не сопровождается ороговением и омертвением тканей.
Также выделяются 3 формы лейкоплакии:
- плоская легче всего переносится пациентами, поскольку внешние симптомы не проявляются. На слизистой оболочке мочевого пузыря наблюдаются локальные помутнения. Пораженная область немного возвышается над окружающими тканями. Пациенты почти не испытывают дискомфорта, за исключением периодических легких спазмов мочевого пузыря;
- бородавчатая. Пораженные области на стенках мочевого пузыря хорошо заметны, имеют четкие очертания и бугристую поверхность. В некоторых случаях одновременно диагностируются плоская и бородавчатая формы лейкоплакии;
- эрозийная. Метаплазия приводит к появлению множественных трещин и эрозий на слизистых оболочках мочевого пузыря.
Лейкоплакия мочевого пузыря сопровождается следующими симптомами:
- боль в области малого таза. На ранних этапах болезни дискомфорт возникает периодически. В дальнейшем боль ощущается постоянно. Симптом наиболее интенсивно проявляется при лейкоплакии шейки мочевого пузыря;
- нарушения мочеиспускания — боль, жжение в процессе деуринизации, прерывистая или слабая струя, неполное опорожнение мочевого пузыря, учащенное мочеиспускание, подтекание мочи;
- общая слабость и дискомфорт.
Течение болезни
Лейкоплакия мочевого пузыря проходит 3 стадии:
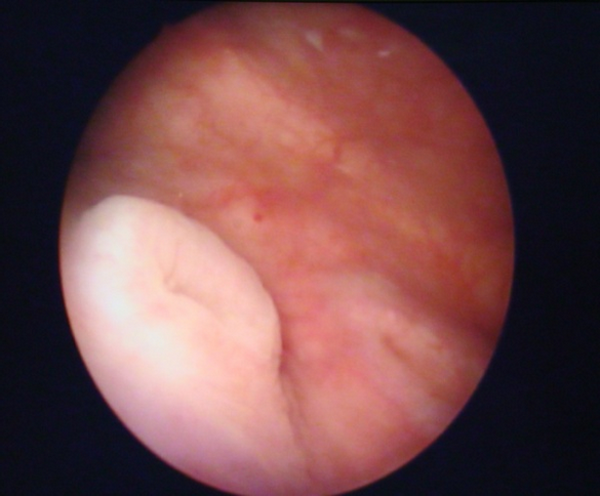
- клетки переходного эпителия заменяются клетками плоского. Площадь и толщина пораженных областей незначительны. При визуальном осмотре заметны небольшие помутнения, которые в дальнейшем увеличиваются в размерах и приобретают перламутровый оттенок;
- плоскоклеточная метаплазия становится хорошо заметной при визуальном осмотре внутренней стенки мочевого пузыря (в процессе цистоскопии). Площадь пораженных областей увеличивается;
- площадь метаплазии продолжает увеличиваться. Наступает ороговение и омертвение тканей.
Внутренняя стенка мочевого пузыря, лишенная естественной защиты, становится уязвимой для воспалительных процессов, что может спровоцировать начало или обострение хронических инфекционных заболеваний. На поздних этапах значительно уменьшается вместимость мочевого пузыря — уже спустя примерно 20 минут после полного опорожнения наблюдается подтекание урины.
[alert color=»green» icon=»chevron-down»]Лейкоплакия может привести к потери функциональности мочевыделительной системы или почечной недостаточности, результатом которой часто становится смерть пациента.[/alert]
Ряд ученых и врачей относят лейкоплакию мочевого пузыря к предраковым состояниям. В связи с этим отсутствие адекватной терапии значительно повышает риск злокачественных новообразований.
Диагностика и лечение
При подозрении на лейкоплакию мочевого пузыря назначаются:
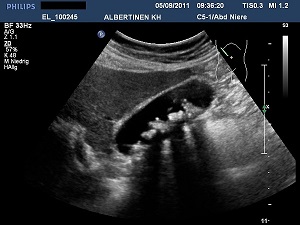
- ультразвуковое исследование органов малого таза;
- гинекологический осмотр;
- анализ проб содержимого влагалища;
- исследования на наличие венерических заболеваний;
- общий анализ крови;
- бактериологический, биохимический, общий анализ мочи, проба по Нечипоренко;
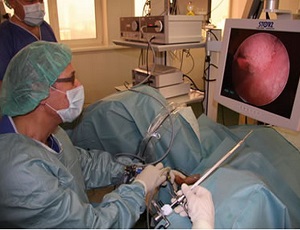
- цистоскопия — в уретру вводится цистоскоп, оснащенный видеокамерой, что позволяет детально осмотреть всю внутреннюю поверхность мочевого пузыря. Во многих случаях такая диагностическая операция проводится под анестезией;
- биопсия тканей внутренней стенки мочевого пузыря;
- иммунограмма.
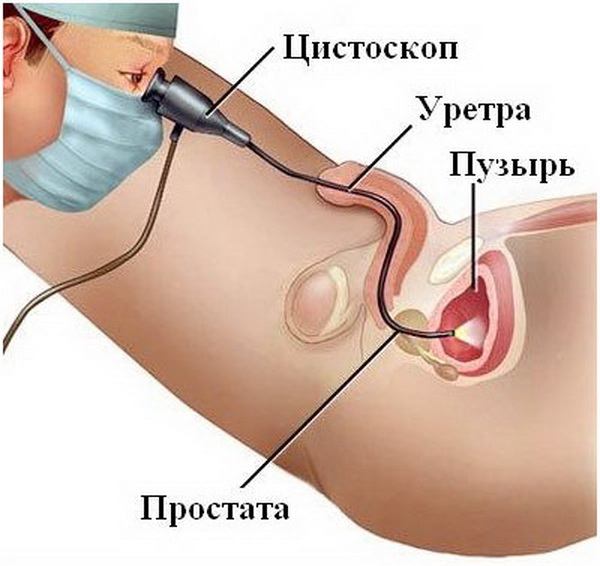 Лейкоплакия имеет волнообразное течение, поэтому диагностические исследования, проводимые в период ремиссии, когда симптомы почти не заметны, часто не позволяют выявить наличие болезни.
Лейкоплакия имеет волнообразное течение, поэтому диагностические исследования, проводимые в период ремиссии, когда симптомы почти не заметны, часто не позволяют выявить наличие болезни.
Известны многочисленные случаи, когда лейкоплакия ошибочно диагностировалась как цистит, что объясняется близкой симптоматикой. Поскольку методы лечения этих патологий существенно различаются, после начала терапии состояние пациента постепенно ухудшается. Такой проблемы можно избежать, если проводить обследование, включающее в себя цистоскопию, сразу же после появления первых симптомов болезни. При визуальном осмотре внутренней стенки мочевого пузыря у больных лейкоплакией заметны характерные внешние изменения пораженных участков, тогда как при цистите подобных признаков нет.
Из-за сходной симптоматики лейкоплакии и злокачественных опухолей, а также вероятности перерождения клеток пораженных областей в раковые обязательно проведение биопсии.
Также симптомы лейкоплакии схожи с признаками многих заболеваний мочеполовой системы — простатита, аденомы предстательной железы, уретрита и пр.
Лечение патологии в зависимости от текущей клинической картины требует:
- курса приема медикаментов. Назначаются противовоспалительные, общеукрепляющие и антибактериальные препараты, а также иммунокорректоры;
- оперативного вмешательства;
- физиотерапии. Такие методы могут использоваться в качестве основного лечения или применяться на этапе реабилитации для восстановления иммунитета и функциональности мочевыделительной системы.
[alert color=»yellow» icon=»thumbs-o-up»]Хирургические методы лечения считаются крайней мерой. В них нет необходимости на ранних этапах болезни.[/alert]
Оперативное вмешательство предусматривает трансуретральную резекцию мочевого пузыря. Подобные операции проводятся следующим образом:
- вводятся анестезирующие препараты;
- через мочеиспускательный канал пропускается резектоскоп, оснащенный видеокамерой и осветительным прибором. Такое техническое оснащение обеспечивает полный визуальный контроль над ходом операции. Хирургический прибор может проникнуть в любую область, включая шейку мочевого пузыря;
- пораженные участки слизистых оболочек удаляются и прижигаются, благодаря чему потери крови минимальны.
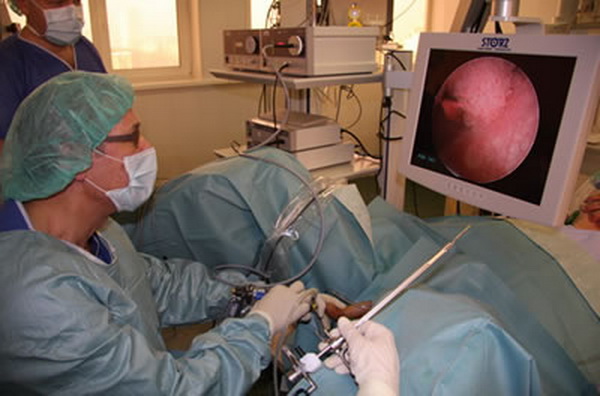
После операции на теле пациента не остается шрамов, поскольку разрезы не производятся.
Физиотерапевтические методы предусматривают более щадящее воздействие, благодаря чему на слизистом эпителии мочевого пузыря не образуется струпьев. При лечении лейкопатии могут назначаться:
- магнитотерапия;
- орошения внутренней стенки мочевого пузыря растворами хондроитина, гиалуроновой кислоты, гепарина;
- лазеротерапия — необходимый лечебный эффект достигается посредством облучения области над мочевым пузырем лазером;
- электрофорез — введение небольших доз препаратов при одновременной стимуляции тканей электрическим током.