Бронхоэктатическая болезнь легких
Содержание:
- ДРУГИЕ РЕСПИРАТОРНЫЕ БОЛЕЗНИ, ПОРАЖАЮЩИЕ ГЛАВНЫМ ОБРАЗОМ ИНТЕРСТИЦИАЛЬНУЮ ТКАНЬ J80-J84
- Клиническая картина
- Лечение бронхоэктатической болезни
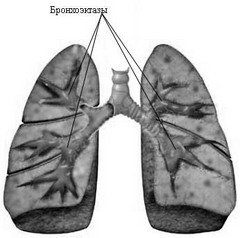
- Бронхоэктатическая болезнь
- Диагностика бронхоэктатической болезни
- Клиническая картина
- Бронхоэктатическая болезнь патогенез.
- Бронхоэктатическая болезнь лечение
- Бронхоэктазы симптомы
- Бронхоэктазы что это такое
- Лечение и профилактика бронхоэктатической болезни, бронхоэктазов
- Причины возникновения
ДРУГИЕ РЕСПИРАТОРНЫЕ БОЛЕЗНИ, ПОРАЖАЮЩИЕ ГЛАВНЫМ ОБРАЗОМ ИНТЕРСТИЦИАЛЬНУЮ ТКАНЬ J80-J84
J81 Легочный отек
Острый отек легкого. Легочный застой (пассивный) Исключены: гипостатическая пневмония (J18.2) легочный отек:• химический (острый) (J68.1)• вызванный внешними агентами (J60-J70)• с упоминанием о болезни сердца БДУ или сердечной недостаточности (I50.1)
J82 Легочная эозинофилия, не классифицированная в других рубриках
Эозинофильная астма. Пневмония Леффлера. Тропическая (легочная) эозинофилия БДУ Исключены: вызванная:• аспергиллезом (B44. -)• лекарственными средствами (J70.2-J70.4)• уточненной паразитарной инфекцией (B50-B83)• системными поражениями соединительной ткани (M30-M36)
J84 Другие интерстициальные легочные болезни
Исключены: интерстициальные болезни легкого, вызванные лекарственными средствами (J70.2-J70.4) интерстициальная эмфизема (J98.2) болезни легкого, вызванные внешними агентами (J60-J70) лимфоидный интерстициальный пневмонит, вызванный вирусом иммунодефицита человека (B22.1)
J84.0 Альвеолярные и парието-альвеолярные нарушения. Альвеолярный протеиноз. Легочный альвеолярный микролитиазJ84.1 Другие интерстициальные легочные болезни с упоминанием о фиброзе Диффузный легочный фиброз. Фиброзирующий альвеолит (криптогенный). Синдром Хаммена-Рича Идиопатический легочный фиброз Исключены: легочный фиброз (хронический):• вызванный вдыханием химических веществ, газов, дымов или паров (J68.4)• вызванный излучением (J70.1)J84.8 Другие уточненные интерстициальные легочные болезниJ84.9 Интерстициальная легочная болезнь, неуточненная. Интерстициальная пневмония БДУ
Клиническая картина
Встречаются формы бронхоэктазов, протекающие в течение многих лет без выраженных симптомов (небольшой кашель почти без мокроты). Однако над определенным участком, чаще в задненижнем отделе легкого, иногда в участках, близких к сердцу, которые, к сожалению, часто врачом не выслушиваются, в течение ряда лет отмечаются единичные сухие и на ограниченном пространстве мелко- и среднепузырчатые трескучие, влажные хрипы. Интенсивность аускультативных явлений различна в разные периоды. Это так называемые сухие бронхоэктазы, обычно весьма небольшой величины. Больные чувствуют себя вполне удовлетворительно и жалоб не предъявляют.
Большей же частью у больных с бронхоэктазами повышена восприимчивость к «простуде», «к гриппам». Эти лихорадочные небольшие вспышки отражают обострение интерстициальной пневмонии, иногда образование новых мелких пневмонических очажков, ведущих в свою очередь к расширению пораженной области, постепенному увеличению числа и размеров бронхоэктазов. Основным симптомом в этом периоде является постоянный кашель с выделением большого количества мокроты, особенно по утрам. Мокрота может иметь неприятный запах. Задержка мокроты дает более значительные кратковременные подскоки температуры. Мокрота имеет гнойный или гнойно-слизистый характер и при стоянии делится на три слоя. В этом периоде при наличии большой бронхоэктатической полости или многих полостей меньшего размера может наблюдаться выделение мокроты «полным ртом», что далеко не является правилом, даже при распространенном процессе.
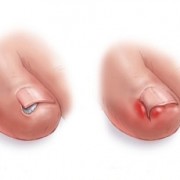
Ногтевые фаланги пальцев рук, а иногда и ног приобретают характер «барабанных палочек», а ногти — «часовых стекол». Больные худеют, их самочувствие значительно ухудшается. При распространенном характере процесса наблюдается одышка в связи с развивающейся одновременно эмфиземой легких. Кровохарканья, и весьма обильные, могут наблюдаться и при «сухих» бронхоэктазах. Они часто возникают и в более поздние периоды болезни.
Осложнениями болезни являются легочные кровотечения, абсцесс и гангрена легкого, эмболические гнойники мозга. Длительная интоксикация ведет к амилоидозу внутренних органов и к липоидоамилоидному нефрозу. Развитие эмфиземы легких и иногда легочно-сердечного синдрома (он чаще развивается при диффузном пневмосклерозе без выраженных бронхоэктазов) является в сущности не осложнением бронхоэктазов, а следствием дальнейшего прогрессирования бронхолегочного процесса, давшего и бронхоэктазы.
И.Б.Лиxциep
«Что такое бронхоэктазы» и другие статьи из раздела Заболевания бронхов
- Кашель, хрипы и другие симптомы бронхита
- Каковы симптомы бронхоэктазов
- Вся информация по этому вопросу
Лечение бронхоэктатической болезни
Из консервативных методов лечения бронхоэктатической болезни наибольшее значение имеют антибактериальная терапия, а также мероприятия, направленные на опорожнение бронхоэктазий, улучшение дренажной функции бронхов. Для лечения обострений заболевания применяют антибиотики, сульфаниламиды, препараты фурагинового ряда. Назначение антибактериальных средств лучше проводить с учетом чувствительности микрофлоры мокроты. Используются различные способы введения препаратов в общепринятых дозировках, однако предпочтение отдается эндотрахеальному методу введения — с помощью бронхоскопа, чрезназального катетера или гортанного шприца. Наиболее эффективны лечебные бронхоскопии с отмыванием и удалением гнойного содержимого из просвета бронхов с введением антибиотиков, протеолитических ферментов (трипсин, химотрипсин по 10—20 мг на физиологическом растворе), муколитических препаратов (ацетилцистеин в виде 10% раствора по 2 мл, 4—8 мг бромгексина на изотоническом растворе).
Вначале процедуры проводят 2 раза в неделю, а затем, при уменьшении гнойного секрета, 1 раз в 5—7 дней. Эффективным мероприятием является постуральный (позиционный) дренаж путем придания телу больного несколько раз в день определенного положения, улучшающего отделение мокроты. Этой же цели служит назначение отхаркивающих средств. Для повышения общей реактивности организма назначают метилурацил, пентоксил, анаболические гормоны (неробол, ретаболил), большие дозы аскорбиновой кислоты, витамины группы В, проводят переливания крови или ее препаратов. Вследствие значительной потери белка с гнойной мокротой показано назначение полноценной диеты, богатой белками, жирами, витаминами. В период ремиссии необходимо диспансерное наблюдение, постоянное проведение постурального дренажа, общеукрепляющих мероприятий, санаторно-курортного лечения.
Наиболее популярны санатории Южного берега Крыма, однако лечение в местных специализированных санаториях в период теплого и сухого сезона также является эффективным. Благоприятный эффект дают занятия дыхательной гимнастикой, физиотерапевтические процедуры (токи УВЧ, ультрафиолетовое облучение). При наличии профессиональных вредностей проводится трудоустройство. Единственным радикальным методом лечения является удаление пораженного участка легкого. При своевременной диагностике заболевания оперативное лечение возможно у большинства больных с односторонними бронхоэктазами, особенно при поражении одной доли или отдельных сегментов. Полное излечение наступает у 50—80% больных. Лучшие результаты наблюдаются при раннем оперативном вмешательстве. После 40 лет оперативное лечение возможно лишь у отдельных больных. Противопоказаниями к операции являются двустороннее диффузное поражение легких, выраженная сердечная недостаточность.
Бронхоэктатическая болезнь
Бронхоэктатическая болезнь характеризуется регионарным расширением бронхов с преимущественной локализацией процесса в нижних отделах легких, проявляется симптомами гнойного бронхита, а нередко и кровохарканьем. Заболевание наблюдается как у взрослых, так и у детей, однако чаще оно развивается в детском или подростковом возрасте. Мужчины страдают несколько чаще, чем женщины. Большое значение в происхождении бронхоэктазий придается факторам, нарушающим проходимость бронхов и способствующим застою бронхиального секрета с последующим его инфицированием, что может наблюдаться у больных с длительным течением хронического бронхита и хронической пневмонии (в очагах пневмосклероза), при пневмокониозах, туберкулезном и сифилитическом поражениях легких.
Особенно часто развитие бронхоэктазов наблюдается в зоне ателектаза, развивающегося при обтурации бронхов рубцовыми процессами, инородными телами или опухолями. Обтурация бронха легко возникает в детском возрасте вследствие закупорки просвета бронха слизистой пробкой или сдавления тонких и податливых бронхов ребенка увеличенными прикорневыми лимфатическими узлами. Гиперплазия лимфатических узлов в любом возрасте может быть обусловлена прикорневой пневмонией или железистыми формами туберкулеза. Бронхоэктатическая болезнь развивается как у детей, так и у взрослых и у последних причиной, по-видимому, могут быть перенесенные в детстве пневмония, корь, коклюш. Одной из частых причин является грипп.
Развитие гнойного процесса в просвете бронха приводит к деструктивным изменениям всех слоев бронхиальной стенки, замещению хрящевых пластинок и мышечных волокон рубцовой тканью, что также способствует потере эластичности бронхов и возникновению бронхоэктазов. Определенное значение придается нарушениям иннервации и связанным с ними расстройствам кровотока в бронхиальных артериях, вызывающих трофические изменения в бронхиальной стенке. Случаи, когда бронхоэктатическая болезнь предшествуют развитию хронических бронхолегочных заболеваний, принято относить к первичным бронхоэктазиям или бронхоэктатической болезни. Бронхоэктатическая болезнь, осложнившая длительное течение хронических заболеваний легких, относят к вторичным, их не следует включать в понятие «бронхоэктатическая болезнь» как самостоятельная нозологичекая форма.
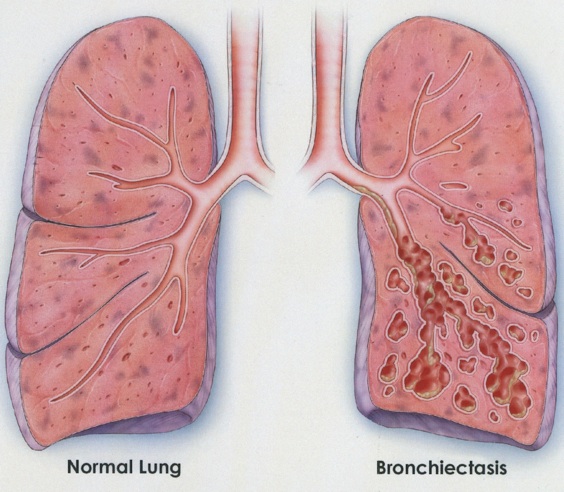
Однако нередко бывает трудно разграничить цилиндрические бронхоэктазы, осложнившие течение хронической пневмонии с явлениями локального деформирующего бронхита и изменения бронхов в начальной фазе бронхоэктатической болезни. В зависимости от формы расширения бронхов различают цилиндрические, мешотчатые (или кистоподобные) и смешанные бронхоэктазы. Врожденные, чаще кистоподобные, расширения бронхов относят к врожденным аномалиям легких (кистозная или простая гипоплазия). В последние годы в возникновении постнатально развивающихся бронхоэктазов определенное значение придается фактору врожденной предрасположенности («врожденной слабости») бронхиальной стенки. По-видимому, у лиц с врожденной слабостью бронхиальной стенки пневмонии чаще осложняются ателектазами с развитием бронхоэктазий.
Слизистая оболочка в зоне бронхоэктазий часто изъязвлена. Мышечные волокна и хрящи подвергаются деструкции с замещением соединительной тканью. Процесс сопровождается нарушением дренажной функции и застоем секрета в просвете расширенных бронхов. Часто обнаруживаются также явления хронического диффузного бронхита. При микроскопическом исследовании отмечаются замещение мерцательного эпителия многослойным или цилиндрическим, инфильтрация стенки бронха нейтрофилами. В окружающей бронхоэктазий легочной ткани обнаруживают пестрые изменения в виде ателектазов, участков фиброза, очагов бронхопневмонии, абсцедирование. Указанные изменения постепенно приводят к сморщиванию пораженного сегмента легкого. Изменения выявляются также в сосудистой системе. Бронхиальные артерии гипертрофированы, образуют многочисленные анастомозы с легочными артериями. При развитии амилоидоза выявляются характерные изменения в почках, печени и других органах. Нередко обнаруживаются абсцессы метастатического характера.
Диагностика бронхоэктатической болезни
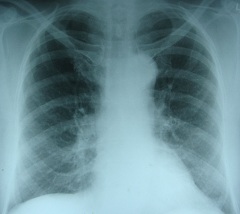
Диагноз бронхоэктатической болезни основывается на наличии в анамнезе указаний на повторные заболевания гриппом, синуситы, бронхиты, длительный, часто с детского возраста, кашель о выделением мокроты, кровохарканье. Отделение большого количества гнойной с неприятным запахом мокроты преимущественно в утренние часы, трехслойный ее характер, наличие изменений концевых фаланг пальцев в виде барабанных палочек говорят о тяжелой форме заболевания. При рентгенологическом исследовании на фоне усиления легочного рисунка и грубой, радиально сходящейся к корню тяжистости нередко выявляются ячеистость рисунка, а также признаки уменьшения в объеме пораженного участка легкого (ателектазы, локальный пневмосклероз).
Однако наибольшее значение в диагностике заболевания принадлежит контрастному исследованию бронхов — бронхографии, позволяющей, не только установить наличие и форму бронхоэктазов, но и уточнить объем поражения, что имеет важное значение для решения вопроса об оперативном лечении. Основные изменения выявляются в сегментарных и субсегментарных бронхах
При наиболее часто встречающихся мешотчатых бронхоэктазах пораженные бронхи представляются расширенными, слепо заканчиваются булавовидными расширениями. Ввиду невозможности осмотра субсегментарных бронхов бронхоскопическое исследование по своей информативности значительно уступает бронхографии. Однако бронхоскопия позволяет оценить состояние тех отделов бронхиального дерева, которые не изменены, по данным бронхографического исследования, а также проводить лечебные мероприятия.
Сходство клинических проявлений бронхита и начальных стадий бронхоэктатической болезни нередко создает трудности в дифференциальной диагностике этих заболеваний. Важная роль принадлежит тщательно собранному анамнезу. Следует учитывать, что в отличие от больных бронхоэктатической болезнью анамнез у взрослых больных, страдающих хроническим бронхитом, редко начинается с детства, клинические, проявления чаще появляются в среднем возрасте. Обострения бронхоэктатической болезни характеризуются наличием средне- и крупнопузырчатых хрипов, нередко «трескучего» характера, в одних и тех же участках легкого, тогда как при хроническом бронхите чаще наблюдаются рассеянные сухие хрипы. В затруднительных случаях решающим оказывается бронхографическое исследование. Наличие интоксикации, длительного кашля, кровохарканья заставляет дифференцировать бронхоэктатическую болезнь от деструктивных форм туберкулеза легких и центрального рака легких.
Клиническая картина
Период ремиссии
В период ремиссии бронхоэктатическая болезнь может никак себя не проявлять. Кашель наиболее характерен для этой патологии, но он далеко не всегда сопровождается выделением мокроты. И хотя классическим симптомом бронхоэктатической болезни является утреннее отхождение мокроты «полным ртом», обычно объем отделяемого не превышает 30 мл. Вне обострения мокрота чаще слизистая: прозрачная, при отстаивании не разделяется на слои. У каждого четвертого пациента в мокроте время от времени или постоянно может иметься примесь крови, чаще в виде прожилок. Усиление кровохарканья может быть спровоцировано нагрузками, горчичниками, походом в баню или сауну.
Общее состояние пациента страдает редко, только при тяжелом течении болезни. Такие пациенты могут быть истощены, анемичны, бледны, жаловаться на слабость, головокружение. Многие больные отмечают одышку, возникающую или усиливающуюся при физической нагрузке.
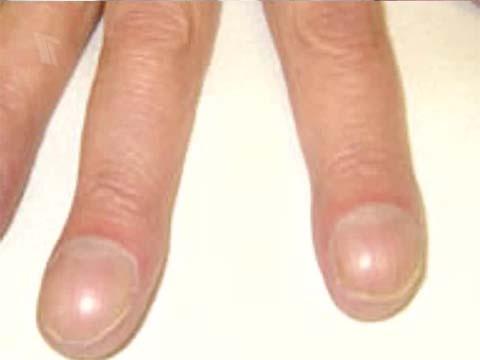
Для пациентов с бронхоэктатической болезнью характерно изменение пальцев рук: пальцы приобретают вид «барабанных палочек» — концевые фаланги пальцев утолщаются. Ногти могут принимать вид «часовых стекол»: становятся выпуклыми, ногтевая пластина – округлой и толстой.
Период обострения
Бронхоэктазы нередко являются находкой при детальном обследовании по поводу рецидивирующих пневмоний одной и той же локализации. Количество мокроты значительно увеличивается и в период обострений приобретает гнойный характер (становится желтого, желто-коричневого или зеленого цвета). Нередко пациенты могут отмечать, что после принятия позы, способствующей отхождению секрета из легких, происходит обильное его выделение. Пациента могут беспокоить боли в грудной клетке, одышка. Температура тела повышается до 38-38,5°С. Появляются симптомы общей интоксикации: головная боль, ломота в теле, слабость, плохой аппетит, потливость.
Бронхоэктатическая болезнь патогенез.
Механизм образования бронхоэктазов в общем виде выглядит следующим образом. Просвет бронха ввиду некоторых причин оказывается перекрытым: это может быть следствием образования слизистой пробки из вязкой мокроты, отека стенок бронха или сдавления его извне (например, лимфатическим узлом или опухолью). Таким образом, часть бронхиального дерева (ниже места закупорки) теряет связь с «внешним миром». Слизь, которая накапливается в этом отделе легких, обязательно нагнаивается. В здоровых легких реснитчатый эпителий мерцанием ресничек поднимает секрет бронхов в трахею, после чего мокрота с кашлем выводится из организма, а вместе с ней удаляются и болезнетворные бактерии. В данном случае этот механизм борьбы с инфекцией оказывается несостоятельным. Бурно размножаются патогенные микроорганизмы. Иммунная система реагирует на это, отправляя в очаг инфекции лейкоциты, активируя ферменты и продуцируя биологически активные вещества. Весь этот коктейль в итоге оказывает патологический эффект на стенки бронхов. Хрящи, которые составляют каркас бронхов, разрушаются, реснитчатый эпителий слущивается. Полуразрушенные стенки бронхов начинают растягиваться под действием гнойного содержимого — появляются бронхоэктазы.
Бронхоэктатическая болезнь лечение
- «Золотым стандартом» лечения бронхоэктатической болезни является хирургический метод. У 97% прооперированных больных наступает выздоровление.
- Эндобронхиальное введение лекарственных препаратов для лечения обострений должно осуществляться не реже двух раз в неделю. Таким образом, лечение обострения бронхоэктатической болезни в амбулаторных условиях крайне затруднительно.
И тем не менее, поговорим о том, что все-таки можно сделать, чтобы помочь такому больному на догоспитальном этапе.
1. Позиционный дренаж
Пациент должен быть осведомлен, какое легкое и какие его отделы поражены. От этого будет зависеть поза, в которой улучшится отхождение мокроты из пораженных бронхов под действием гравитационных сил (сегменты легких,которые поражаются наиболее часто, показаны на рисунке).
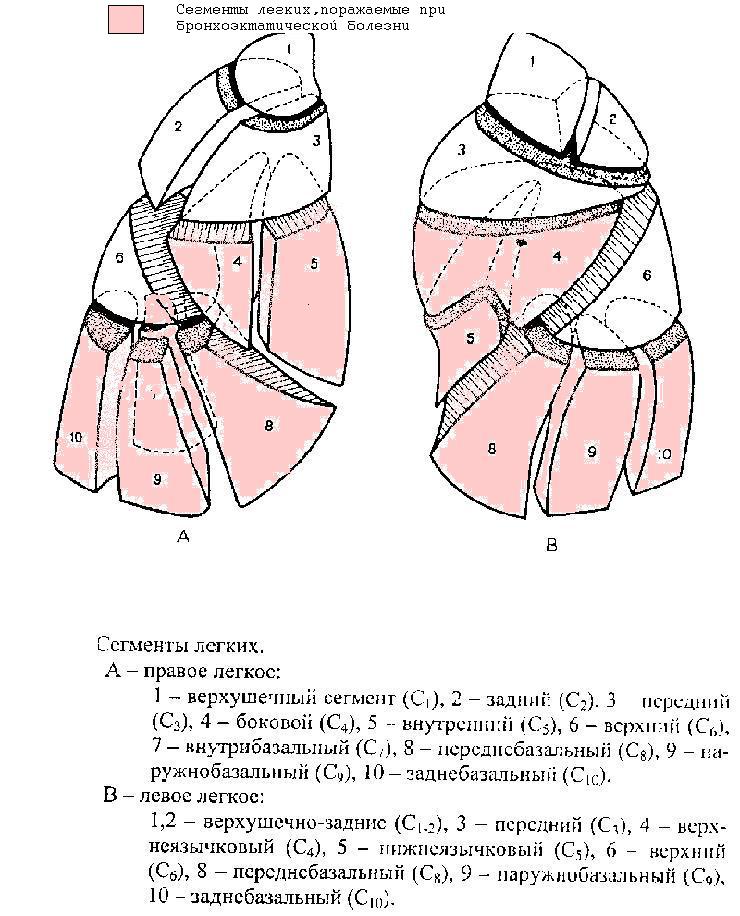
В период ремиссии нужно использовать позиционный дренаж в период пробуждения, поскольку скопившийся за ночь секрет должен быть удален, чтобы не стать почвой для развития инфекции. Второй раз за сутки обязательно делать позиционный дренаж перед сном, чтобы удалить скопившуюся за день мокроту Если обострение все же наступило, проводить в таком вынужденном « дренажном» положении (позе) нужно так много времени, сколько это возможно.
- При расположении бронхоэктазов в нижних отделах легких пациенту нужно принять положение, в котором нижняя половина туловища окажется существенно выше грудной клетки. Добиться этого можно, свесившись головой и грудью с кровати или высоко подняв ножной конец кровати.
- Если бронхоэктазы расположены в IV и V сегментах, для эффективного удаления скопившегося секрета нужно принять позу лежа на спине, причем ножной конец кровати должен быть приподнят. Под спину со стороны поражения нужно подложить валик из одеяла или подушку.
2. Антибактериальная терапия
Выбор антибиотика или их комбинации обязательно должен осуществляться на основании анализа (мокроты, смыва бронхов) на возбудителей и чувствительности их к антибиотикам. Эмпирическая терапия (лечение антибиотиками широкого спектра действия без уточнения возбудителя) при бронхоэктатической терапии мало эффективна. В период обострения предпочтение отдается введению антибиотиков в бронхи при эндобронхоскопии и внутривенно. На таблетированные препараты перейти можно лишь при выраженном улучшении симптомов заболевания. Наиболее актуальными антибиотиками для лечения бронхоэктатической болезни (обострения) являются:
- Защищенные пенициллины: Амоксиклав, Аугментин, Сультасин, Амписид.
- Цефалоспорины I-II поколения: Цефтриаксон, Цефотаксим.
- Респираторные фторхинолоны: Левофлоксацин (Таваник, Леволет, Элефлокс), Моксифлоксацин (Авелокс, Вигамокс).
Бронхоэктазы симптомы
В зоне бронхоэктазов слизистая оболочка часто изъязвлена, хрящи и мышечные волокна подвергаются деструкции и защемлению соединительной тканью. Патологический процесс сопровождает застой секрета в расширенных бронхах и нарушение дренажной функции.
Нередко наблюдаются проявления хронического диффузного бронхита. Во время проведения микроскопического исследования отмечается инфильтрация нейтрофилами стенки бронхов, замещение мерцательного эпителия цилиндрическим или многослойным. В легочной ткани наблюдаются изменения в виде участков фиброза, ателектазов и очагов бронхопневмонии. При амилоидозе наблюдаются характерные изменения в печени, почках и др. органах, могут обнаруживаться абсцессы метастатического характера.
Симптомы при приобретенных и врожденных бронхоэктазах зачастую бывают одинаковыми, и, как правило, их дифференцировать даже имея морфологические и рентгенологические данные достаточно трудно. Симптоматика напрямую зависит от распространенности бронхоэктазов, степени расширения бронхов, активности инфекции, выраженности деструкции бронхиальных стенок и длительности протекания патологического процесса.
При сухих бронхоэктазах, когда инфекция в пораженных бронхах ничем себя не проявляет и у больных отсутствует мокрота, симптоматика очень слабая или полностью отсутствует. Обычно в пораженных бронхах развивается обостряющийся периодически инфекционный процесс.
Обострению хронического воспаления способствуют очаги инфекции в носоглотке и ротовой полости. Больные с бронхоэктазами в первую очередь жалуются на кашель с гнойной или/и слизисто-гнойной отделяемой, который наиболее явно выражен в утренние часы.
В периоды обострения у больного может выходить до 200 мл мокроты в сутки. В случае длительного застоя бронхиального секрета, наблюдается присоединение гнилостных процессов, что придает мокроте неприятный, часто зловонный запах.
У большинства больных отмечается кровохаркание, при этом массивные легочные кровотечения присутствуют крайне редко. Значительное число больных жалуется на слабость, быструю утомляемость, боли в грудной клетке, повышенную раздражительность, головные боли, диспепсические явления и подавленность психики. В период обострения наблюдается увеличение СОЭ, вечернее повышение температуры тела, а также лейкоцитоз с нейтрофильным сдвигом.
В начальном периоде внешний вид больных не имеет характерных отличий. Однако по мере протекания заболевания вследствие дыхательной недостаточности и интоксикации ногти пальцев ног и рук зачастую приобретают форму «часовых стекол», а сами пальцы — форму барабанных палочек. Кожные покровы приобретают землистый цвет, наблюдается одутловатость лица, доходящая до истощения общая гипотрофия.
На рентгенограммах обычно отмечается тяжистость корней, усиление легочного рисунка, в некоторых случаях уменьшение пораженного участка легкого в объеме (локальный пневмосклероз, ателектаза). Проведение бронхографии уточняет наличие и форму бронхоэктазов и объем поражения.
Показано проведение дифференцированной диагностики бронхоэктатической болезни с такими заболеваниями как рак легких, абсцесс легкого, туберкулез и хронический бронхит. Помимо цитологического, бактериологического и рентгенологического исследований, наибольшее диагностическое значение принадлежит компьютерной томографии и бронхографии, которые наиболее точно показывают характерные поражения бронхов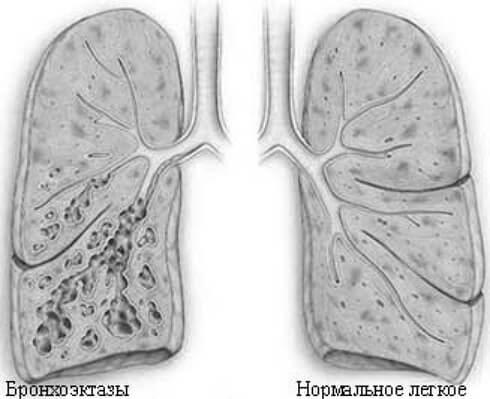
Бронхоэктазы что это такое
Бронхоэктазы – это врожденные или чаще приобретенные необратимые цилиндрические или мешковидные расширения сегментарных и субсегментарных бронхов с хроническим воспалением бронхиальной стенки, в 50% случаев — двусторонние, чаще локализованы в базальных сегментах и нижних долях.
В основе развития бронхоэктазов лежат врожденные пороки бронхиальных структур (кистозный фиброз, синдром Картагенера, синдром Виллиам — Кемпбелла — недостаточность хрящевого каркаса), перенесенные в раннем детстве пневмонии или бронхиты, нарушение защитных механизмов (гамма-глобулиновая недостаточность, нарушение фагоцитоза, α-антитрипсиновая недостаточность), осложнение других легочных и бронхиальных болезней (хронический бронхит, аспирация инородных тел).
Различают первичные и вторичные бронхоэктазы. Первичные бронхоэктазы обусловлены врожденными пороками с наступающей гипертрофией слизистой оболочки бронхов, усугубляющей нарушение дренажной функции, гиперкринией с присоединением вторичной инфекции. Причиной вторичных приобретенных бронхоэктазов может быть любое нарушение дренажной функции бронхов как функционального, так и органического происхождения, с вторичной гиперкринией, присоединением инфекции и разрушением стенки бронхов со слабо выраженным хрящевым каркасом. В последующем возникают перибронхит, отек паренхимы и рубцовое изменение ткани легкого.
Симптомы, течение. Бронхоэктазы развиваются в любом возрасте; чаще они возникают в раннем детстве, но симптомы могут появиться гораздо позже. Их тяжесть и характеристика широко варьируют у разных больных и даже у одного и того же больного в разное время. Наиболее характерен хронический кашель и отделение мокроты. У взрослых единственным симптомом «сухих» бронхоэктазов может быть кровохарканье.
Типичное начало заболевания — тяжелая пневмония с последующим неполным исчезновением симптомов и остаточным упорным кашлем с мокротой. По мере прогрессирования процесса кашель обычно становится все более продуктивным; часто он возникает с характерной регулярностью: по утрам при подъеме и поздно вечером, иногда при отходе ко сну, а в остальные часы многие больные почти не кашляют.
Свистящее дыхание, одышка, другие проявления дыхательной недостаточности и правожелудочковая недостаточность вследствие развития легочного сердца встречаются в далеко зашедших случаях, сочетающихся с хроническим бронхитом и эмфиземой. Часто выявляются признаки хронической гипоксии — симптом барабанных палочек и ногтей в виде часовых стекол.
Диагноз основывается на рентгенологическом исследовании легких, выявляющем полости, ателектаз и объемное уменьшение доли или долей легкого, инфильтрацию ткани. Томографическое исследование позволяет уточнить характер изменений легочной ткани, однако наибольшую информацию дает компьютерная томография. Уточнение локализации бронхоэктазов достигается бронхографией, которую применяют для решения вопроса о необходимости операции и ее объеме.
При одностороннем или недавно начавшемся заболевании показана бронхофиброскопия для исключения опухоли, инородного тела или другой локальной эндобронхиальной патологии
Важно учитывать возможность сочетанной патологии, в частности муковисцидоза, иммунодефицитных состояний и предрасполагающих к бронхоэктазам врожденных аномалий
Лечение. Консервативное лечение направлено на борьбу с острой и хронической инфекцией и включает антибактериальную терапию, улучшение дренажной функции бронхов: ингаляции бронхолитиков, дыхательная гимнастика, массаж грудной клетки поколачиванием, курсы санационных бронхофиброскопий, особенно сезонные. При обострениях процесса показана госпитализация. Необходима санация полости рта и околоносовых пазух.
Оперативное лечение при поражении одной доли и двух сегментов на одной стороне и максимум доли на другой выполняют в два этапа с интервалом 5- 6 мес. К абсолютным показаниям относятся рецидивирующие сильные кровотечения, когда неотложная резекция или эмболизация кровоточащего сосуда позволяют спасти жизнь больного. Оперативное лечение может быть рекомендовано у лиц не старше 40 лет, при первичных, строго локализованных бронхоэктазах.
Прогноз при возможности полноценной оперативной санации с последующими поддерживающими курсами санационной фибробронхоскопии и климатолечением благоприятный.
Лечение и профилактика бронхоэктатической болезни, бронхоэктазов
При наличии односторонних локальных бронхоэктазов своевременное оперативное лечение (резекция легкого) приводит к полному излечению. Паллиативные операции проводятся у больных с тяжелым легочным кровотечением. При выраженном обострении бронхоэктазов и кровохарканьи больные госпитализируются. Консервативное лечение включает антибактериальную терапию, мероприятия по дренированию бронхоэктазов и санации бронхиального дерева, дезинтоксикационную и иммунокорригирующую терапию.
Антибиотики назначаются при обострении бронхоэктазов с учетом характера микрофлоры и ее чувствительности к препаратам. Чаще всего используются ампициллин, амоксициллин, аугментин, цефалоспорины II и III поколения (цефуроксим, цефоперазон, цефотаксим, цефтриаксон), а также фторхинолоны (ципрофлоксацин, офлоксацин) и «респираторные» фторхинолоны (левофлокспацин, моксифлоксацин) курсами по 7-14 дней. При псевдомонидной инфекции — цефтазидих. цефеним, дорипенем, амикацин.
Обеспечение дренирования бронхоэктазов является обязательным условием успеха антибактериального лечения. Используются муколитики и бронхолитики (ингаляционные холинолитики, α-адреномиметики, теофиллины), постуральный дренаж по 6-8 раз в сутки, ручной вибрационный массаж и электрические вибромассажеры, лечебные бронхоскопии с введением бронхолитиков и муколитиков, отсасыванием гноя из дренирующего бронха и эндобронхиальным введением антимикробных средств.
Инфузионная терапия включает внутривенное введение растворов глюкозы, панангина, белковых гидрализатов, альбумина, одногрупной плазмы, донорской крови, иммуноглобулинов и декстранов (гемодез, реополиглюкин) с целью коррекции нарушений энергетического, электролитного, белкового обмена, для снятия интоксикации и коррекции иммунологических нарушений. Иммуномодулирующим действием обладают препараты вилочковой железы (Т-активин, тималин) и поливитаминные комплексы. Комбинированным действием (противовоспалительным, дезинтоксикационным, иммунокорригирующим и улучшающим микроциркуляцию) обладают методы экстракорпоральной гемокоррекции (плазмаферез, гемосорбция, ультрафиолетовое облучение крови), которые используются при тяжелом течении бронхоэктазов.
Профилактика
В предупреждении развития вторичных бронхоэктазов и обострений бронхоэктазов важное значение имеет отказ от курения, профилактика переохлаждений, ОРВИ, санация очагов инфекции в верхних дыхательных путях, адекватное лечение муковисцидоза, пневмоний и иммунодефицитных состояний
Причины возникновения
Врожденные бронхоэктазы возникают при нарушении развития бронхолегочной системы во внутриутробном периоде; иногда они сочетаются с другими пороками развития — обратным расположением внутренних органов, стреловидным небом, расщеплением верхней губы. Приобретенные бронхоэктазы развиваются, как правило, после различных бронхолегочных заболеваний (в первую очередь после пневмонии и туберкулеза) и при синдроме бронхиальной обструкции любого генеза. Изменения стенок бронхов обычно начинаются с воспалительного процесса и заканчиваются разрушением их мышечного и соединительнотканного каркаса, утолщением и нередко изъязвлением слизистой оболочки. Повышение внутрибронхиального давления бывает обусловлено сужением бронхов, скоплением в них секрета, длительным кашлем. В возникновении бронхоэктазов у детей имеет значение также нарушение постнатального развития бронхолегочной системы. Это нередко бывает связано с перенесенными в раннем детском возрасте (когда еще не закончилось формирование бронхолегочной системы) пневмониями, корью, коклюшем и др. Иногда причиной развития бронхоэктазов у детей являются аспирированные инородные тела. Другой возможный путь возникновения бронхоэктазов — механическое расширение бронхов при развитии ателектаза легкого или уменьшении объема паренхимы с последующим присоединением вторичной инфекции.