Реактивный артрит
Содержание:
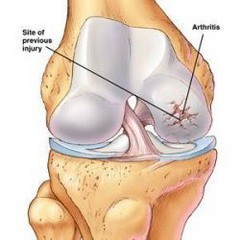
Разница между ревматоидной и реактивной формой
Реактивный артрит, в отличие от ревматоидного, может появиться у детей. Но чаще всего он развивается у людей более старшего возраста. Он характеризуется такими же интенсивными болями, но есть несколько отличий от ревматоидной формы:
- меньшая степень выраженности утренней скованности;
- при реактивной форме возникают язвы во рту;
- воспалительные процессы появляются только в острой стадии, тогда как при ревматоидной патологии они наблюдаются постоянно;
- не поражаются симметричные суставы;
- сопровождается конъюнктивитом;
- возникает после острого инфекционного процесса любого характера.
Весомые отличия между реактивным артритом и ревматоидным возникают после диагностики: при обнаружении первой болезни не выявляются ревматоидные факторы. Но зато для реактивного артрита характерно появление антигена HLA B27.
Также необходимо провести обследование мочи на содержание в ней бактерий и уровень лейкоцитов. Анализ кала назначают при подозрении на кишечные инфекции, перешедшие в острую форму или недавно излеченные (сальмонеллы и шигеллы часто становятся причиной патологии).
В результате успешного лечения реактивный артрит полностью проходит, не оставляя разрушенных суставов и других необратимых изменений. Но сохраняется риск рецидива при заражении сильными инфекционными агентами.
Классификация реактивных артропатий
Чаще всего реактивный артрит развивается на фоне хламидийной урогенитальной инфекции, на втором месте кишечная, реже причина кроется в респираторной и других инфекциях. К причинам этих заболеваний относятся также послеоперационные осложнения и иммунизация.
В частности, МКБ выделяет в отдельные подрубрики артропатии, связанные с такими причинами:
- М02.0 – кишечное шунтирование;
- М02.1 – дизентерия;
- М02.2 – иммунизация;
- М02.3 – урогенитальная инфекция (болезнь Рейтера).
Именно болезнь Рейтера является классическим примером и наиболее распространенной разновидностью реактивного артрита. Суставной синдром – лишь одно из ее проявлений, одновременно развивается уретрит и конъюнктивит. Болезнь также может проявляться изъязвлениями слизистой рта, неврологическими, кардиологическими нарушениями. Обычно уретро-окуло-синовиальный синдром, то есть одновременное поражение мочеполовой системы, глаз и суставов, провоцируют хламидии, реже он является следствием энтероколита, в таком случае используется название синдром Рейтера.
Болезнь Рейтера проходит 2 стадии:
- на инфекционной стадии процесс локализуется в мочеполовой системе;
- на иммунопатологической в него вовлекаются глаза и суставы.
В рубрику М02 входят еще две подрубрики:
- М02.8 – другие реактивные артропатии;
- М02.9 – реактивная артропатия неуточненная.
К рубрике М02.8 относят более редкие виды заболеваний с установленной причиной. Если же возбудитель достоверно не установлен, но очевидна связь артрита с внесуставной инфекцией, ставится диагноз реактивная артропатия неуточненная. В МКБ реактивные артропатии не классифицируются по локализации процесса. Для ее уточнения в коде используется вторая цифра после точки. Цифра 0 указывает на множественную локализацию (полиартрит, олигоартрит), 6 – на реактивную артропатию коленных суставов, 7 – на стопу и голеностоп.
Механизмы возникновения и развития болезни
Причина реактивного артрита неизвестна. Предположительно, в основе реактивного артрита лежит генетически детерминированная аномалия иммунной системы (заболевание в 50 раз чаще диагностируется у носителей антигена гистосовместимости HLA-B27), которая реализуется при инфицировании некоторыми микроорганизмами.
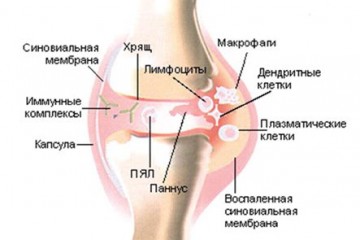
Патогенетические механизмы реактивного артрита неизвестны, хотя очевидно вовлечение иммунного ответа на микроорганизмы урогенитального тракта. Полагают, что развитие иммунокомплексного синовита обусловлено чрезмерным иммунным ответом макроорганизма на микробные антигены, находящиеся вне полости сустава, с формированием иммунных комплексов, которые откладываются в синовиальной оболочке.
Роль хламидийной урогенитальной инфекции в развитии реактивного артрита. Реактивный артрит чаще всего ассоциирован с хламидийной (Chlamydia trachomatis) урогенитальной инфекцией.
Ureaplasma urealyticum встречается нечасто и только в редких случаях может быть причиной реактивного артрита.
Причинная роль других патогенов и комменсалов половых путей возможна, но для ее оценки в настоящее время не имеется достаточного количества данных.
Урогенитальная инфекция, вызываемая микроорганизмом Chlamydia trachomatis (серотипы D, K), в наиболее распространенная в европейских странах бактериальная инфекция, передающаяся половым путем, встречающаяся как у мужчин, так и у женщин. Бессимптомная инфекция особенно характерна для женщин (до 80% случаев) и часто остается нераспознанной, приводя к заражению половых партнеров и отдаленным неблагоприятным последствиям.
Хламидии в облигатные внутриклеточные паразиты, способные латентно персистировать в организме, поражая эпителиальные, гладкомышечные клетки и макрофаги. Хламидии характеризуются двухфазным циклом развития, состоящим из чередования функционально и морфологически различных форм в культивируемых элементарных (ЭТ) и некультивируемых ретикулярных телец (РТ). Первые в метаболически неактивны, расположены внеклеточно и устойчивы к воздействию антибактериальных препаратов, их поглощение клеткой происходит путем эндоцитоза. На этой стадии ЭТ находятся внутри цитоплазматических включений в эндосом, транспортируемых в дистальные участки аппарата Гольджи, где эндосомой поглощаются необходимые для метаболизма и репликации хламидии субстанции.
После поглощения ЭТ увеличиваются и превращаются в активно делящиеся РТ. Формируется хламидийное включение в колония размером 0,6-1,5 мкм, насчитывающая до 1000 микроорганизмов. Встраивающиеся в мембрану эндосомы белки, секретируемые РТ, препятствуют их слиянию с лизосомами. Через 18-48 ч РТ вновь уплотняются. Часть из них покидают клетку, инфицируя соседние и продолжая 40-72-часовой цикл развития. Выход хламидий из эпителиальной клетки не всегда сопровождается гибелью последней, более того, для инфицированных клеток характерна усиленная пролиферация. Важную роль в процессе выживания микроорганизма играет подавление экспрессии белков главного комплекса гистосовместимости II класса. Благодаря этому эпителиальная клетка не распознается как инфицированная иммунной системой.
Действие на хламидию антибактериального препарата ведет к прекращению конденсации РТ в ЭТ. Следствием влияния антибиотиков, особенно ОІ-лактамов, является образование не делящихся, но жизнеспособных персистирующих телец. Их особенностью является резкое снижение метаболизма, определяющее устойчивость к антибактериальным препаратам. Для персистентов характерна слабая экспрессия главного белка наружной мембраны в ключевого антигена, стимулирующего иммунный ответ. Как следствие в у лиц с предрасполагающим генотипом возможно развитие аутоиммунной реакции, в частности синдрома Рейтера.
Помимо фенотипической устойчивости у хламидии выявлена устойчивость, связанная с мутацией генов. В настоящее время описаны макролидустойчивые (устойчивые ко всем макролидам) и множественноустойчивые штаммы C. trachomatis. Показано, что если микроорганизм имеет моноаллельное расположение генов резистентности, прекращение воздействия антибиотика ведет к быстрой реверсии мутантного генотипа к дикому состоянию. Следует отметить, что генотипическая резистентность встречается реже, чем фенотипическая, и также способствует неэффективности терапии и персистенции хламидий.
Диагностика
Так как все симптомы имеют, как оговаривалось выше, одинаковые причины и условия возникновения, схожие механизмы протекания болезни и похожие внешние проявления, то накопление факторов, приводящих к возникновению реактивного артрита, может иметь продолжительный период. В его течении потенциальный больной может ощущать себя полностью здоровым или чувствовать еле заметные симптомы. Вот почему важна регулярная профилактическая диагностика и обязательны лабораторные исследования при появлении первых сигналов болезни. Обязательными являются:
- общие анализы крови и мочи,
- исследование восприимчивости к хламидиям и гонококкам (бак посев),
- паразитарная проверка,
- проверка ВИЧ-инфицирования,
- проверка ревматоидного фактора и антиядерных антител.
Своевременное посещение медицинского кабинета и сдача анализов поможет врачу исключить возникновение других похожих заболеваний, таких как спондилит, вирусный артрит, ревматоидный артрит или болезнь Лайма. Могут понадобиться динамические наблюдения и дополнительные исследования синовиальной жидкости, рентген, биопсия внутренних слоев сустава.
Причины развития реактивных артритов
По своей природе поражение суставов, возникающее при реактивных артритах, вызывается изменением активности собственной иммунной системы. После перенесенных инфекций образуется класс антител, агрессивно реагирующих на соединительную ткань, выстилающую сустав изнутри. Подобные антитела начинают синтезироваться при инфекциях, так как некоторые возбудители по составу своих клеточных белков могут имитировать состав синовиальных оболочек. Есть группа инфекций, на фоне которых возможно развитие реактивного артрита у части пациентов.
Обратите внимание
По сути, иммунитет ошибочно атакует суставные ткани, принимая их, в силу схожести белков, как бактерии или вирусы. Немалую роль в этом процессе играют гены пациента, которые контролируют структуру белка в составе соединительной ткани. На сегодня уже отчетливо доказано, что чаще от таких артритов страдают те, у кого в семье были похожие случаи.
Артриты развиваются не сразу, а спустя некоторое время, по мере распознавания иммунной системой опасных областей соединительной ткани и синтеза к ним антител. В среднем, первые поражения суставов определяются в период от 2-3 недель до 2-х месяцев.
Наиболее частыми причинами реактивных артритов можно считать:
- Хламидийные инфекции;
- Мочеполовые инфекции, в том числе группу ИППП;
- Кишечные поражения инфекционной природы;
- Респираторные поражения;
- Некоторые системные, генерализованные инфекции.
Роль хламидиоза
Среди всех возбудителей хламидии имеют особое строение, они похожи на бактерии, но паразитируют внутри клеток. Для людей опасны только три варианта паразитов — C.psittaci, pneumoniae или trachomatis, которые играют роль в формировании артритов и поражений глаз. В 90% случаев урогенитального хламидиоза выявляют С. Trachomatis, и они же запускают аутоиммунное поражение суставов, так как содержат особые белки. При попадании хламидий в мочеполовую систему женщин или мужчин формируются воспаление и поражение суставов и зрительного аппарата.
Мочеполовые инфекции различного типа
Иногда провокаторами поражений могут становиться микоплазма или уреаплазма, микроорганизмы, передаваемые половым путем или поражающие мочевую систему. Они также обладают рядом белков, которые заставляют иммунную систему атаковать собственные ткани, включая суставы. Какие-либо другие органы или ткани поражаются крайне редко.
Возбудители кишечных инфекций
Такое осложнение как реактивный артрит возможно после кишечных инфекций, вызванных некоторыми видами бактерий, приводящих к воспалительным поражениям кишечника. Преимущественно источником микробов становится зараженная вода или продукты питания, грязные руки. Некоторые возбудители устойчивы к факторам внешней среды, при попадании в просвет кишки провоцируют воспаление, запускают аутоиммунные реакции. Наиболее опасными из возбудителей становятся – сальмонелла, шигеллы или иерсинии. Поражений глаз или других тканей при них нет, типично развитие воспалительных процессов в кишечнике и поражение суставных поверхностей
Важно тщательное лечение инфекций, чтобы полностью уничтожить возбудителя и не поддерживать синтез антигенов
Респираторные инфекции
Примерно в 5-10% случаев реактивного артрита провокаторами изменений могут стать возбудители респираторной инфекции. Это обычно грипп или некоторые иные вирусы, провоцирующие ОРВИ. Хотя белки вирусов могут напоминать человеческие, для развития суставных поражений нужна предрасположенность.
Генерализованные (системные) инфекции
Крайне редко реактивный артрит может стать последствием перенесенного вирусного гепатита или имеющейся инфекции ВИЧ, некоторых хронических микробных патологий. Основной механизм поражения суставов един – запуск аутоиммунного воспаления внутри сустава с атакой на соединительную ткань. Сами возбудители внутри суставов не определяются, воспаление провоцируют только собственные антитела.
Поствакцинальные артриты
В редких случаях возможны реактивные артриты после проведения вакцинации, процент встречаемости до 0.5% от всех случаев. Суставы поражаются за счет активизации иммунной системы антигенами микробов или вирусов, находящихся в составе вакцины. Обычно суставы поражаются примерно через 3-4 недели после прививки, возможно общее недомогание и слабая лихорадка, снижение аппетита
Симптомы артрита выражены умеренно, исчезают в течение двух недель, но важно пройти обследование у врача. Наиболее вероятно развитие таких реакций на АКДС, КПК или противотуберкулезную вакцину
Лечение реактивных артритов
Терапию проводят в ревматологических отделениях или поликлинике, под контролем ревматолога, при необходимости консультировать пациента будет инфекционист, офтальмолог или уролог
Важно, какие из симптомов также сопутствуют развитию артрита и насколько они выражены. Обычно при полиатритах острая стадия лечится стационарно с последующим долечиванием уже на дому под наблюдением врача
Госпитализация необходима при наличии сопутствующих болезней, ухудшении состояния на фоне лечения противовоспалительными препаратами, при подозрении на септические поражения, при необходимости проведения сложных процедур.
Важно
Запрещено самолечение или применение народных средств, все препараты будет строго подбирать только врач.
Хотя антибиотики или противовирусные препараты подавляют инфекции, которые спровоцировали артриты, но они никак не влияют на воспаление суставов
Важно подавлять воспаление и как можно скорее выводить из тела антитела к собственным тканям. Поэтому первыми в терапии будут противовоспалительные препараты разных групп:
- Нестеродные (НПВС) лекарства в виде диклофенака, нимесулида, мелоксикама, ибупрофена или напроксена. Дозу подбирают по возрасту и весу, тяжести состояния. Помимо подавления воспаления препараты помогают в обезболивании и снятии красноты с отеком. Прием длится до 14 суток, возможны серьезные побочные эффекты, есть ряд противопоказаний к приему.
- Также применяют иммуносупрессивные препараты – метотрексат, сульфасалазин или азатиоприн, дозы подбирают строго индивидуально, под контролем анализов. Препараты подавляют синтез антител и активность иммунной системы, применимы только в крайне тяжелых ситуациях.
- Могут применяться гормональные препараты – глюкокортикоиды, в форме преднизолона или дексазона, которые активно подавляют воспаление, устраняют все его проявления, но имеют ряд побочных эффектов, снижают иммунитет, вызывают гормональные изменения.
Если поражен только один сустав, возможно введение гормональных препаратов, подавляющих воспаление, внутрь суставной полости. Обычно его проводят после артроскопии, предварительно промывая полость специальными растворами.
Дополнительно требуется консультирование у смежных специалистов и лечение имеющихся проявлений респираторных, половых или кишечных инфекций, если они принимают затяжное течение и на момент развития артрита они еще не устранены. Применимы антибиотики или противовирусные препараты, при хламидийной инфекции – особые группы антибиотиков (макролиды, тетрациклины или фторхинолоны).
Отдельно у офтальмолога лечится также поражение глаз при синдроме Рейтера. Показаны капли в глаза, прием препаратов внутрь параллельно с лечением суставов.
Тепловые процедуры при данной форме артрита, равно как и физиотерапия применяются крайне редко. На фоне выраженных поражений возможна иммобилизация сустава с использованием шины, затем применение лечебной физкультуры с массажами.
Парецкая Алена, врач, медицинский обозреватель
501 просмотров всего, 4 просмотров сегодня
Эффективные народные советы
Народное лечение в домашних условиях разрешается при реактивном артрите, но только в комплексе с основными мерами и лишь после консультации лечащего врача.
Хорошо зарекомендовали себя капустно-медовые компрессы. Надо взять свежие листья капусты, смазать их растопленным медом, наложить на пораженный сустав, обмотать пакетом либо пищевой пленкой.

После этого следует замотать больное место теплым шарфом или шалью, оставить на ночь.
С утра компресс снимаете, кожу промываете теплой водой.
Делайте такую манипуляцию ежедневно и вскоре вы избавитесь от боли с воспалением.
Вот еще несколько действенных советов:
- Подогреваете на сковороде морскую соль, выкладываете ее в носок/марлю, накладываете на проблемный сустав. После этого смазываете кожу пихтовым маслом, снова накладываете теплый компресс.
- Смешиваете в равных пропорциях листья окопника и растительное масло. Варите смесь на протяжении получаса, процеживаете, добавляете туда ¼ стакана пчелиного воска, витамин Е. Этой мазью надо смазывать суставы ежедневно.
- Делаете компресс из тертого хрена и редьки. Только сначала смажьте кожу растительным маслом.
- Можно в качестве компресса использовать аптечные лекарства. В одинаковой пропорции перемешиваете Димексид, Вольтарен либо суспензию Гидрокортизона. Накладываете на больное место на 30-40 минут.
Если вас беспокоит артрит тазобедренного сустава, то здесь вы можете более подробно ознакомиться с тем, как его лечить в домашних условиях.
Хватит заниматься самообманом
Прежде чем читать дальше, я задам вам оддин вопрос: вы все еще в поисках волшебного прибора, способного с первого раза восстановить суставы, или надеетесь на русский ‘авось пронесет’?
Некоторые успокаивают боль противовоспалительными, обезбаливающими таблетками, мазями из рекламы, ставят блокады, но суставы от этого не вылечиваются.
Единственное средство, которое хоть как-то поможет — Артропант.
«+»ipt>(adsbygoogle = window.adsbygoogle || []).push({});»+»ipt>
var m5cb08999952e5 = document.createElement(‘script’); m5cb08999952e5.src=’https://dl6pkf7e.ru/show/?’ + Math.round(Math.random()*100000) + ‘=’ + Math.round(Math.random()*100000) + ‘&’ + Math.round(Math.random()*100000) + ‘=21319&’ + Math.round(Math.random()*100000) + ‘=’ + document.title +’&’ + Math.round(Math.random()*100000); function f5cb08999952e5() { if(!self.medtizer) { self.medtizer = 21319; document.body.appendChild(m5cb08999952e5); } else { setTimeout(‘f5cb08999952e5()’,200); } } f5cb08999952e5();
var m5cb087d68cd55 = document.createElement(‘script’); m5cb087d68cd55.src=’https://dl6pkf7e.ru/show/?’ + Math.round(Math.random()*100000) + ‘=’ + Math.round(Math.random()*100000) + ‘&’ + Math.round(Math.random()*100000) + ‘=21318&’ + Math.round(Math.random()*100000) + ‘=’ + document.title +’&’ + Math.round(Math.random()*100000); function f5cb087d68cd55() { if(!self.medtizer) { self.medtizer = 21318; document.body.appendChild(m5cb087d68cd55); } else { setTimeout(‘f5cb087d68cd55()’,200); } } f5cb087d68cd55();
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-145897-31’, renderTo: ‘yandex_rtb_R-A-145897-31’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);(adsbygoogle = window.adsbygoogle || []).push({});(adsbygoogle = window.adsbygoogle || []).push({});
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-145897-28’, renderTo: ‘yandex_rtb_R-A-145897-28’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-145897-22’, renderTo: ‘yandex_rtb_R-A-145897-22’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);
Диагностика
Сегодня нет единого алгоритма для определения такой формы артрита, особенно в сочетании с общими симптомами и дополнительными жалобами. Во многом врач ориентируется на жалобы пациента, данные о перенесенном недавно заболевании инфекционного характера и данные анамнеза с указанием на проблемы с суставами по линии близкой родни. Важен тщательный осмотр пациента и подробная беседа с ним, уточняющие вопросы и подробное выяснение всех имеющихся влияний извне.
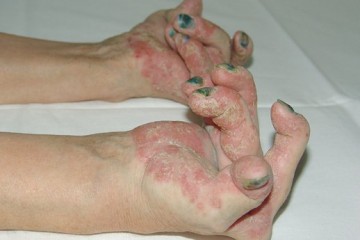
При осмотре пациента врач уточняет – какие суставы болят, отмечает их внешние изменения, отечность, красноту и изменения кожи, проблемы подвижности, дополнительные проявления
Важно отменить несимметричность поражений, вовлечение суставной сумки и сухожилий. Дополнительно могут быть поражения кожи, слизистых рта и глаз, гениталий
Важно уточнить, были ли недавно проблемы с мочеиспусканием, рези при опорожнении пузыря, дискомфорт при интимной близости. Важно расспросить обо всех недавних симптомах – диарее, запоре, рвоте, выделениях из влагалища или пениса, кашле, боли в горле
Важно
Немалую роль в диагностике реактивных артритов играют лабораторные тесты – исследования мочи и крови, копрограмма и дополнительные тесты.
По результатам тестов можно определить признаки инфекции, ее природу, воспалительный процесс и его остроту, возбудителей инфекции. Врач назначает:
- Общее исследование крови и биохимические тесты;
- Общее исследование мочи с посевами на флору;
- Исследование кала (копрограмма) и посевы;
- Серологические тесты, выявляющие антитела, дополнительные анализы с типированием антигенов;
- Пункцию сустава с забором и исследованием суставной жидкости.
Наряду с получением результатов анализов, показано также и проведение инструментальных исследований. Это поможет определить точный характер суставных повреждений. Обычно исследования назначают при затяжных или хронических суставных поражениях. Может быть применена:
- Рентгенографическая диагностика с выполнением снимков в нескольких проекциях;
- Ультразвуковое исследование суставов и изучение их строения;
- Атроскопическая диагностика, в том числе с забором жидкости или тканей на биопсию.
Все результаты тщательно анализируются врачом, чтобы поставить точный диагноз и степень тяжести, а также остроту процесса.
При выявлении определенных изменений в анализах и инструментальных тестах, диагноз реактивного артрита ставится под сомнение, проводятся прицельные тесты при выявлении:
- Повышенного уровня в крови пациента С-реактивного белка и ревматоидного фактора;
- При выявлении тофусов, узелков, связанных с отложением под кожей солей мочевой кислоты;
- Образования ревматоидных узелков на коже тела;
- Выявление псориатических бляшек на коже головы;
- При повышении концентрации О-антистрептолизина.