Семейство ретровирусов. ВИЧ, его свойства, антигенная структура. Эпидемиология и патогенез ВИЧ-инфекции, методы диагностики. Проблемы лечения и специфической профилактики ВИЧ-инфекцииЛЕКЦИЯ 8
Содержание:
- Теории происхождения ВИЧ инфекции
- Внимательно разглядываем вирус
- Взаимодействие ВИЧ с В-клетками
- Строение и биология ВИЧ
- Клиническая картина
- Механизм ВИЧ инфицирования
- Диагностика
- Можно выделить всего две стадии развития СПИДа
- Опухоли у ВИЧ-инфицированных людей
- Гипотезы происхождения ВИЧ
- Пути заражения ВИЧ-инфекцией
- Открытие вируса
Теории происхождения ВИЧ инфекции
Происхождение СПИДа и вопрос возникновения ВИЧ до сих пор остаются только предположениями и гипотезами. На разных стадиях изучения болезни история ВИЧ-инфекции дополнялась новыми фактами и открытиями. Спустя годы после первых случаев смерти от СПИДа в мире насчитывается 60 миллионов ВИЧ-инфицированных. Быстрый рост заболеваемости заставляет ученых решать вопросы о создании вакцины от ВИЧ и лекарства от СПИДа.
ВИЧ существовал всегда
Гипотеза о природе ВИЧ связана с первыми случаями СПИДа в Африке, там до сих пор существуют племена, живущие изолированно от общества и цивилизации. Ученые предполагают, СПИД существовал всегда в племенах Африки. Продолжительность жизни у коренных жителей не превышала 30 лет. Чем жители континента болели и от чего умирали – никому неизвестно, ведь африканцы никогда не обращаются к врачам и не подпускают к себе ни медиков, ни ученых. Согласно гипотезе, туземцы заразили прочих жителей Африки – распространению инфекции достаточно одного полового контакта с ВИЧ-инфицированным партнёром. Доказать или опровергнуть подобную теорию нельзя, но многие ученые с мировым именем поддерживают именно подобный вариант появления СПИДа о мире.
Человек заразился ВИЧ от обезьяны
Предположение о заражении человека от обезьяны имеет научные доказательства. Проводилось множество исследований и опытов. У обезьян выявлен вирус предположительно ставший причиной возникновения СПИДа. Обнаруженный вирус очень схож с человеческим ретровирусом. По данным ученых заражение человека произошло примерно в 1930 году. Данный период совпадает с активным истреблением обезьян. Возможно, употребление в пищу мяса с кровью животных и повлекло за собой инфицирование. Более смелые предположения ссылаются на половые контакты с приматами, больными СПИДом.
Теория мутации вируса
Теория пересекается с гипотезой о заражении человека от обезьяны, но произошёл данный факт миллионы лет назад. Тогда ВИО (вирус иммунодефицита обезьян) попал в организм человека и за многие годы мутировал, превратившись в ВИЧ – вирус иммунодефицита человека. Доказывает данную теорию способность ретровируса быстро изменяться и подстраиваться под внешние условия, например, во время лечения антиретровирусными препаратами.
Теория об ошибках ученых
В 1950 годах ученые пытались создать вакцину от полиомиелита, используя печень обезьяны. Появилось предположение – во время разработок что-то пошло не так, и вакцина на самом деле заражала СПИДом людей, получившим прививку. Подтверждает гипотезу высокая заболеваемость иммунодефицитом в Африке, где проводилась тестовая вакцинация жителей. Но если данная теория верна, то число инфицированных в мире должно быть в разы больше. Прививка от полиомиелита стала обязательной, и получил ее почти каждый второй житель земли.
Теория секретных разработок
Не так давно появилась гипотеза об искусственном создании вируса генетиками из США. Военные пытались разработать биологическое оружие для уничтожения иммунитета человека. В данной теории больше тайн и вопросов, но все исследования ретровируса говорят о невозможности исключить лабораторное происхождение возбудителя иммунодефицита. У этой версии, как ни странно, появилось большое количество последователей, а научный поиск доказательств ведется до сих пор во многих странах мира, кроме США.
Внимательно разглядываем вирус
Вирус, являющийся провокатором ВИЧ-инфекции – ретровирус, имеющий форму сферы. Внешняя оболочка, посредством которой происходит взаимодействие вируса с иммунными клетками организма, частично состоит из белков.
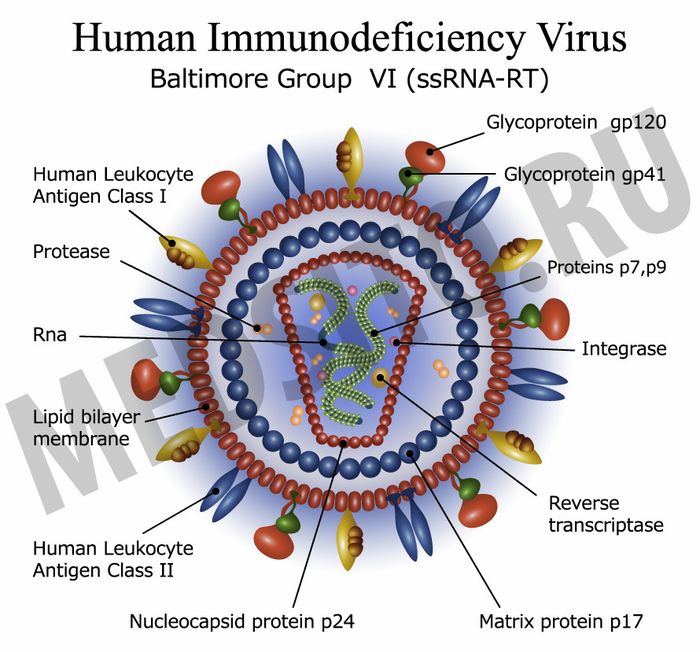
Основу вирусных агентов составляет геном, представленный парой молекул, каждая из которых выражается девятью генами. Эти самые гены содержат информацию о строении вируса, о методах заражения (при контакте с несколькими тысячами клеток, имеющих определенный уровень СD4- лимфоцитов).
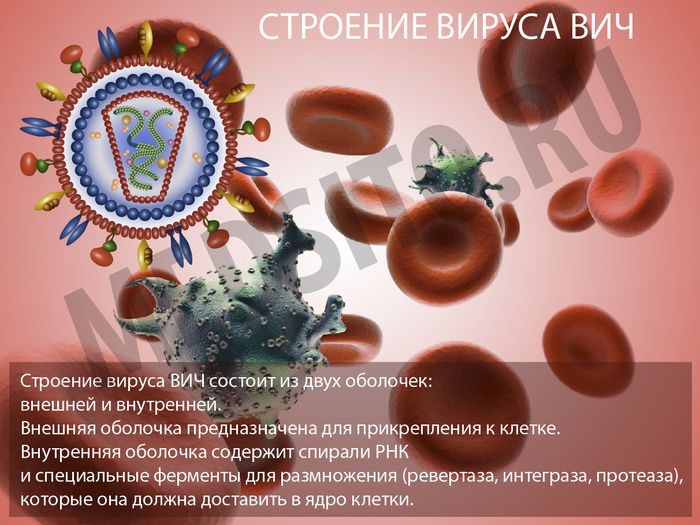
Строение ВИЧ
Строение вируса можно описать в двух составляющих: ядре (нуклеокапсиде), включающем РНК и ферменты, а также оболочке (мембране).
Строение нуклеокапсида ВИЧ
В составе ВИЧ вирусные РНК и тройка ферментов: ревертаза, интеграза и протеаза – все они в упаковке с белками. Снаружи – молекулы матриксного р-17- белка. Место их расположения – пространство между капсидом и мембраной. Внутри клетки располагается белок Vhr.
Строение оболочки ВИЧ
В составе мембраны фосфолипиды, гликопротеины и мембранные клетки «хозяина». За счет гликопротеинов обеспечивается избирательное отношение вируса к клеткам пораженного организма. Клетка-мишень при встрече с ВИЧ пронизывается двумя видами гликопротеинов – gp120 и gp41.
Расшифровка некоторых упомянутых обозначений
- Ревертаза – фермент, принимающий участие в процессе синтеза ДНК на матрице РНК;
- Интеграза – составляющая вируса ВИЧ, способствующая ускорению процесса соединения ДНК вируса с хромосомой пораженного организма;
- Протеаза – фермент, занимающийся расщеплением интеграций между белками и аминокислотами.
Вместе ферменты образуют комплекс «рабочих инструментов» клетки вируса.
Белки ВИЧ и их «работа»
Как только микроскопические вирусные частицы СПИДа оказываются в организме «хозяина», посредством фермента обратной транскриптазы осуществляется синтез ДНК-копии, которая контактирует с геном «хозяйской» клетки. Затем при помощи других ферментов (ревертаза, интеграза) осуществляется синтез новых молекул вирусных РНК и белков, ответственных за сборку и структурирование вирусов. С капсидой также ассоциированы белки Nef. Белок VPR выступает в роли вспомогательного.
Структурные белки ВИЧ
Эти белки ВИЧ синтезируются за счет гена Gag. Находятся в составе самой вирусной зоны. Они участвуют в формировании капсид и мембраны.
Капсидные белки ВИЧ
Этот вид белков образует сосуд для нуклеиновой кислоты, сформировывает ферменты, находится в составе геномного белка. Однако капсидная мембрана – это не отдельные белки, а субъединицы.
Неструктурные белки
В ответе за неструктурные элементы ген Pol. Эти белки отвечают за репродуктивные процессы вируса в различные этапы его жизни в организме здорового человека.
Остальные гены ВИЧ
Вирионы ВИЧ-типа имеют в своем составе также такие гены, как Tat, Nef, Vpu, Vpr и ряд других, отвечающих за размножение и сборку вирусов.
Геном ВИЧ
Геном – это основа вируса и инфицированных клеток, представлен парой нитей РНК. Именно на основе одной из них происходит синтез ДНК (молекулы ДНК) при обратной транскриптазе. В его составе имеются также структурные, регуляторные, функциональные гены.
Изучаем вирус: «озвучиваем» интересные факты
- Как выглядит вирус? Под микроскопом визуализируется образование в виде сферы.
- ВИЧ «обитает» в крови, грудном молоке, сперме и вагинальном секрете – в других биологических жидкостях концентрация вируса очень мала.
- После заражения антитела в организме больного начинают вырабатываться только через 3 недели минимум.
- Слияние вируса и здоровой клетки происходит посредством оболочки вируса, а именно с помощью поверхностного гликопротеина g
- Именно за счет обратной транскриптазы вируса происходит синтез ДНК на базе одной из нитей РНК собственной.
- «Привлекательной» для вируса оказывается клетка «хозяина», несущая рецепторы CD
- Если концентрация Т-лимфоцитов составляет менее 200 в 1 мкл, речь заходит о термальной стадии заболевания.
- При диагностике недуга у детей, родившихся у больных матерей, положительный результат на ВИЧ может сохраняться в течение 18 месяцев.
Ключевая особенность вируса
Пожалуй, самой важной и неприятной особенностью ВИЧ является его «замаскированное» пребывание в организме человека. Инкубационный период болезни может протекать в течение 3-х недель (иногда 3-х месяцев)
В некоторых случаях первые признаки патологии и вовсе отсутствуют – пациент сразу сталкивается с яркими проявлениями клинической картины заболевания.
Взаимодействие ВИЧ с В-клетками
В-лимфоциты или В-клетки обеспечивают работу гуморального иммунитета. Контактируя с антигеном или получая сигнал от Т-клеток, некоторые В-клетки трансформируются в плазматические клетки и продуцируют иммуноглобулины (антитела) всех классов, но более всего IgA и IgG, интерлейкин-6, ФНОа и лектин. Исследователи установили, что ВИЧ также активирует работу В-лимфоцитов. Уже на 4-е сутки после инфицирования регистрируется пик созревания и дифференцировки В-клеток (до 10-и суток в обычных условиях). Со временем отмечается истощение всех функций В-клеток. Считается, что причиной этому в большей мере является инфицирование этих клеток цитомегаловирусами и вирусами Эпштейна-Барр.
Активация В-клеток со временем приводит к повышенной выработке иммуноглобулинов с ослабленной вируснейтрализующей функцией. Появляются антитела к Т-лимфоцитам, что способствует снижению их числа. Развиваются аутоиммунные процессы. В составе противовирусных антител и антигенов вирионы ВИЧ распространяются по всему организму, инфицируя чувствительные клетки.
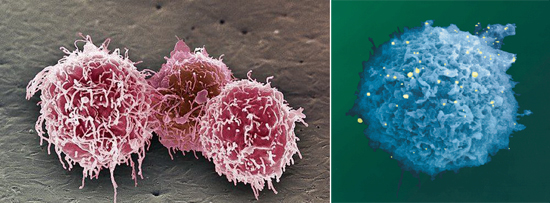
Рис. 6. Микрофотография В-лимфоциты. Фото сделано под электронным сканирующим микроскопом.
Строение и биология ВИЧ
Вирус иммунодефицита человека (ВИЧ, HIV — Human Immunodeficiency Virus, англ.) относится к роду лентивирусов (Lentivirus) семейства ретровирусов (Retroviridae).ВИЧ заражает преимущественно клетки иммунной системы человека (CD4+ Т-лимфоциты, макрофаги и дендритные клетки).
Уменьшение количества CD4+ Т-лимфоцитов приводит к развитию синдрома приобретенного иммунодефицита (СПИД) (36).
Существует несколько разновидностей ВИЧ, наиболее распространенной из которых является HIV-1. Размеры вирусной частицы ВИЧ варьируют в пределах от 100 до 180 нм. Она окружена мембраной, в которой заякорены поверхностные белковые комплексы. Часть этих комплексов кодируется геномом самого вируса (как продукты гена Env — белки gp120/gp41), а часть (например белки ICAM-1, HLA-DR1, CD55 и ряд других), как и сама мембрана, захватывается из хозяйской клетки. Мембранные белки ВИЧ позволяют вирусной частице взаимодействовать с рецепторами на поверхности клеток-мишеней. После этого мембраны частицы и клетки сливаются, а содержимое вириона попадает внутрь цитоплазмы (4, 6).
Вирион содержит белковый капсид конической формы, в котором находится РНК-геном вируса и ферменты, обеспечивающие его размножение в клетке (15). Внутри частицы ВИЧ, как и на поверхности его мембраны, помимо белков, кодируемых геномом самого вируса, находятся белки, захваченные из клетки-хозяина.
После проникновения внутрь клетки обратная транскриптаза ВИЧ синтезирует ДНК-копию его генома, которая встраивается в клеточный геном, образуя провирус. Впоследствии клеточные ферменты синтезируют на матрице провируса новые молекулы вирусной РНК, а также регуляторные и структурные белки вируса. Образовавшиеся вирусные белки осуществляют сборку и почкование новых вирусных частиц (37).
Геном вируса иммунодефицита человека представлен двумя идентичными молекулами РНК, каждая из которых имеет длину чуть меньше 10000 нуклеотидов. Всего геном включает 9 генов. Они кодируют 15 различных белков (38).
За синтез основных белковых продуктов ВИЧ ответственны гены (открытые рамки считывания) Gag, Pol и Env. Рамка Gag кодирует структурные белки. Ее продукты связываются с вирусной мембраной, формируют капсид и упаковывают геномную РНК. Рамка Pol кодирует ферменты, необходимые для размножения вируса и интеграции его генетического материала в геном клетки. Рамка Env отвечает за синтез поверхностных рецепторов, которые позволяют ВИЧ связываться с клетками-мишенями и заражать их. Продукты остальных генов ВИЧ (такие как Tat, Rev, Vif, Vpr, Vpu и Nef) осуществляют некоторые изменения в метаболизме клетки-хозяина, регулируют процессы размножения и сборки вируса, а также подавляют активность клеточных противовирусных систем (38).
Клиническая картина
ВИЧ инфекция не имеет своей специфической клинической картины, и в большинстве случаев просто маскируется под другие заболевания. Обычно человек очень долго даже и не подозревает о том, что он инфицирован и ему необходимо срочно начинать лечение. Однако, течение ВИЧ-инфекции можно поделить на 4 периода — инкубационный, первичных проявлений, вторичных проявлений, период поражений.
Инкубационный период продолжается от 3 дней до нескольких месяцев.
Период первичных проявлений, связанных с диссеминацией ВИЧ, длится от нескольких дней до 2,5 месяца. Начинается он с увеличения лимфатических узлов и частого повышения температуры тела. Это может сопровождаться фарингитом, увеличением печени и селезенки, полиморфной сыпью, диареей, энцефалитом или лимфоцитарным менингитом. Острые проявления сохраняются от нескольких часов до 1,5 месяца, возможны рецидивы. В крови в этот период выявляют лимфоцитоз и нейтропению, иногда лимфопению. С помощью вирусологических и серологических исследований можно обнаружить вирус или его антиген, а через 2 недели от начала острых проявлений — антитела к ВИЧ.
Период вторичных проявлений продолжается от нескольких месяцев до 8—10 лет; при этом характерны нарушения, вызываемые самим ВИЧ. Идет активная иммунная перестройка, наиболее заметным симптомом которой является генерализованная лимфаденопатия, длящаяся более 1 месяца и проявляющаяся увеличением двух и более лимфатических узлов в двух и более группах. На этом фоне возможно возникновение поражений нервной системы, чаще в виде подострого диффузного энцефалита, клинически характеризующегося нарастающей деменцией. В этот период в крови определяются антитела к ВИЧ, увеличивается количество иммуноглобулина, снижается абсолютное количество Т-лимфоцитов-хелперов и начинают ослабевать кожно-аллергические реакции.
Продолжительность периода поражений — от нескольких меся¬цев до 3—5 лет. Начинается он с того момента, когда впервые клинически отмечается заболевание, свидетельствующее о снижении иммунитета. Чаще всего это кандидоз полости рта. Возможно развитие простого и опоясывающего герпеса, шанкриформной пиодермии, фурункулеза. Эти заболевания могут носить сначала эпизодический характер, затем рецидивирующий. Возможны лихорадка, немотивированное похудение. Со временем появляются новые поражения.
Когда поражения принимают угрожающий для жизни характер, принято говорить о развитии синдрома приобретенного иммунодефицита (СПИДа).
Наиболее типичными заболеваниями, позволяющими констатировать СПИД, являются: пневмоцистная пневмония; кандидоз пищевода, трахеи, легких; поражение криптококком различных органов (кроме легких); криптоспоридиоз с диареей, продолжающейся более 1 месяца; цитомегаловирусное поражение органов (кроме печени, селезенки и лимфатических узлов) у больных старше 1 месяца; множественные язвы слизистых оболочек и кожи, вызванные вирусом простого герпеса, сохраняющиеся дольше 1 месяца, а также герпетический бронхит, трахеит и пневмония; токсоплазмоз мозга у больных старше 1 месяца; лимфоидный интерстициальный пневмонит или пульмональная лимфоидная гиперплазия у детей до 13 лет; поражение Micobacterium avium или М. kansasii различных органов и тканей (кроме легких, кожи, шейных или подмышечных лимфатических узлов); прогрессирующая многоочаговая лейкоэнцефалопатия; лимфома мозга и саркома Капоши у лиц моложе 60 лет.
Другими заболеваниями, которые могут быть следствием развития СПИДа, являются: сепсис, пневмония, менингит, поражение костей и суставов, абсцесс, отит и другие воспалительные процессы, вызванные бактериями родов Haemophilus и Streptococcus (включая Streptococcus pneumoniae) или другими гноеродными бактериями; все внелегочные поражения, вызванные микобактериями; кокцидиомикоз (изоспориаз с диареей, продолжающейся более 1 месяца); гистоплазмоз (за исключением гистоплазмоза легких и шейных лимфатических узлов); саркома Капоши и лимфома мозга независимо от возраста; другие лимфомы, иммунобластные саркомы; генерализованные формы сальмонеллеза. К этой группе заболеваний относят и специфические для других периодов ВИЧ-инфекции поражения: подострый энцефалит и истощение без видимых причин. Клиника у отдельных больных отличается разнообразием.
К сожалению, ВИЧ инфекция не излечима, однако современная медицина располагает необходимыми средствами, чтобы временно остановить или ограничить размножение вируса, а значит значительно продлить жизнь. Кроме того, лучшие умы современности постоянно работают над вакциной от этого недуга.
Механизм ВИЧ инфицирования
При заражении ВИЧ механизмы развития болезни отличаются особенностями, выделяющими их из всех других вирусных инфекций, и делающими это заболевание смертельно опасным.
вирусных инфекций, и делающими это заболевание смертельно опасным.
- Клетками-мишенями для ВИЧ являются иммунокомпетентные клетки, на которых экспрессируется белок CCR5, к таким клеткам относятся:
- лимфоциты Т-хелперы (CD4 клетки);
- макрофаги;
- дендритные клетки.
- Существует несколько механизмов, вызывающих гибель основной мишени вируса – Т-хелперов:
- происходит разрушение CD4 клетки при выходе синтезированных вирионов из зараженной клетки;
- образуются синцитии – конгломерат, содержащие до 50 клеток из зараженных и здоровых Т-лимфоцитов хелперов;
- зараженные макрофаги синтезируют фактор некроза опухолей, интерлейкин- 1, запускающие апоптоз Т-хелперов – программу самоуничтожения клетки;
- отмечается оседание антител к вирусу на Т-хелперах, что запускает аутоиммунный процесс и делает эти клетки объектом атаки собственных лимфоцитов Т-киллеров.
Совместная работа вируса иммунодефицита и аутоиммунные процессы смещают равновесие Т-хелперы/Т-киллеры. Вместо нормального соотношения 1, 86 – 2, 26 в организме зараженного человека к моменту появления клинических симптомов приобретённого иммунодефицита отношение Т-хелперы/Т-киллеры составляет менее 0,5.
Уменьшение Т-хелперов приводит к снижению продукции интерлейкинов 2, 4, 10, гамма-интерферона. Смещение равновесия приводит к относительному увеличению Т-супрессоров. Повышение числа Т-супрессоров отмечается уже на ранних стадиях заражения, в бессимптомную фазу болезни. Это объясняет, почему иммунная система не способна справиться с заражением с момента инфицирования.
Иммунный ответ на заражение
 При заражении ВИЧ происходят изменения:
При заражении ВИЧ происходят изменения:
- В ответ на инфицирование вырабатываются антитела, но из-за высокой генетической изменчивости ВИЧ В-лимфоциты секретируют избыточное количество иммуноглобулинов различных групп, но не вырабатывают специфические антитела к вирусным антигенам.
- Циркулирующие антитела частично нейтрализуют вирус, но часть образует конгломераты с зараженными клетками, циркулирующими в кровяном русле.
- Дисбаланс цитокинов, сниженная активность Т-киллеров неэффективны, и вирус выживает, а циркулирующие конгломераты антител и зараженных Т-хелперов становятся источниками дальнейшего инфицирования.
Мишенями для ВИЧ, кроме основной мишени – Т-лимфоцитов хелперов, служат клетки:
- иммунной системы;
- дендритные клетки лимфоузлов;
- макрофаги легочных альвеол;
- нервной системы;
- астроциты головного мозга;
- клетки олигодендроглии;
- пищеварительного тракта;
- эпителий кишечника;
- клетки Лангерганса;
- клетки печени;
- репродуктивной системы;
После заражения и продолжительного периода вирусоносительства, по мере ослабления защитной функции иммунной системы, в организме происходит формирование условий, благоприятных для активации вируса иммунодефицита.
Спусковым механизмом, запускающим лавинообразный разрушительный процесс, могут послужить присутствующие в крови антигены, активность собственных или вирусных генов — трансактиваторов белков. Активация ВИЧ приводит к синтезу, сборке новых вирионов внутри зараженных лимфоцитов Т-хелперов, а затем массовому выходу их в кровь – вирусемии, с уничтожением зараженных Т-лимфоцитов-мишеней.
Ранние признаки активации ВИЧ инфекции
На активацию дремлющей инфекции спустя 3-10 лет после инфицирования указывают симптомы:
- головная боль;
- кандидоз полости рта, язвочки на слизистой;
- подверженность частым инфекционным респираторным заболеваниям;
- лихорадка неясной этиологии в течение нескольких месяцев;
- понос;
- рецидивирующие фарингиты, синуситы;
- необъяснимая потеря веса (меньше 10%);
- ночная потливость.
На этой стадии может усилиться активность герпетической инфекции, проявляющаяся опоясывающим лишаем, возникают опухолевые злокачественные процессы, провоцируется активность собственной микрофлоры с развитием оппортунистических грибковых, бактериальных инфекций.
Диагностика
Анализ крови на ВИЧ – этот вид диагностики направлен на обнаружение возбудителя ВИЧ в крови человека. Однако если анализ выявил вирус в крови, это ещё не значит, что у Вас разовьётся это заболевание. Это лишь означает что человек являющиеся носителем этой инфекции может служить угрозой для здоровья других, иначе говоря заражать других. Именно поэтому мы рекомендуем периодически проходить этот анализ на СПИД, ВИЧ если Вы часто меняете половых партнёров, собираетесь стать донором или планируете беременность.
Поскольку нет ни одного симптома ВИЧ, характерного только для ВИЧ-инфекции, на основании жалоб больного диагностировать это заболевание невозможно. Поэтому единственный надежный метод диагностики ВИЧ-инфекции — это лабораторные исследования. Самым распространенным методом диагностики является иммуноферментный анализ (ИФА), с помощью которого в сыворотке крови больного выявляются антитела к ВИЧ.
ИФА можно делать не сразу, а только через некоторое время после предполагаемого заражения ВИЧ: для образования в крови больного антител требуется от 3 недель до 3 месяцев. Кроме того, выяснено, что ИФА может дать как ложноотрицательный, так и ложноположительный результат. Ложноотрицательный результат ИФА возникает, например, при слишком ранней попытке диагностики ВИЧ, когда антитела к вирусу еще не выработались организмом больного. В этом случае для надежности следует пересдать анализ через 1—3 месяца. Ложноположительные результаты могут быть получены при обследовании больных хроническими инфекционными, аутоиммунными, онкологическими заболеваниями и в некоторых других случаях. Поэтому при получении положительного результата ИФА его обязательно перепроверяют более чувствительными методами, к которым относится метод полимеразной цепной реакции (ПЦР), позволяющий определить ДНК и РНК вируса.
После постановки диагноза ВИЧ-инфекции проводится дальнейшее, углубленное, обследование больного, во время которого уточняется характер течения заболевания, степень поражения иммунитета, причина и характер вторичных заболеваний. Предварительное исследование проводят иммуноферментными методами; позитивные сыворотки крови проверяют более специфичным методом иммунного блотинга. Выделение вируса или вирусного антигена менее эффективно и применяется ограниченно. Исследования иммунных показателей позволяют в известной степени охарактеризовать дефект иммунитета, но имеют второстепенное диагностическое значение.
ПЦР — это очень точный метод, который позволяет определить наличие вируса независимо от появления антител, однако у него есть серьезный недостаток, вызванный его сверхчувствительностью. ПЦР с достаточно большой вероятностью может дать ложноположительный результат. Поэтому в дополнение к перечисленным методам используются вспомогательные, позволяющие обнаружить антигенный и генный материалы.
В нашем медицинском центре «Гарант клиник» Вы всегда можете сдать анализ крови на ВИЧ срочно и абсолютно анонимно. Если же в результате проведённых исследований у Вас был обнаружен вирус, то не следует отчаиваться – наши специалисты помогут Вам и в это сложное время.
Можно выделить всего две стадии развития СПИДа
Когда масса тела уменьшается на 10% от нормальной.
Она сопровождается резким увеличением разных видов грибковых заболеваний, таких как:
- Опоясывающий лишай, который представляет собой скопление болезненных пузырьков с жидкостью на кожных покрова туловища и других частях тела.
- Волосатая лейкоплакия рта.
- Кандидозный стоматит ротовой полости (творожистые налёты на слизистой).
- Частые проявления герпетических инфекций.
Также больные страдают от частых синуситов, гайморитов, фарингитов (воспаление горла), отитов (воспаление среднего уха). У них происходит снижение количества тромбоцитов в крови, что приводит к появлению кровоизлияний на коже ног и рук, кровоточивости дёсен.
Когда масса тела уменьшается более 10% от нормальной.
К вышеприведённым симптомам добавляются ещё такие, как:
- Туберкулёз лёгких и других органов.
- Токсоплазмоз.
- Диарея и продолжительная лихорадка неясной этиологии.
- Саркома Капоши.
- Гельминтоз кишечника.
- Пневмония.
- Лимфомы.
Кроме этого появляются серьёзные нарушения в неврологии.
Опухоли у ВИЧ-инфицированных людей
Кроме того, что больные вирусом иммунодефицита подвержены разным инфекциям и грибкам, они получают большую вероятность возникновения различных новообразований, как доброкачественных, так и злокачественных. Это обуславливается тем, что контроль над наличием опухолей в организме ведут те самые CD 4 лимфоциты, которые страдают от ВИЧ.
Лимфомы – возникают на поздних стадиях ВИЧ-инфицированных и поражают лимфатическую систему больного, или другие органы, включая спинной и головной мозг. Признаками лимфомы являются боли в поражённых участках тела, повышение температуры, ночная потливость и снижение веса. Такие её проявления как быстроразвивающиеся опухоли полости рта, боли в голове, и эпилепсия свидетельствуют о быстропрогрессирующей форме заболевания.
Саркома Капоши – это новообразование на сосудах, которое поражает любые внутренние органы, слизистые оболочки тела и кожные покровы. Начальными признаками заболевания могут быть маленькие лиловые узлы, имеющие выпуклую форму и возникающие на открытых участках тела, на которые попадают ультрафиолетовые лучи солнца. Если такие пятна начинают сливаться и поражать кожу, то вскоре ограничивают физическую активность человека. Если поражаются внутренние органы, то чаще всего ими являются желудок и лёгкие, а реже – сердце и мозг.
Остальные разновидности злокачественных образований поражают ВИЧ положительных людей с такой же частотой, как и здоровых, но следует отметить, что впоследствии возникают более тяжёлые, быстропрогрессирующие формы, плохо поддающиеся лечению.
Неврологические нарушения:
СПИД-дементный синдром;
Деменция – это расстройство интеллекта, сопровождающееся нарушением памяти, внимания, затруднением чтения и решения задач, которое быстро прогрессирует. Такие отклонения, как расстройство двигательных функций и поведения, таких как тремор, апатия, неровная походка, свидетельствуют о наличии у ВИЧ-инфицированного СПИД-дементного синдрома. При серьёзном и длительном прогрессировании болезни могут добавиться такие отклонения, как недержание мочи и кала, переход в «вегетативный сон».
Этот синдром возникает у четверти больных СПИДом. Его появление до конца не изучено и в настоящее время учёные не могут назвать причину деменции, предполагая поражение головного мозга и нервной системы вирусом иммунодефицита.
Эпилептические припадки;
Эпилепсию может вызывать оппортунистические инфекции, поражающие головной мозг, опухоли в голове, СПИД-дементный синдром. Главными причинами таких припадков служат токсоплазмоз оболочки мозга, лимфомы головы, криптококковый менингит и сам вирус иммунодефицита.
Нейропатия;
Нейропатия — это наиболее распространённое осложнение течения ВИЧ-инфекции, которое имеет множество клинических проявлений и развивается на разных этапах болезни. В начальной стадии возникают такие признаки, как общая слабость и нарушение чувствительности. При прогрессировании существует вероятность появления жжения в нижних конечностях.
Гипотезы происхождения ВИЧ
Согласно одной из теорий, вирус существовал на планете еще в древности. Предполагают, что изначально недуг проявлялся в эндемических заболеваниях СПИДом в запущенных районах Центральной Африки. Поскольку люди в тех краях часто умирали до 30-ти лет, больных СПИДом было не так много – они просто не доживали.
Сторонники альтернативной версии полагают, что синдром приобретенного иммунодефицита возник из безобидного вируса, подвергшегося воздействию радиоизотопов стронция и прочих веществ, которые выделились в результате взрыва водородной бомбы. Эта версия выдвинута не только на основе предположений, но и факта совпадения места появления первых больных и локации происшествия.
Более обоснованно звучит гипотеза о том, что СПИД передался человеку от обезьян. В древности вирусные мутанты, «обитающие» в организме мартышки, претерпели трансформацию и обрели другой «дом» — человека, который позже передал вирус своим потомкам, посредством незамысловатого процесса инфицирования плода.
Теперь пришло время рассмотреть СПИД под микроскопом.
Пути заражения ВИЧ-инфекцией
Во время полового контакта
Этот тип передачи вируса является наиболее распространённым в мире, так как сперма мужчины содержит в себе огромное количество ВИЧ. Это можно объяснить тем, что он может там накапливаться, в особенности, если возникают такие воспалительные процессы как эпидидимит, уретрит. Поэтому при сопутствующих половых инфекциях подхватить ВИЧ намного легче, если человек вступает в незащищённую интимную связь. Ещё влияет тот фактор, что при воспалительных процессах целостность слизистой оболочки половых органов нарушается, возникают разные пузырьки, трещины, язвы, и проникновение элементов вируса становится проще.
Также ВИЧ можно выявить в выделяемой влагалищем и шейкой матки слизи.
Стоит отметить, что у гомосексуалистов значительно повышается риск заразиться этим вирусом, так как его передача через слизистую кишечника и через сперму намного выше. При таком сексе возникает большой риск нарушения целостности прямой кишки, что приводит к контакту с кровью партнёра.
У женщины в 20 раз больше вероятность стать ВИЧ-инфицированной при половом контакте с больным мужчиной, чем у мужчины при контакте с заражённой женщиной. Это обуславливается тем, что время контакта влагалища и матки с заражённой спермой намного дольше, чем полового члена со слизистой влагалища, имеющей в себе ВИЧ.
Что касается орального секса, то на данный момент доказано, что заражение возможно таким способом, хотя риск меньше, чем при анальном и вагинальном.
При уколе инфицированной иглой
Эта проблема касается не только наркозависимых людей, но и любителей нанесения татуировок на тело. При посещении тату-салонов сомнительной репутации возникает риск заражения через нестерильные иглы, используемые для введения красящего раствора.
При переливании донорской крови и её компонентов
Такая вероятность составляет 95-100% при попадании в тело заражённой плазмы, донорской крови, тромбоцитов, препаратах для её свёртывания. Однако при переливании иммуноглобулина нельзя заразиться, так как он проходит особую обработку, которая исключает наличие вируса в препарате. Для предотвращения распространения ВИЧ этим путём была введена обязательная проверка доноров, после чего риск заражения значительно понизился, но наличие периода, когда поставить диагноз ещё не возможно с помощью анализов, а человек уже инфицирован, оставляет вероятность передачи этого вируса к реципиенту.
От матери к ребёнку
Заражение может произойти на этапе формирования плода, так как вирус способен проникать через плаценту. Если этого не произошло, то при родах ребёнок всё же может получить ВИЧ от больной матери. Такая вероятность составляет около 15% в развитых странах и 45-50% в странах Африки. Риск снижается, если беременная будет проходить лечащую терапию и наблюдаться у врача, также всё зависит от стадии развития ВИЧ-инфекции.
После родов инфицированной маме запрещается кормить ребёнка грудным молоком, так как оно содержит вирус, что может привести к заражению младенца.
От больных к медицинским работникам и наоборот
Риск такого заражения чрезвычайно мал, однако вероятность существует при попадании на слизистую поверхность и кожу с повреждениями заражённой крови, при ранении предметами, содержащими на поверхности кровь больных.
Заражение пациентов от ВИЧ-инфицированных врачей кажется невозможным, но такие случаи имели место быть. Например, в 1990 году это произошло с пятью пациентами в Соединённых Штатах Америки при лечении зубов у стоматолога, который был болен. Все следующие наблюдения за такими сотрудниками медицины не выявили ни одного факта передачи вируса.
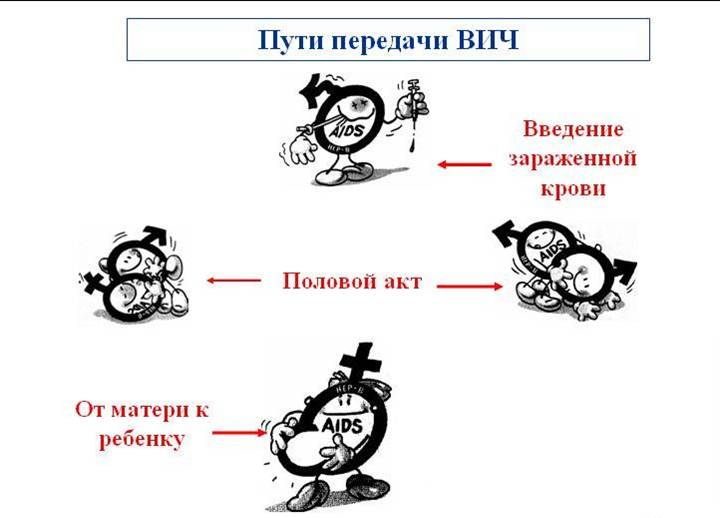
После рассмотрения всех типов передачи ВИЧ, можно выделить такие пути:
- половой;
- парентеральный;
- перинатальный.
ВИЧ не передаётся через:
- Воздух.
- Рукопожатие.
- Кашель и чихание.
- Поцелуи.
- Одежду.
- Посуду.
- Употребление общей еды и напитков.
- Пользование бассейном, ванной, туалетом.

Следует также развеять миф о том, что с помощью уколов заражёнными иглами в общественных местах большого скопления людей можно заразиться ВИЧ-инфекцией. Сам вирус, находясь во внешней среде, сохраняется короткое время, а его содержание на конце иглы чрезвычайно мало.
Такие человеческие выделения, как пот, моча, слюна, кал и слёзы, содержат совсем небольшое количество ВИЧ, поэтому заражение при
Открытие вируса
В 1980-1981 году в госпитале Нью-Йорка оказалось несколько пациентов с нестандартной формой саркома Капоши. Несмотря на относительно положительный прогноз этого вида заболевания, был выявлен злокачественный характер недуга у большинства больных. В это же время в Лос-Анджелесе были зарегистрированы случаи злокачественного течения пневмоцистной пневмонии.
Клинические картины указывали на уже известный в те времена синдром иммунодефицита. Однако, что именно вызывает инфекцию и каковы стадии инфекционного процесса, было неизвестно. Вирус, который в настоящее время провоцирует СПИД, открыли только 1983 году.
Впервые дать название вирусу попробовали группы Галло под руководством одноименного инфекциониста. Ученые в 70-х годах открыли ретровирус, стимулирующий лейкоз (рост) Т-лимфоцитов, назвав его HTLV-1. Вскоре был выделен альтернативный вирус этой же группы, который вызывал редкую патологию крови. Его обозначили HTLV-2.
Французские ученые под руководством Люка Монтанье объединились для изучения ретровирусов. В ходе исследований был выявлен вирус, который не провоцировал злокачественное перерождение клеток, а приводил к гибели Т-лимфоцитов с началом выработки организмом антител к ВИЧ. Вирус назвали HTLV-3. В 1985 году возбудителю СПИДа дали общее название – HIV/ВИЧ.
Прежде чем перейти к структуре ВИЧ, познакомимся с гипотезами происхождения инфекции.