Русский лекарьКаталог статей
Содержание:
- Этиология
- Профилактика
- Профилактика
- Патогенез
- Клиническая картина
- Бактериальный эндокардит, септический и подострый септический эндокардит в чем отличия
- Инфекционный эндокардит с поражением клапанов правого сердца
- Диагностика инфекционного эндокардита
- Классификация
- Диагностические критерии инфекционного эндокардита
- Инфекционный эндокардит у наркоманов
- Лечение
Этиология
Почти все известные патогенные бактерии могут быть причиной развития ИЭ. Около 85 % случаев ИЭ обусловлено стафилококками, стрептококками или энтерококками. К микроорганизмам, которые наиболее часто выделяют при ИЭ, относят:
- Стафилококки (Staphylococcus aureus, Staphylococcus epidermidis и др.)
- Стрептококки
- Coxiella burnetii
- Энтерококки (Enterococcus faecalis и др.)
- Грибы (чаще рода Candida)
Кроме того, некоторые исследования подтверждают наличие в анализируемых гистологических образцах клапанов сердца ДНК вирусов (герпесвирус, цитомегаловирус) при наличии диагноза «эндокардит».
Профилактика
Профилактика заключается в активном лечении хронических инфекционных заболеваний, своевременной санации очагов инфекции, лечении интеркуррентных заболеваний у больных с пороками сердца (врожденными, ревматическими и прочими).
Кроме того этим больным необходимо назначать антибиотики длительного действия при обострениях тонзиллита, пиелонефрита, ангинах, пневмонии, а также при любых вмешательствах, которые могут сопровождаться бактериемией (экстракция зуба, тонзиллэктомия, аборт, аппендэктомия, бронхоскопия, катетеризация уретры и др.). С этой целью применяют, например, бициллин-3 или бициллин-5 по 1 000 000 ЕД однократно или по 500 000 ЕД два раза в неделю в течение 2 — 4 недель (в зависимости от показаний, вида сопутствующей патологии, хирургического вмешательства и реактивности организма). Возможно применение с профилактической целью клиндамицина или эритромицина.
Важно избегать переохлаждений, гриппа и других провоцирующих заболевание инфекций.
Профилактика
В 2015 г. Европейское кардиологическое общество обновило положения по антибиотикопрофилактике ИЭ. Согласно им профилактику проводят:
- пациентам с любыми протезами клапанов, включая транскатетерные, или после применения любого искусственного материала для восстановления клапана;
- пациентам с уже имевшим место ИЭ;
- пациентам с врожденными пороками сердца (любой тип «» ВПС или ВПС, для коррекции которого применялся искусственный материал, помещенный хирургически или чрескожно, до 6 месяцев после вмешательства или пожизненно, если есть остаточный сброс крови или регургитация);
- после зубных процедур, требующих манипуляций в гингивальной и периапикальной зонах зуба или перфорации слизистой оболочки.
- Препараты: взрослые ДО вмешательства 2 гр. per os-за 60 минут , если в/в за 30 минут. Дети- амоксициллин 50 mg/kg . В случае аллергии на амоксициллин- клиндамицин или кларитромицин за 30-60 минут до вмешательства.
НЕ показана профилактика
- предыдущая история ревматической лихорадки или болезнь Кавасаки без вовлечения клапанного аппарата
- бикуспидальный аортальный клапан
- дефект межпередсердной перегородки
- пролапс митрального клапана с регургитацией
- гипертрофическая кардиомиопатия
- операция на клапане без протезирования
Патогенез
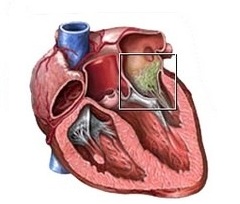
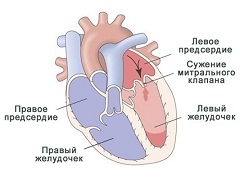
Для возникновения заболевания необходим более или менее длительный период бактериемии, которая может быть связана как с очагом инфекции в организме (тонзиллит, периодонтит, фурункул), так и с различными манипуляциями, нарушающими тканевый барьер: хирургическая операция, катетеризация, удаление зуба, бронхоскопия, внутривенное введение лекарственных или наркотических веществ и др. Процесс локализуется главным образом на ранее изменённых клапанах, наслаиваясь на уже существующие пороки сердца: врождённые, ревматические, или на ранее протезированные клапаны. Локализация (в порядке убывающей частоты) — аортальный, митральный, трёхстворчатый и лёгочный. Поражение двух последних клапанов более характерно для инъекционных наркоманов.
Основа патологического процесса болезни — деструктивно-язвенный эндокардит со значительными тромботическими наложениями, состоящими из фибрина, тромбоцитов, бактерий, и частичек ткани. Это обусловливает такое проявление болезни как тромбоэмболия. Кроме того, в развитии эндокардита большую роль играют иммунные (точнее аутоиммунные) механизмы. В крови часто обнаруживаются антитела к соответствующему возбудителю в высоких титрах (и некоторые другие типы антител) и циркулирующие иммунные комплексы. С наличием последних связывают, в частности, таких осложнений как гломерулонефрит и васкулит.
Клиническая картина
Клиническая картина инфекционного эндокардита характеризуется большим многообразием симптомов: лихорадка, озноб, повышенная утомляемость, ночная потливость, боль в суставах, снижение массы тела. Такие симптомы могут носить стёртый характер или даже отсутствовать у пожилых и лиц с иммунодефицитом. Дополнительные признаки — тёплая сухая кожа, тахикардия и увеличение селезёнки.
При длительном течении заболевания появляются трофические расстройства: кожа шелушится, тургор её снижен, волосы ломкие. У части больных на коже может наблюдаться геморрагическая сыпь. Это проявления васкулита. Петехиальные высыпания бывают на слизистых полости рта, на конъюктивах и складках век — симптом Лукина-Либмана.
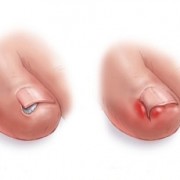
Узелки Ослера — болезненные, выпуклые образования красного или пурпурного цвета, появляющиеся на ладонях, стопах и особенно часто на подушечках пальцев. Это редкое проявление инфекционного эндокардита, который патогномически относится к подострой форме. Узелки появляются после других характерных признаков и симптомов и исчезают спонтанно через несколько дней.
Пятна Рота — кровоизлияния в сетчатку с белым центром. Характерны для подострого инфекционного эндокардита, однако они возникают также при лейкозах, сахарном диабете и многих других болезнях.
Бактериальный эндокардит, септический и подострый септический эндокардит в чем отличия
 Бактериальный эндокардит является одним из видов эндокардита — это воспалительный процесс, поражающий внутреннюю оболочку сердца — эндокарда.
Бактериальный эндокардит является одним из видов эндокардита — это воспалительный процесс, поражающий внутреннюю оболочку сердца — эндокарда.
Орган отвечает, в первую очередь, за эластичность клапанов и сосудов, обеспечивая нормальное кровообращение. Сердце устроено таким образом, что миокард выступает в роли органа, качающего кровь, а эндокард — пропускной шлюз для крови.
Само по себе заболевание, как правило, не возникает, а является следствием другой болезни, чаще всего инфекционного характера.
Существуют разные виды эндокардита:
- Инфекционный или бактериальный эндокардит. Проявляется воспалением эндокарда и рождением новых произрастаний на клапанах, формируя его недостаточность. Первичный инфекционный эндокардит поражает обычные неизмененные сердечные клапаны. Вторичный ИЭ — задевает уже видоизмененные болезнями клапаны. В основном это пролапс митрального клапана, ревматический порок сердца. На изменения также могут влиять искусственные клапаны. По статистике, заболеваемость у мужчин наблюдается в 3 раза чаще, чем у женщин. Кардиологи отмечают, что в зону повышенного риска попадают наркоманы, у которых вероятность заболевания в 30 раз выше, чем у здорового человека.
- Септический эндокардит. Возникает на почве необработанных ран, в которых началось нагноение и воспалительный процесс. Также бывают случаи септического эндокардита в случае сложных родов или неудачного аборта. На клапанах появляются вегетации, приводящие к язвенному эндокардиту. Случаются патологические процессы и в сосудах головного мозга. Проявляется септический эндокардит по большей части не эндокардитом как таковым, а именно заражением крови.
- Подострый септический эндокардит. Причиной, в большинстве случаев, является инфекционное заболевание или осложнение после операции, в том числе и абортов. Подострый септический эндокардит может быть спровоцирован и бактериями, населяющими полость рта и верхних дыхательных путей. Попадая в кровь, они становятся причиной патологии.
- Диффузный. Другое его название — вальвулит. Проявляется в набухании ткани клапана. Причиной, опять же, является ревматизм.
Как мы можем наблюдать, почти все разновидности эндокардита проявляются как следствие ревматизма или инфекционных заболеваний.
Инфекционный эндокардит с поражением клапанов правого сердца
Инфекционный эндокардит клапанов «правого» сердца составляет примерно 5—10% всех ИЭ. Он развивается не только у шприцевых наркоманов, но и у больных с установленным внутривенно катетером, при катетеризации легочной артерии, КС и КВД. Самый большой удельный вес среди причин развития инфекционного эндокардита — шприцевал наркомания. В основе превалирования ИЭ клапанов «правого» сердца у шприцевых наркоманов лежат несколько причин: нестерильные иглы и растворы, резко сниженный иммунитет наркомана.
Самая частая локализация ИЭ — трикуспидальный клапан, реже легочный и еще реже клапаны «левого» сердца. Самый частый из выявляемых возбудителей инфекционного процесса — S. aureus (до 90%), P. aeruginosa. Другие микроорганизмы встречают существенно реже.
Самые частые клинические проявления манифестации инфекционного эндокардита клапанов правого сердца — лихорадка, слабость, признаки интоксикации и картина септической эмболии легочной артерии. В клинической практике у больных достаточно часто отмечают кровохарканье и кашель, что трактуют как возможное присоединение туберкулеза при сниженном иммунитете. Отсутствие характерных изменений на рентгенограмме, как правило, прекращает диагностический поиск до периода, когда недостаточность кровообращения станет очевидной или возникает эмболия более крупного сосуда.
При локализации инфекционного эндокардита на трикуспидальном клапане разрешающей способности ЭхоКГ, выполненной трансторакальным доступом, как правило, достаточно. При локализации ИЭ на легочном клапане преимущество принадлежит трансэзофагеальному доступу. Прогноз при ИЭ «правого» сердца относительно благоприятный. Внутригоспитальная смертность 20 мм, и идентифицированная грибковая флора.
Эмпирическое лечение всегда основано на 2 фактах.
- Наиболее вероятен Staphylococcus aureus; в последние годы значительно увеличилось число метициллинрезистентных штаммов.
- Если больной использует героин, растворяя его в лимонном соке, то наиболее вероятная флора — Candida spp. Это требует противогрибкового лечения. Если у больного на фоне лечения сохраняются признаки неконтролируемой инфекции, следует обсудить антипсевдомонадную активность используемых антибиотиков для выработки дальнейшей тактики лечения. При очевидных признаках деструкции створок клапана следует обсудить антиэнтерококковую активность используемых антибиотиков с целью дальнейшей тактики ведения больного. При распространении процесса на клапаны «левого» сердца приоритетно воздействие на стафилококки и энтерококки. Как правило, антибактериальное лечение длится 4—6 нед. Однако в ряде ситуаций — отсутствие осложнений, наличие флоры, чувствительной к метициллину, вегетация
В последние годы появились сообщения об успешном лечении ИЭ трикуспидального клапана препаратами, принимаемыми внутрь: ципрофлоксацин в дозе 750 мг 2 раза в сутки и рифампицин в дозе 300 мг 2 раза в сутки. Эта тактика применима в ситуациях, когда госпитализация невозможна. Следует помнить, что ее эффективность зависит в первую очередь от характера флоры, при MRSA и низкой комплаент-ности она малоэффективна.
Хирургическое лечение ИЭ трикуспидального клапана не метод выбора. Оно становится первоочередным в следующих ситуациях: микроорганизмы резистентны к проводимому лечению — инфекция становится неконтролируемой (бактериемия верифицируется в период более 7 дней), идентифицированы S. aureus и P. aeruginosa, продолжающие высеваться в пробах крови; вегетации на трикуспидальном клапане >20 мм на фоне состоявшегося эпизода эмболии легочной артерии; нарастающие признаки правожелудочковой недостаточности, рефрактерные к мочегонным препаратам.
Лечение шприцевых наркоманов подразумевает помимо антибактериального и хирургического лечения обязательное специальное антинаркотическое лечение, направленное на прекращение патологического влечения к наркотикам. Однако на практике продолжение употребления наркотиков даже при эффективном лечении делает долгосрочную перспективу неблагоприятной.
Диагностика инфекционного эндокардита
Лабораторные исследования
Чтобы диагностировать инфекционный эндокардит у ребенка, при лабораторных исследованиях обнаруживаются более умеренные изменения в крови и моче, аналогичные выявляемым при остром инфекционном эндокардите. В периоды клинической ремиссии и при атипичном течении показатели крови и мочи могут не иметь отклонений от нормы. Данные инструментально-графического исследования те же, что и при остром инфекционном эндокардите, и нередко приобретают решающее значение в диагностике.
Данные лабораторных исследований зависят от активности процесса и его фазы.
В начальную фазу в периферической крови обнаруживают признаки острого воспаления: лейкоцитоз, нейтрофилёз со сдвигом лейкоцитарной формулы влево, высокие уровни СОЭ, Среактивного белка и а2глобулиновой фракции. Исключение составляет врождённый эндокардит, при котором подобные изменения могут отсутствовать. В последующем появляются анемия, увеличение углобулинов, лейкоцитоз может смениться лейкопенией, повышается уровень AT (в том числе аутоантител) и ЦИК.
В анализах мочи выявляют вначале преходящие, затем постоянные гематурию, протеинурию.
Бактериологическое исследование крови (материал для исследования желательно забирать на высоте лихорадки и до начала антибактериальной терапии) позволяет выявить возбудитель.
С помощью ЭКГ уточняют состояние миокарда и перикарда.
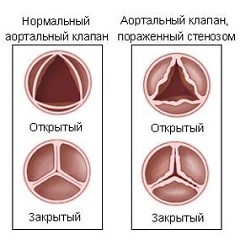
При проведении ЭхоКГ, особенно допплеровского исследования, визуализируют изменения эндокарда: выявляют вегетации на клапанах (при их величине более 2 мм), уточняют их размер, подвижность, разрывы хорд и створок, признаки и степень аортальной и митральной недостаточности. Диагноз инфекционный эндокардит у детей в начальной фазе обычно предположителен, так как клинические и лабораторные проявления заболевания неспецифичны.
Основной критерий постановки диагноза — повторный высев возбудителя из крови больного с наличием в анамнезе таких специфических предрасполагающих факторов, как ВПС, недавние оперативные вмешательства (особенно на сердце), лечение и экстракция зубов, катетеризация центральных вен, внутривенные инфузии, гнойные заболевания.
Второй, очень важный критерий постановки диагноза — типичные изменения на ЭхоКГ.
Дифференциальная диагностика
Дифференциальную диагностику в начальную фазу проводят с генерализованными инфекционными заболеваниями, сальмонеллёзом, менингококцемией, геморрагическим васкулитом (при наличии геморрагической сыпи), с ЮРА и узелковым периартериитом (при выраженной лихорадке, артралгиях и изменениях в периферической крови). Особенно сложно дифференцировать инфекционный эндокардит с острой ревматической лихорадкой и СКВ, протекающими с эндокардитом, артралгиями и полиорганными изменениями. В этом случае учитывают:
- предшествующий анамнез (стрептококковая инфекция при ревматизме; чрезмерная инсоляция, стресс, вакцинация при СКВ; ВПС и хирургические манипуляции и вмешательства при инфекционном эндокардите);
- особенности суставного и слабую выраженность инфекционнотоксического синдрома при ревматизме;
- наличие тромбоэмболического синдрома, не свойственного ревматизму и СКВ;
- лабораторные данные (антистрептококковые AT при острой ревматической лихорадке, LE клетки при СКВ);
- результаты повторных посевов крови (стерильна при ревматизме и СКВ).
Инфекционный (в том числе абактериальный) эндокардит — одна из серьёзных причин смертности детей и подростков. Вариабельность и неспецифичность его клинической картины вызывают объективные трудности диагностики. Недостаточное знакомство педиатров, стоматологов и родителей с принципами профилактики инфекционного эндокардита, а также увеличение количества лиц, входящих в группы риска (наркоманы, пациенты после оперативных вмешательств на сердце, больные, находящиеся на иммуносупрессивной терапии, с длительной катетеризацией центральных вен и т.д.), приводят к увеличению количества случаев заболевания.

Классификация
Согласно современной классификации, предложенной Европейским обществом кардиологов, различают:В зависимости от локализации инфекции и наличия/отсутствия внутрисердечного материала:
- Левосторонний ИЭ нативного клапана
- Левосторонний ИЭ протезированного клапана (ЭПК)
- ранний ЭПК (
- поздний ЭПК (> 1 года после операции на клапане)
- Правосторонний ИЭ
- Связанный с устройством ИЭ (постоянный кардиостимулятор или кардиовертер-дефибриллятор)
В зависимости от способа заражения:
- ИЭ, связанный с медицинской помощью
- Нозокомиальный — ИЭ, развившийся у пациентов, госпитализированных > 48 часов до появления признаков/симптомов ИЭ
- Ненозокомиальный — проявления ИЭ возникли меньше чем через 48 часов после госпитализации пациента, получавшего медицинскую помощь, а именно:
- уход медицинской сестры на дому или внутривенная терапия, гемодиализ, внутривенная химиотерапия за 30 дней до возникновения ИЭ
- получение интенсивной терапии за 90 дней до возникновения ИЭ
- проживание в доме престарелых или длительное лечение
- Внебольничный ИЭ — проявления ИЭ возникли меньше чем через 48 часов после госпитализации пациента, не подходящего под критерии нозокомиального ИЭ
- ИЭ, связанный с внутривенным приёмом наркотических веществ
Активный ИЭ:
- ИЭ с длительной лихорадкой и положительной культурой крови или
- Активная воспалительная морфология, обнаруженная при операции или
- Пациент, получающий антибиотикотерапию или
- Гистопатологические данные активного ИЭ
Возвратный:
- Рецидив (повторные эпизоды ИЭ, вызванные одним и тем же микроорганизмом
- Реинфекция (инфекция с различными микроорганизмами или повторный эпизод ИЭ, вызванный одним и тем же микроорганизмом > 6 месяцев после начального эпизода)
Ранее различали острую и подострую формы ИЭ. Сейчас использовать такую терминологию не рекомендуют, так как при раннем назначении антибактериальной терапии различия в течение острого и подострого ИЭ зачастую размыты.
Диагностические критерии инфекционного эндокардита
Общепризнаны диагностические критерии инфекционного эндокардита, разработанные Службой эндокардита Университета Duke (в модификации J.Li, одобренные Американской кардиологической ассоциацией в 2005 г.). Больные с подозрением на инфекционный эндокардит должны быть клинически обследованы с использованием этих критериев, как первичной диагностической схемы.
— Патоморфологические признаки:
- микроорганизмы, выявленные при бактериологическом или гистологическом исследованиях вегетаций, эмболов или образцов из внутрисердечных абсцессов;
- патологические изменения: вегетации или внутрисердечные абсцессы, подтвержденные гистологическим исследованием, выявившим активный эндокардит.
— Клинические критерии:
— большие:
— положительная гемокультура:
- возбудители, типичные для инфекционного эндокардита, выделенные из двух раздельно взятых проб крови: зеленящие стрептококки, Streptococcus bovis, микроорганизмы НАСЕК-группы, Staphylococcus aureus или внебольничные энтерококки при отсутствии первичного очага;
- возбудители, согласующиеся с инфекционным эндокардитом, выделенные из гемокультуры при соблюдении следующих условий: как минимум два положительных результата исследования проб крови, взятых с интервалом не менее 12 ч, или три положительных результата из трёх, или большинство положительных результатов из четырёх и более проб крови (интервал между взятием первой и последней пробы должен составлять как минимум 1 ч);
- однократное выявление Coxiella burnetti или титра IgG к этому микроорганизму >1:800;
— доказательства поражения эндокарда по данным трансторакальной ЭхоКГ : (или чреспищеводной ЭхоКГ при наличии протезированных клапанов у пациентов с возможным инфекционным эндокардитом по клиническим критериям или при выявлении осложнений в виде околоклапанного абцесса):
- свежие вегетации на клапане или поддерживающих его структурах или имплантированном материале;
- абсцесс;
- новая дисфункция клапанного протеза;
- вновь сформированная клапанная регургитация (нарастание или изменение ранее имевшегося сердечного шума не учитывается);
— малые:
- предрасположенность: предрасполагающие сердечные состояния или частые внутривенные инъекции (в том числе наркомания и токсикомания); температура тела 38 °С и выше;
- сосудистые феномены: эмболии крупных артерий, септические инфаркты легкого, микотические аневризмы, внутримозговые кровоизлияния, геморрагии на переходной складке конъюнктивы и повреждения Жаневье;
- иммунологические феномены: гломерулонефрит, узелки Ослера, пятна Рота и ревматоидный фактор;
- микробиологические данные: положительная гемокультура, которая не соответствует большому критерию (исключая однократные позитивные культуры коагулазоотрицательных стафилококков, обычно эпидермального стафилококка и микроорганизмов, не являющихся причиной инфекционного эндокардита), или серологическое подтверждение активной инфекции, обусловленной потенциальным возбудителем инфекционного эндокардита (Coxiella burnetii, бруцеллы, хламидии, легионеллы).
Достоверный инфекционный эндокардит диагностируют при наличии одного патоморфологического критерия или при сочетании клинических критериев — двух больших, или одного большого и трех малых, или пяти малых критериев.
Вероятный инфекционный эндокардит диагностируют при наличии одного большого и одного малого или трех малых критериев.
Инфекционный эндокардит исключают при наличии одного из следующих критериев:
- несомненный альтернативный диагноз, объясняющий симптомы болезни;
- исчезновение симптомов инфекционного эндокардита на фоне лечения антибиотиками менее чем за 4 дня;
- отсутствие патологических подтверждений инфекционного эндокардита при операции или аутопсии после терапии антибиотиками менее 4 дней;
- недостаточное количество критериев вероятного инфекционного эндокардита, перечисленных выше.
Диагноз вероятного инфекционного эндокардита часто ставится по клинике или факторам риска ещё до того, как будут готовы результаты посева крови. Выявление вегетации или нарастающей клапанной недостаточности при ЭхоКГ часто завершает диагностику достоверного инфекционного эндокардита. Больные с «инфекционным эндокардитом, исключённым по недостаточному количеству критериев» нуждаются в дальнейшем наблюдении, так как многие признаки могут проявиться позднее.
Чипигина Н.С., Куличенко В.П.
Инфекционный эндокардит
Инфекционный эндокардит у наркоманов
Страницы:|все|| | |
Для клинической картины ИЭ у наркоманов (с преимущественным поражением ТК) характерна полисиндромность. Частота встречаемости симптомов, осложнений приведена в таблице 10.
Таблица. Симптомы, синдромы, осложнения ИЭ у наркоманов
Клинические проявления Больные, %
Лихорадка до 38-40°С с ознобом, обильным потоотделением 93-100
Инфекционно-токсический синдром 92-100
Инфекционно-токсический гепатит 90-100
Вторичная нефропатия 89-100
Спленомегалия 75-100
Сердечная недостаточность 62-81
Тромбоэмболические осложнения 65-78
Пневмония 76
ДВС-синдром 75
Плеврит 44
Миокардит 20-26
Поражение кожи, слизистых (петехии, геморрагическая сыпь, узелки Ослера, геморрагии конъюнктивы, пятна Джейнуэя, Лукина) 8-25
Поражение суставов 10-22
Перикардит 5-14
Под воздействием антибактериальной терапии клиника заболевания нередко бывает стёртой, с незначительными инфекционно-токсическими проявлениями, более выраженными признаками иммунновоспалительных реакций. Характерно начало заболевания с множественных лёгочных инфекционных очагов. Иногда ТЭО лёгких вызывают двусторонний гидроторакс (9 %). Типичны лихорадка “неясного генеза” и озноб (90-95 %), возникающие в результате массивного поступления в кровь бактерий, токсинов. В последующем появляется обильное потоотделение. Улучшения самочувствия больных после потоотделения, как правило, не происходит.
При осмотре обращает на себя внимание бледность и желтушность кожи, обусловленная септической анемией и инфекционно-токсическим гепатитом, характерным для наркоманов (76-85 %). Приблизительно у 30% больных наблюдаются петехии, геморрагическая сыпь на коже ног
Пятна Лукина встречаются реже (11-13 %), подногтевые линейные геморрагии — у 25 % больных. Узелки Ослера, пятна Джейнуэя определяются довольно редко (5-8 %). Отёки голеней обусловлены развитием недостаточности кровообращения по большому кругу на поздних стадиях заболевания, так как изменения гемодинамики при недостаточности ТК незначительны.
При ИЭТК сердечны шумы определяются только у 10-20 % больных. Недостаточно активная АБТ способствует прогрессированию сепсиса, формированию септического миокардита. Для диффузного миокардита характерны: сердцебиения, тахикардия, реже — брадикардия; ослабление тонов сердца, нарушение ритма и проводимости. Экстрасистолия встречается у одной трети пациентов. У 20-30 % отмечаются различные нарушения ритма и проводимости.
Для ИЭТК весьма характерно развитие патологии лёгких. Как правило, это множественные септические эмболии c клиникой ТЭЛА (65 %), инфаркт-пневмонии (61 %), абсцессов лёгких (12-19 %). В клинической картине ИЭТК значительное место занимает поражение почек. Как правило, это ДГН, обусловленный поражением ЦИК. При подостром течении ИЭТК диффузный гломерулонефрит встречается у 8-15 % пациентов. У больных ИЭ с ХПН (22,5 %) гломерулонефрит протекает с нормальной температурой тела в 10 % случаев. Поражение селезёнки встречается в 75-100 % случаев, проявляется увеличением её размеров. Вовлечение печени происходит при декомпенсации СН и/или формировании инфекционно-токсического гепатита. Однако выраженная печёночная недостаточность бывает редко.
У значительной части больных ИЭТК встречается сопутствующая патология, которая утяжеляет течение и исход заболевания. В 75 % случаев в крови выявляются маркеры вирусов гепатита В и С. Часто определяется смешанная форма инфекции. У 20-35 % больных ИЭТК выявляется ВИЧ-инфекция. Клиническое течение ИЭ у ВИЧ-инфицированных пациентов характеризуется длительной фебрильной лихорадкой, нерассасывающимися воспалительными инфильтратами лёгких, развитием полиорганной недостаточности, выраженной нейтро- и лимфопенией.
Изменения показателей лабораторных исследований малоспецифичны. В анализах крови определяется тяжёлая гипохромная анемия, лейкоцитоз со сдвигом влево, тромбоцитопения, значительное ускорение СОЭ, увеличение концентрации альфа- и гаммаглобулинов, иммуноглобулина М, С-реактивного белка, сиаловых кислот, серомукоида, фибриногена, ЦИК. В анализах мочи выявляются признаки ДГН: протеинурия, гематурия, умеренная лейкоцитурия и цилиндрурия. Определяемые при ИЭТК признаки иммунодефицита (78-92 %) могут быть первичными и вторичными.
Лечение
Основой терапии подострого бактериального эндокардита является возможно более раннее и достаточно длительное (не менее 4 недель) назначение эффективных бактерицидных доз адекватных антибиотиков, наиболее надежный выбор которых определяется чувствительностью выделенных из крови микроорганизмов. При отрицательных результатах выделения из крови микробов проводят анализ ситуации, позволяющий предположить наиболее вероятный возбудитель и тем самым определить его чувствительность к антибиотикам.
В большинстве случаев, вызванных зеленящим стрептококком лечение начинают с применения умеренных доз бензилпенициллина (порядка 4 000 000 — 6 000 000 ЕД в сутки) внутривенно в течение 4 недель. У пожилых людей, а также если заболевание вызвано энтерококком назначают высокие дозы бензилпенициллина (12 000 000 — 24 000 000 ЕД в сутки), часто в сочетании с гентамицином (3—5 мг/кг) или амикацином (10—15 мг/кг) в сутки внутримышечно.
Дозы указаны для взрослых.
При стафилококковом эндокардите препаратами выбора являются полусинтетические пенициллины (оксациллин, ампициллин, метициллин, амоксициллин и др.) по 10 г в сутки в сочетании с цефалоспоринами (цефалоридин, цефамизин, клафоран) или аминогликозидами. При непереносимости пенициллинов можно назначать макролиды (эритромицин, олеандомицин и др.), а также аминогликозиды. Такое же лечение показано при выявлении грамотрицательных бактерий (Escherichia, Proteus и др.).
Высокой эффективностью обладает ванкомицин, а также фторхинолоны.
В случае неэффективности терапии проводят повторное исследование крови и назначение других антибиотиков с учётом их чувствительности.
Отсутствие положительной динамики в течение двух недель является показанием к хирургическому лечению — удалению пораженного клапана с последующим протезированием его.
Попутно проводится симптоматическое лечение (детоксикация, сердечные гликозиды, тромболитические средства). Кортикостероиды не показаны, так как они способствуют угнетению иммунитета (лишь при очень бурных аллергических реакциях назначают короткий курс преднизолона).
Наиболее тяжело протекает грибковый эндокардит — он плохо поддаётся терапии и даёт высокую летальность. В этих случаях основой лечения является хирургическое иссечение клапанов и их протезирование, проводимое на фоне лечения противогрибковым антибиотиком амфотерицином В (внутривенно капельно по 250—1000 ЕД на 1 кг массы тела).