Лимфома
Содержание:
- Методы диагностики онкологической болезни и ее лечение
- Диагностика заболевания
- Симптоматика рака лимфатической системы
- Характеристика заболевания
- Причины возникновения болезни
- Лимфома глазная лимфоматоз глазной.
- Лечение неходжкинской лимфомы
- Лечение
- Почему дети заболевают лимфомой Ходжкина
- Каковы причины лимфомы
- Особенности проявления в разных органах
- Классификация неходжкинской лимфомы
- Симптомы и признаки неходжкинской лимфомы
Методы диагностики онкологической болезни и ее лечение
 Диагностика лимфомы заключается прежде всего в проведении врачебного осмотра больного человека. Кроме этого, пациент должен пройти ряд следующих процедур:
Диагностика лимфомы заключается прежде всего в проведении врачебного осмотра больного человека. Кроме этого, пациент должен пройти ряд следующих процедур:
- общий и биохимический анализ крови;
- бронхоскопическое обследование;
- проведение компьютерной томографии (КТ) или ультразвукового исследования (УЗИ) организма больного человека;
- биопсия (взятие с пораженного раковым процессом лимфоузла образца тканей для того, чтобы произвести его дальнейшее лабораторное исследование);
- проведение пункции костного мозга.
Свидетельствовать о наличии опухолевого процесса могут следующие показатели, получаемые при проведении общего и биохимического исследования крови пациента:
- снижение уровня содержания в крови тромбоцитов;
- низкое содержание гемоглобина;
- увеличение концентрации в крови эритроцитов;
- пониженный уровень содержания лимфоцитов.
Лечение патологии
После окончательного подтверждения диагноза пациенту назначается проведение незамедлительного курса лечения. Лечение лимфомы подразумевает использование нескольких методик. К ним относятся:
- химиотерапия. Такой способ лечения болезни является щадящим, проведение его занимает достаточно длительный промежуток времени. Однако применение химиотерапии не всегда может приносить положительный результат в процессе борьбы с онкологическим заболеванием. В ходе такого лечения больному назначается применение специальных медикаментозных препаратов, разрушающих опухолевые клетки, либо замедляющих их развитие;
- радиотерапия, или лучевая терапия. Такая процедура подразумевает проведение радиоактивного воздействия на злокачественное образование. С помощью лучевой терапии происходит уничтожение раковых клеток. Но тем не менее радиотерапию нельзя проводить тем пациентам, у которых имеются злокачественные опухолевые кисты, содержащие внутри себя жидкость;
- оперативное вмешательство. Удаление опухоли хирургическим путем производится только в крайних случаях, если сформировавшееся новообразование имеет достаточно большие размеры, или если в результате развития патологического процесса возникли необратимые изменения во внутренних органах пораженных раковыми клетками;
- пересадка костного мозга. Осуществление такой хирургической манипуляции является достаточно дорогостоящей процедурой, однако в то же время она является самой эффективной при борьбе с лимфомой. Пересадка костного мозга — это весьма сложный процесс, который занимает много времени.
Такое заболевание, как лимфома, требует незамедлительного проведения соответствующей методики лечения болезни, которая будет более эффективной, если больной человек своевременно обратится за помощью к квалифицированному специалисту.
Категории
- Отеки у беременных
- Отеки у детей
-
Отеки в области
- Головы
- Лица
- Глаз
- Рта
- Горла
- Шеи
- Рук
- Ног
- Туловища
- Общие отеки
Диагностика заболевания
При жалобах пациента, врач, прежде всего, производит внешний осмотр, прощупывает лимфоузлы, собирает анамнез. Высокой информативностью обладает общий анализ крови
Конечно, по одним только показателям крови невозможно поставить окончательный диагноз, но на некоторые изменения следует обратить внимание. Обычно при лимфоме можно наблюдать такие изменения в формуле крови:
- уровень гемоглобина ниже допустимого;
- пониженное содержание тромбоцитов;
- увеличение уровня СОЭ;
- высокий уровень лейкоцитов;
- увеличение эозинофилов.
Такие изменения являются поводом для дальнейшего обследования, следующим этапом в котором будет анализ крови на биохимию. В случае сомнительных результатов назначается анализ на онкомаркеры. При положительных результатах пациенту назначаются инструментальные методы обследования.
 УЗИ — проверенный способ исследования подозрительных лимфоузлов. Также назначается исследование грудной клетки, так как очень часто опухоль локализуется именно там. Более точный и надежный способ (и в то же время самый дорогой) — компьютерная томография и магниторезонансная томография. После того как диагноз подтвердится диагностами, врач-онколог обязан взять биопсию. Этот вид исследования крайне важен для диагностики лимфомы. Как правило, врач направляет пациента к хирургу для проведения резекции увеличенных лимфоузлов.
УЗИ — проверенный способ исследования подозрительных лимфоузлов. Также назначается исследование грудной клетки, так как очень часто опухоль локализуется именно там. Более точный и надежный способ (и в то же время самый дорогой) — компьютерная томография и магниторезонансная томография. После того как диагноз подтвердится диагностами, врач-онколог обязан взять биопсию. Этот вид исследования крайне важен для диагностики лимфомы. Как правило, врач направляет пациента к хирургу для проведения резекции увеличенных лимфоузлов.
Во время удаления пораженных лимфоузлов иссечению подлежат также региональные лимфатические узлы. Это снижает риск рецидива. Затем удаленные фрагменты отправляют в лабораторию для проведения биопсии. На поздних стадиях данного заболевания хирургическое вмешательство нецелесообразно, по этой причине онкологи ограничиваются тонкоигольной биопсией.
Цитологи проводят ряд исследований для установки точного диагноза. Так как понятие лимфома включает в себя не менее 30-ти специфических заболеваний, уточнение диагноза нужно для прогноза и определения схемы, необходимой для проведения дальнейшего адекватного лечения врачу-химиотерапевту.
https://youtube.com/watch?v=qmhtHRD7ooM
Симптоматика рака лимфатической системы
Зачастую на ранних стадиях болезнь никак себя не проявляет. Кроме того, жалобы пациентов могут быть различные в зависимости от участка поражения и вида заболевания. Основными симптомами лимфомы у взрослых являются:
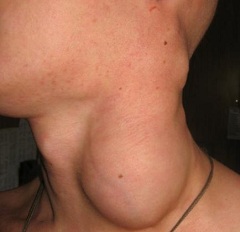
- увеличенные лимфоузлы;
- потеря аппетита;
- тяжесть и боль в области селезёнки;
- тошнота;
- резкое похудение;
- упадок сил;
- повышенная температура тела;
- ночная потливость;
- кожный зуд;
- хронический кашель, одышка;
- увеличение размеров живота;
- частые инфекции.
https://youtube.com/watch?v=chFjAx4riLE
Самыми важными признаками заболевания являются увеличенные лимфатические узлы как при вирусной или бактериальной инфекции, но на ощупь они подвижны и безболезненны.
 Поскольку рак распространяется по всему организму, он может сильно влиять на пищеварительную систему, сжимая органы. Увеличенный размер селезенки может привести к тому, что он надавит на желудок, создавая ощущения переполненности даже от небольшого количества пищи.
Поскольку рак распространяется по всему организму, он может сильно влиять на пищеварительную систему, сжимая органы. Увеличенный размер селезенки может привести к тому, что он надавит на желудок, создавая ощущения переполненности даже от небольшого количества пищи.
Резкая потеря веса без изменения диеты или физических упражнений всегда является признаком того, что с организмом что-то не так. В случаях с лимфомой это частично связано с потерей аппетита, а также с особенностью развития раковой опухоли. Патологические клетки питаются питательными веществами, заставляя организм недополучать их в необходимом количестве.
Одним из наиболее заметных симптомов при раке лимфатической системы является крайняя, необъяснимая усталость и упадок сил. Даже самые маленькие задачи становятся полностью изнурительными, а повседневная деятельность, которая была легкой, теперь кажется невозможной. Тело изнашивается из-за отсутствия питательных веществ и борьбы с раковыми клетками. Отсутствие аппетита также усиливает это состояние. В дополнение к этому из-за болезни снижается количество эритроцитов в организме, что приводит к анемии и еще большей усталости.
Повышение температуры тела — это четкий признак того, в организме присутствует инфекция. Необъяснимое её повышение всегда должно насторожить, особенно если ситуация сохраняется более недели.
 Одним из основных симптомов лимфомы является нарушение теплорегуляции. Человека может беспокоить озноб, затем он может ощущать чрезмерное потоотделение. Особенно ситуация должна насторожить, когда это происходит ночью. При лимфоме это вызвано сверхактивной работой иммунной системы, которая пытается избавить организм от токсинов.
Одним из основных симптомов лимфомы является нарушение теплорегуляции. Человека может беспокоить озноб, затем он может ощущать чрезмерное потоотделение. Особенно ситуация должна насторожить, когда это происходит ночью. При лимфоме это вызвано сверхактивной работой иммунной системы, которая пытается избавить организм от токсинов.
Ночное потоотделение тесно связано с другими заболеваниями и состояниями, такими как менопауза и бактериальные инфекции. Кроме того, следует проверить температуру в помещении, прежде чем делать какие-либо выводы.
При некоторых видах заболевания по мере роста клеток лимфомы выделяется химическое вещество, которое вызывает зуд и раздражение кожи по всему телу. Они не реагируют на типичную лекарственную терапию, используемую для лечения такого состояния. Симптомы могут начинаться как сухая кожа, а затем превращаться в мелкую, зудящую сыпь.
Одышка даже при минимальной активности может сигнализировать о развитии рака лимфатической системы. Причиной является то, что по мере увеличения размеров лимфатических узлов нарушается процесс насыщения организма кислородом. Это состояние усугубляется, если лимфома начинается в тимусе. Он может надавливать на трахею, что еще больше затрудняет дыхание.
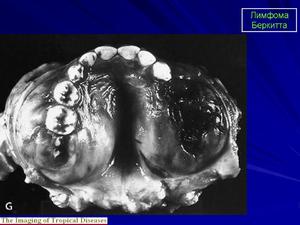 Несмотря на то что лимфома может привести к потере веса, её расположение в брюшной полости способно увеличить живот в размерах. Это связано как с увеличенными лимфатическими узлами, так и с накоплением большого количества жидкости в этой области. Живот при этом на ощупь мягкий. Дополнительные симптомы, связанные с отеком брюшной полости, включают чувство давления в этой области, боль, а также расстройство желудка и диарею.
Несмотря на то что лимфома может привести к потере веса, её расположение в брюшной полости способно увеличить живот в размерах. Это связано как с увеличенными лимфатическими узлами, так и с накоплением большого количества жидкости в этой области. Живот при этом на ощупь мягкий. Дополнительные симптомы, связанные с отеком брюшной полости, включают чувство давления в этой области, боль, а также расстройство желудка и диарею.
Потеря веса в сочетании с увеличением окружности брюшной полости в любом случае является признаком серьезной проблемы со здоровьем и нуждается в дальнейшей медицинской консультации для определения причины.
Заболевание из-за пониженного содержания здоровых лимфоцитов приводит к тому, что организм человека становится восприимчивым к различным инфекциям
Важно, чтобы больные лимфомой избегали контакта с любыми возможными её источниками в этот период. Любое заболевание способно усугубить ситуацию и затруднить лечение рака
Характеристика заболевания
Что такое неходжкинская лимфома? Это объединение из множества видов злокачественных опухолей, лимфы, которые имеют схожие характеристики. В настоящее время Всемирная организация здоровья пересматривает классификацию лимфом. Противопоставление лимфомы ходжкина и группы неходжкинских форм признается неактуальным. Ведется другой тип деления опухолей, который насчитывает 4 группы. Но и сегодня деление на две большие группы заболеваний остается, для сравнения и статистического наблюдения.
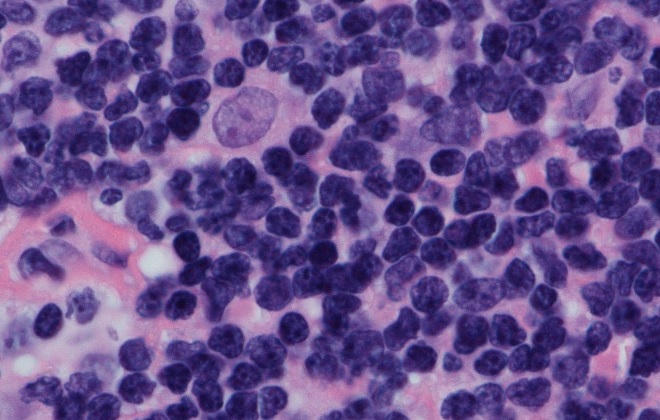
Онкологические заболевания крови создают сложности в процессе кроветворения, создание лимфоцитарных клеток. Из-за неправильного созревания или перерождения клеточной структуры страдает иммунитет человека. В лимфатических узлах появляется скопление лимфатической ткани и растет опухоль.
Заболевание в рамках неходжкинской лимфомы и что это такое можно классифицировать только у профессионального врача. Болезнь может иметь агрессивную форму, которая характеризуется стремительным развитием и быстрым поражением организма. Не агрессивная форма, индолентная, развивается медленно, но может внезапно переродиться в другой вид злокачественной опухоли крови и значительно ухудшать состояние пациента.
Причины возникновения болезни
В настоящее время заболевания, объединенные как лимфомы неходжкинские, до конца не изучены. Причины возникновения этой формы онкологического поражения организма остаются неизвестными. Вся информация, которая имеется у медиков, основана на анализе историй болезни пациентов, а также длительных наблюдений и логических выводов. Некоторые факторы, провоцирующие развитие лимфомы доказаны, другие являются спорными. Медики выделяют следующие причины появление неходжкинской лимфомы:
- Наследственность. Проведение лабораторных исследований не смоли доказать прямую зависимость между геном набором и образованием рака крови. Однако статистические наблюдения говорят о том, что если в семье были случаи онкологических заболеваний, то риск возникновения лимфомы у будущих поколений возрастает.
- Экология. Неблагоприятная и загрязненная атмосфера напрямую вредит здоровью человека. Развитию раковых опухолей способствует отравление токсическими веществами и особенно радиоактивное излучение. В местах, загрязненных вследствие военной атаки или техногенной катастрофы, люди чаще подвержены онкологическим заболеваниям.
- Вирусы. Патологическое влияние сильных вирусных заболеваний на организм ослабляет иммунитет, а также провоцирует болезни крови. Исследования доказали, что вирус Эпштейна-Барра, тяжелые формы вирусного гепатита, ВИЧ-инфекция и др. могут провоцировать лимфому.
- Радиация. Поражение организма радиоактивным излучением возможно не только в неблагоприятных условиях, но и при проведении лучевой терапии. Этот тип лечения убивает не только рак, но и клетки крови. После завершения облучения около 10% больных имеют проблемы с функцией кроветворения.
- Возраст пациента. Согласно медицинской статистике большинство больных неходжкинской формой лимфомы это пожилые люди.
- Недоказанные причины. Среди факторов, которые негативно влияют на организм, и в частности могут вызвать неходжкинскую форму лимфомы, специалисты называют курение, пристрастие к алкогольным напиткам, ожирение, использование мобильного телефона и многие другие. Подтвержденных научными исследованиями данных по этим факторам нет.
Лимфома глазная лимфоматоз глазной.
Этиология и патогенез неясны. Предполагают развитие воспалительной или регенеративной гиперплазии кроветворной ткани при общем поражении кроветворного аппарата.
Клиническая картина. Процесс чаще двусторонний с одновременным наличием опухолей в веках и орбите. Новообразование обычно локализуется в области слезных желез, реже — у внутреннего угла или нижнего края глазницы и может дать начало развитию массивных ретробульбарных узлов. Процесс сравнительно медленно прогрессирует. При ретробульбарном распространении опухолевидных разрастаний наблюдается экзофтальм со смещением глазного яблока главным образом книзу. Движения глазных яблок ограничены вследствие значительных опухолевидных разрастаний, локализующихся в основном в верхней части орбиты. Опухоль тверда на ощупь, обычно сращена с надкостницей, склерой, зрительным нервом, теноновой капсулой. Иногда наблюдаются небольшие разрастания в конъюнктивальных сводах.
Лимфомы век и глазницы нередко сочетаются с увеличением шейных, паховых и других лимфатических узлов, имеющих вид пакетов различной величины, не спаянных с окружающими тканями.
Передний отдел глаза и глазное дно длительное время остаются без изменений. Зрительные функции обычно не страдают. Различают лейке- мическую и алейкемическую формы заболевания. При поражении органа зрения чаще наблюдается алейкемическая форма, при которой периферическая кровь не изменена. Динамика опухолевидных разрастаний век и орбиты обусловливается состоянием основного процесса. В то время как одни лимфомы отличаются быстрым ростом и ведут к летальному исходу, другие растут очень медленно (до 20 лет).
Диагноз. На основании клинической картины распознать заболевание довольно сложно. Большую помощь в правильном диагнозе оказывает гистологическое исследование пораженного лимфатического узла, состоящего из зрелых лимфоцитов. Исследование пунктата костного мозга уточняет характер процесса.
Лечение. Лимфомы очень чувствительны к рентгеновским лучам; рентгенотерапия орбит, как правило, дает хороший эффект. Применяют также комплекс витаминов группы В (В6, B12, фолиевая кислота). Лечение следует проводить совместно с гематологом.
Прогноз при быстром росте лимфомы сомнительный, при медленном росте и своевременном лечении относительно благоприятный.
Лечение неходжкинской лимфомы
Особенности лечения зависят от конкретного диагноза пациента, стадии развития болезни и скорости прогрессирования. Также играет роль возраст пациента и общее физическое состояние.
Цель лечения – добиться полной ремиссии путем удаления максимально возможного количества злокачественных лимфоцитов. Два главных метода лечения – химиотерапия (лучевая терапия) и трансплантация костного мозга.
Терапия лимфосарком определяется в первую очередь морфологическим вариантом (степень злокачественности), характером распространенности патологического процесса (стадия), размерами и локализацией опухоли, возрастом больного, наличием других заболеваний.
Основополагающим методом лечения неходжкинских лимфом является полихимиотерапия, способная обеспечить развитие клинико-гематологической ремиссии, консолидацию ее и противорецидивное лечение. Локальная лучевая терапия в большинстве случаев оправдана в комбинации с химиотерапией или в качестве паллиативного облучения опухолевых образований. Как самостоятельный метод лучевая терапия при неходжкинских лимфомах может быть использована лишь в четко доказанной I стадии заболевания при неходжкинских лимфомах низкой степени злокачественности, при вовлечении в процесс костей.
После локальной лучевой терапии или оперативного удаления опухоли полная ремиссия сохраняется у многих больных более 5—10 лет. Заболевание прогрессирует медленно при генерализации процесса.
Пожилым больным с неходжкинскими лимфомами низкой степени злокачественности, а также при наличии тяжелых сопутствующих заболеваний может быть применена монохимиотерапия (хлорбутин, пафенцил, циклофосфан и др.). При первичном поражении селезенки независимо от морфологического варианта заболевания проводят спленэктомию с последующим курсом химиотерапии. При изолированном поражении желудка в программу комбинированного лечения включают его резекцию. При поражении кожи используют химиотерапию, включающую проспидин и спиробромин.
В III—IV стадиях заболевания при агрессивных неходжкинских лимфом индукция ремиссии проводится курсами полихимиотерапии с последующим консолидирующим лечением. На области наиболее агрессивного опухолевого роста может применяться локальная лучевая терапия, она эффективна также при первичных лимфосаркомах глоточного кольца. Однако, поскольку нельзя исключить возможность генерализации процесса, целесообразно сочетать лучевое лечение с химиотерапией.
При генерализованных стадиях неходжкинских лимфом низкой степени злокачественности применяют программы ЦОП, ЦОПП, БАЦОП и др.
При бластных вариантах лицам молодого возраста целесообразно назначать программы лечения острых лимфобластных лейкозов и профилактику нейролейкоза.
Результаты цитостатической терапии неходжкинских лимфом зависят также от своевременно примененных средств гематологической реанимации» иммуно-коррекции и антибактериальной терапии.
Поскольку кроветворение у части пациентов некоторое время остается сохранным, существует возможность проведения полихимиотерапии в амбулаторных условиях, что при четкой организации диспансерного наблюдения облегчает лечебный процесс, позволяет больным избежать тяжелых психологических воздействий онкологических и гематологических стационаров.После достижения клинико-гематологической ремиссии в течение 2 лет с промежутками в 3 мес. осуществляется противорецидивная терапия. При достижении стойкой ремиссии лечение прекращается.
В последние годы выживаемость при агрессивных неходжкинских лимфом заметно увеличилась благодаря использованию программ, включающих 5—6 цитостатических препаратов. Современная терапия способствует достижению полных ремиссий у 70—80% и 5-летней безрецидивной выживаемости у 65—70% больных.
В последние годы накапливается клинический опыт по применению при неходжкинских лимфомах трансплантаций аллогенного и аутологичного костного мозга.
Лечение
Победа над раковыми заболеваниями является желанием у многих людей, населяющих нашу планету. В настоящее время ведутся медицинские исследования, создаются новые препараты и методы терапии. Лечение неходжкинской лимфомы обычно включает в себя целый комплекс по воздействию на раковые клетки. Терапия подбирается индивидуально в зависимости от типа, стадии болезни и индивидуальных особенностей организма пациента:
- Химиотерапия. Распространенный метод борьбы с онкологическими заболеваниями, который дает хорошие результаты. Метод включает в себя воздействие на опухоли с помощью агрессивных медицинских препаратов. Этот тип лечения может применяться на любой стадии развития болезни. Однако наиболее эффективно воздействие химиотерапии на I и II стадии лимфомы.
- Лучевая терапия. Облучение при помощи ионизирующего радиоактивного излучения используется для борьбы злокачественными формами онкологических заболеваний. Группа неходжкинских проявлений лимфомы поддается воздействию этой формы лечения на I стадии болезни.
- Хирургическая операция. Применение хирургии для удаления пораженных участков используется только в том случае, если опухоль дислоцируется в изолированном участке. В других случаях операция обычно не проводится.
- Трансплантация костного мозга. Проводится в тяжелых случаях для поддержания иммунной системы, а также снижения концентрации поврежденных лимфоцитарных клеток.
При правильном проведении лечения, а также начале терапии на ранних стадиях лечение лает хорошие результаты. Комплексный подход, который применяет современная медицина, позволяет добиться ремиссии на 10 лет
Особое внимание следует уделять психологическому состоянию больного. В некоторых случаях требуется консультация психолога
Большое значение имеет поддержка близких людей.
Онкологические поражения организма, в том числе и опухоли лимфатических узлов, вызывают страх даже у здоровых людей. Многие пациенты стараются не обращаться к врачу заранее, опасаясь услышать страшный диагноз. Следует помнить, что бесконтрольное развитие опухоли ведет к ухудшению состояния и отравлению организма продуктами клеточного распада. В тоже время квалифицированная медицинская помощь и грамотно подобранное лечение может спасти жизнь и вызвать ремиссию болезни. Если медикаментозное воздействие начато на ранних стадиях заболевания, шансы на успех гораздо выше. При обнаружении неприятных симптомов следует немедленно обращаться к врачу.
Почему дети заболевают лимфомой Ходжкина
Никто точно не знает, почему дети заболевают лимфомой Ходжкина. Известно, что болезнь начинается, когда клетки лимфатической системы начинают злокачественно изменяться. Одновременно начинает мутировать генетика клетки. Но почему вообще начинаются генетические (генетический) изменения, неизвестно. И почему с этими изменениями одни дети заболевают, а другие — нет, тоже неизвестно. Сегодня считается, что дети заболевают лимфомой Ходжкина, когда одновременно встречаются несколько факторов риска.
Т.к. чаще всего болезнь находят у белокожих людей, то по всей вероятности есть определённая этническя и генетическая предрасположенность. Также известно, что у детей с некоторыми врождёнными болезнями иммунной системы (такими, например, как синдром Вискотта-Олдрича, синдром Луи-Бар), или у детей с приобретёнными иммунодефицитными заболеваниями (например, из-за заражения вирусом ВИЧ) увеличивается риск заболеть лимфомой Ходжкина.
Кроме того исследования показывают, что вирус Эпштейна-Барр, который вызывает инфекционный мононуклеоз, способен у некоторых детей привести к лимфоме Ходжкина. Также проводятся исследования, могут ли токсичные вещества из окружающей среды (например, пестициды) стать причиной появления болезни Ходжкина. Но у большинства детей не находят какую-то точную причину, которая спровоцировала появление лимфомы.
Каковы причины лимфомы
К сожалению, до настоящего времени точные причины развития лимфомы так и не были определены, несмотря на то, что существует тенденция к развитию данного онкологического заболевания у определенных групп людей.
Факторы риска для неходжкинской лимфомы включают:
- Возраст старше 60 лет;
- Половая принадлежность роли не играет;
- На территории США афроамериканцы и американцы азиатского происхождения менее склонны к развитию данного заболевания по сравнению с еверопеоидами;
- Лимфома более распространена среди развитиых стран мира;
- С развитием лимфомы связывают воздействие некоторых сельскохозяйственных химикатов, а также радиации;
- Лимфома может быть вызвана ВИЧ или пересадкой органов, аутоиммунными заболеваниями;
- Некоторые вирусные и бактериальные заболевания повышают риск развития лимфомы.
Факторы риска развития лимфомы Ходжкина включают:
- Инфекционный мононуклеоз, вызванный вирусом Эпштеина-Барра;
- Наиболее склонны к развитию данного типа лимфомы люди от 20 до 30 лет и люди старше 55 лет;
- Лимфома Ходжкина чуть более распространена среди мужчин;
- Данный тип лимфомы наиболее распространен на территории США, Канасы и северной Европы и менее на территории Азии;
- Риск повышается при наличии брата или сестры с таким заболеванием, при чем весьма существенно в случае идентичных близнецов;
- Высокий социально-экономический статус значительно повышает риск развития лимфомы Ходжкина;
- ВИЧ-инфекция.
Особенности проявления в разных органах
Лимфатические сосуды пронизывают все системы и ткани организма, а лимфоциты постоянно находятся и в межклеточном пространстве. Поэтому патологии возникают в любом месте.
Фолликулярная лимфома развивается в фолликулах лимфатического узла. Долгое время болезнь протекает бессимптомно. Поздняя стадия характеризуется общей слабостью, потливостью и увеличением одного или нескольких лимфоузлов. Развиваются бактериальные инфекции и анемия.
Лимфома головного мозга чаще встречается как вторичное поражение при лимфомах других органов.
Признаки заболевания зависят от области головного мозга, где развивается опухоль:
- онемение или ослабление чувствительности конечности;
- снижение зрения;
- головные боли;
- повышение внутричерепного давления;
- эпилептические приступы;
- нарушение памяти и личностного поведения.
Лимфома селезенки часто развивается в области переплетения кровеносных и лимфатических сосудов (маргинальная зона), где скапливаются поврежденные клетки. Признаки ее долгое время не проявляются.
Только при значительном увеличении органа в размерах больной ощущает тяжесть в левом подреберье и быстрое насыщение из-за давления на желудок и кишечник. Появляются слабость, быстрая утомляемость, повышенная температура. Выявляется лимфома селезенки при пальпации, МРТ и ультразвуковом обследовании и исследовании состава крови.
Лимфома средостения локализуется в пространстве среднего отдела грудной полости. При развитии в тканях трахеи и пищевода появляется затрудненное проглатывание пищи. При поражении легких и бронхов наблюдается одышка, кашель с примесью крови, боль в области груди при дыхании.
Поражение кожи возникает при воздействии радиации, ультрафиолетовых лучей, химических веществ, а также при ослаблении общего иммунитета организма.
При разных видах лимфомы кожи различаются и симптомы заболевания:
1 Грибовидный микоз (Т-клеточная лимфома). В начальной стадии напоминает экзему, псориаз, нейродермит. Позднее высыпания приобретают форму бляшек, разрастаются и переходят в опухоли. Консистенция новообразования плотная, цвет розовый, прощупывание безболезненное. В дальнейшем опухоли изъязвляются. На этом этапе поражаются местные лимфатические узлы. От начала заболевания до опухолевой стадии может пройти несколько лет.
2 Эритродермическая форма грибовидного микоза сопровождается нестерпимым зудом, ознобом, повышением температуры, потливостью, слабостью и потерей аппетита. На коже появляются ярко-красные пятна с фиолетовым оттенком, которые сливаются вместе и образуют крупные очаги. Местные лимфатические узлы увеличиваются и хорошо ощущаются при пальпации.
3 В-клеточные лимфомы проявляются в виде нескольких узлов плотной консистенции до 3см в диаметре багрового цвета. Узлы располагаются в глубине кожи, безболезненные. При дальнейшем развитии болезни распадаются и некротизируются. Этот вид лимфомы быстро прогрессирует и дает многочисленные метастазы.
Классификация неходжкинской лимфомы
Патологическая классификация неходжкинской лимфомы продолжает расширяться, что отражает появление новых данных о клеточном происхождении и биологии различных вариантов этой гетерогенной группы заболеваний. Наиболее значимой считается классификация ВОЗ, т.к. она учитывает иммунофенотип, генотип и цитогенетические характеристики опухоли, но существуют и другие системы классификации (например, классификация Lyon).
Лимфомы, как правило, подразделяются на индолентные и агрессивные. Индолентные лимфомы характеризуются медленным прогрессированием, чувствительностью к химиотерапии, но неизлечимы при применении стандартных терапевтических подходов. Агрессивные лимфомы отличаются быстрым прогрессированием, однако также чувствительны к терапии и могут быть излечены.
У детей почти всегда встречаются агрессивные неходжкинские лимфомы. Фолликулярная и другие индолентные лимфомы в детском возрасте развиваются крайне редко
При лечении агрессивных лимфом требуется особое внимание уделять возможности поражения желудочно-кишечного тракта (особенно терминальных отделов подвздошной кишки), центральной нервной системы (требуется специфическая профилактика или лечение) и ряда других органов. Важным также является лечение нежелательных явлений
В настоящее время много исследований посвящено решению этих проблем, так же как и проблем молекулярных нарушений и предикторов развития лимфом у детей.
Симптомы и признаки неходжкинской лимфомы
В отличие от ходжкинских лимфом, НХЛ часто на момент проявления уже широко диссеминированы. У больного обнаруживают увеличенные лимфоузлы в сочетании с общими симптомами: снижение массы тела, потливость, лихорадка и зуд. Может быть гепатоспленомегалия. При НХЛ чаще отмечают экстранодальные поражения с вовлечением костного мозга, кишечника, щитовидной железы, лёгкого, кожи, яичек, головного мозга и реже костей. Экстранодальные поражения характерны для Т-клеточного типа заболевания, причём костный мозг вовлекается чаще при низкозлокачественной НХЛ (50-60%), чем при высокой (10%). Ту же самую систему стадирования применяют для ХЛ и НХЛ, но для НХЛ на момент её проявления более свойственны стадии III и IV. Возможно развитие компрессионных синдромов; обструкция кишечника, асцит, обструкция верхней полой вены и компрессия спинного мозга.
У большинства больных заболевание манифестирует безболезненной лимфаденопатией.В отдельных случаях заболевание может локализоваться в одной зоне, однако чаще заболевание выявляется на распространенных стадиях.
Поражение кожи и костей выявляется у 15% больных агрессивными лимфомами и 7% больных индолентными лимфомами. В отдельных случаях у больных с выраженным поражением грудной или брюшной полости развивается хилезный плеврит или асцит по причине обструкции лимфатических путей. У больных также могут выявляться гепатомегалия и спленомегалия.
Увеличенные ретроперитонеальные лимфоузлы и лимфоузлы малого таза могут сдавливать мочеточники, что может приводить к нарушению оттока мочи и вызвать вторичную почечную недостаточность.
Анемия в момент диагностики выявляется у 33% больных, но с течением болезни развивается в большинстве случаев.