Множественная миелома
Содержание:
- Лабораторная диагностика при плазмоцитоме
- Формы плазмоцитомы
- Что представляет собой миелома
- Знаки и признаки
- Другие синдромы миеломной болезни
- Множественная миелома, генерализованная плазмоцитома или миеломная болезнь
- Множественная миелома прогноз
- Классификация миеломы
- Как и почему возникает опухоль
- Патофизиология множественной миеломы
Лабораторная диагностика при плазмоцитоме
Ключевая роль в постановке диагноза «миелома» отводится не только анализу миелоидной ткани, но и лабораторной диагностике (пробам крови и мочи).
Для диагностики миеломатоза используются такие методы исследования:
- общий анализ крови;
- анализ мочи (общий и по Зимницкому);
- биохимический анализ венозной крови;
- коагулограмма (анализ свёртываемости);
- иммуноэлектрофорез;
- цитогенетический анализ плазмацитов (определение хромосомных патологий).
Результаты общего анализа крови при миеломе значительно отличаются от нормы. Уровень гемоглоибна, а также количество тромбоцитов, лейкоцитов, эритроцитов, ретикулоцитов (предшественников красных кровяных клеток), нейтрофилов снижается. Растут скорость оседания эритроцитов (что свидетельствует о патологии без указания на её генез) и доля моноцитов в лейкоцитарной формуле. В пробе могут обнаружиться 1-2 плазмоцита.
В общем анализе мочи определяются цилиндры, эритроциты и лёгкие цепи парапротеина (белки Бенс-Джонса). Выделяемая жидкость имеет более высокую плотность, чем у здорового человека (в основном за счёт патологических белков).
В биохимическом анализе наблюдаются признаки поражения почек (повышенный уровень концентрации мочевой кислоты, мочевины и креатинина) и гиперкальциемии. На фоне малого количества альбумина за счёт присутствия парапротеина фиксируется аномально высокая концентрация общего белка.
Иммуноэлектрофорез проводится для определения парапротеинов в моче или плазме крови. В зависимости от типа патологических клеток во время анализа могут быть выявлены парапротеины классов IgА (IgD, IgE, IgG) или бета-2 микроглобулины (уровень последнего указывает на стадию болезни).

В качестве дополнительных методов диагностики используются анализы на концентрацию L-лактата (маркера повреждения тканей), электролитов и С-реактивного белка (его концентрация влияет на уровень содержания фактора роста миелом – интерлейкина-6).
После постановки диагноза специалист-онколог проводит анализ для определения перспектив и скорости роста опухоли (индекс мечения плазмацитов).
Формы плазмоцитомы
Формы злокачественного заболевания плазматических клеток могут быть представлены:
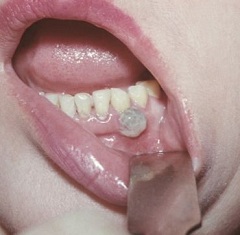
а) Солитарной формой, ограниченной отдельно развивающимися опухолями, преимущественно локализованными в плоских костях (миелома костей), вызывающей их разрушение. Внекостные и костные солитарные миеломы представляют очень небольшую группу опухолей, пребывающих в начальной фазе генерализованной плазмоцитомы, которых всего-то от 1 до 4%. Внекостномозговые солитарные опухоли можно встретить в носоглотке, желудочно-кишечном тракте и (очень редко) в веществе и оболочках головного мозга.
б) Генерализованным процессом, имеющим несколько разновидностей:
- Диффузная миелома характеризуется поражением костного мозга в результате начавшейся клоновой пролиферации (размножение): плазмоцитарной или плазмобластной;
- Диффузно-очаговая форма (диффузно-узловая), возникающая, когда поразившие костный мозг клетки пролиферируют в другие органы. В первую очередь страдают кости и почки, развивается миеломная нефропатия за счет циркулирующих PIg, которые, попадая в почечные канальцы, повреждают их и таким образом закрывают просвет;
-
Множественная миелома, название которой уже указывает на генерализованное поражение всего организма, формируется в процессе расселения миеломных клеток с образованием опухолевых пролифератов в коже (миелома кожи) и внутренних органах;
Ввиду низкой встречаемости солитарной опухоли, нет особого смысла останавливаться на ней, поэтому дальнейшее описание заболевания будет подразумевать типы, клинические проявления и лечение множественной миеломы.
Иммунохимическая классификация подразумевает деление заболевания на формы в зависимости от принадлежности белков к определенному классу иммуноглобулинов и тогда, если белки относятся к IgE, то миелома называется Е-миеломой, к IgA – А-миеломой, к IgМ – М-миеломой и так далее. Клиническая симптоматика морфологические особенности клеток и ответ на лечение существенных различий в разных иммунохимических вариантах плазмоцитом не имеют. Правда, отдельные признаки той или иной разновидности в некоторых случаях отмечаются. Так, при D-миеломе хуже прогноз, чем при других формах болезни, к тому же, она больше свойственна для молодого возраста, чем, например, протеинурия BJ.
Что представляет собой миелома
Миеломная болезнь — злокачественное новообразование костного мозга, состоящее из атипичных плазматических клеток. Миелома считается опухолевой болезнью лимфатической системы низкой степени злокачественности. В настоящее время болезнь чаще классифицируется как плазмоцитома или множественная миелома.
В норме плазмоциты формируют иммуноглобулины, противостоящие попаданию и распространению инфекций в организм. При сбое этого процесса в костном мозге образуется миеломная клетка. При неблагоприятном течении мутирующая клетка активно размножается, образуя плазмобласты и плазмоциты, синтезирующие парапротеины — аномальные белки иммуноглобулина. Эти клетки уже не способны осуществлять иммунную защиту организма, но продолжают формироваться в тканях костного мозга.
Кроме этого миеломные клетки способствуют выделению цитокинов, выполняющих следующие функции:
- Провоцируют рост парапротеинов. Чем больше злокачественных клеток, тем быстрее развивается миелома, поражая другие органы.
- Убивают иммунитет. Организм не борется с атипичными клетками, вследствие этого он подвержен частому инфицированию бактериями.
- Миеломные клетки активируют размножение остеокластов — гигантских многоядерных клеток, разрушающих костную ткань, хрящи и образующих пустоты.
- Стимулируют образование фибробластов — клеток соединительной ткани, выделяющих фиброген и эластин, которые увеличивают вязкость крови.
- Благоприятствуют размножению печеночных клеток (гепатоцитов), нарушая выработку протромбина и фибриногена, приводя к плохой свертываемости крови.
- Развивают болезнь почек, нарушая метаболизм белков.
Миелома обладает низкой способностью размножения атипичных клеток, чаще поражающих костный мозг и кости, реже — лимфоузлы, лимфоидные ткани, почки, селезенку.
Как правило, миеломную болезнь характеризует медленное развитие. С момента образования атипичной клетки до появления явных признаков миеломы может пройти более 2-3-ех десятков лет. Если при ярко выраженной миеломной болезни не назначено грамотное лечение, она приобретает скоротечное течение, в течение 2-ух лет приводящее к смерти больного.
Знаки и признаки
Поскольку много органов могут быть затронуты миеломой, признаки и знаки варьируются значительно. Мнемосхема иногда раньше помнила, что некоторые общие симптомы множественной миеломы — КРАБ: C = (поднятый) Кальций, R = Почечная недостаточность, = Анемия, B = повреждения Кости. У миеломы есть много других возможных признаков, включая оппортунистические инфекции (например, пневмония). Признаки КРАБА и быстрое увеличение моноклональных плазменных клеток в костном мозгу — часть диагностических критериев множественной миеломы.
Боль в костях
Боль в костях поражает почти 70% пациентов и является наиболее распространенным признаком. Боль в костях миеломы обычно включает позвоночник и ребра, и ухудшается с деятельностью. Непроходящая локализованная боль может указать на патологический перелом кости. Участие позвоночника может привести к сжатию спинного мозга. Костное заболевание миеломы происходит из-за сверхвыражения Активатора Рецептора для Ядерного фактора κ B Лиганд (RANKL) основой костного мозга. RANKL активирует остеокласты, который resorb кость. Проистекающие повреждения кости литические (крах причины) в природе и лучше всего замечены в простых рентгенограммах, которые могут показать «избитые» resorptive повреждения (включая появление «перечницы» черепа на рентгене). Расстройство кости также приводит к выпуску кальция в кровь, приводя к гиперкальцемии и ее связанным признакам.
Анемия
Анемия, найденная при миеломе, обычно normocytic и normochromic. Это следует из замены нормального костного мозга, пропитывая опухолевые клетки и запрещение нормального производства эритроцита (hematopoiesis) цитокинами.
Почечная недостаточность
Почечная недостаточность может развиться и остро и хронически.
Наиболее распространенная причина почечной недостаточности при множественной миеломе происходит из-за белков, спрятавших злокачественными клетками. Клетки миеломы производят моноклональные белки изменения типов, обычно иммуноглобулины (антитела) и свободные гирлянды, приводящие к аномально высоким уровням этих белков в крови. В зависимости от размера этих белков они могут быть выделены через почки. Почки могут быть повреждены tubulopathic эффектами белков или гирлянд. Увеличенная резорбция кости приводит к гиперкальцемии и вызывает nephrocalcinosis, таким образом, способствующий почечной недостаточности. Амилоидоз — отдаленная треть в причинной обусловленности. У пациентов с Амилоидозом есть высокие уровни Крахмалистого белка, который может быть выделен через почки и нанести вред почкам и другим органам.
Гирлянды оказывают бесчисленные влияния, которые могут проявить как синдром Fanconi (тип II почечноканальцевый ацидоз).
Другие причины включают hyperuricemia, рецидивирующие инфекции (пиелонефрит) и местное проникновение опухолевых клеток.
Инфекция
Наиболее распространенные инфекции — пневмонии и пиелонефрит. Обыкновенные болезнетворные микроорганизмы пневмонии включают S. pneumoniae, S. aureus, и K. pneumoniae, в то время как обыкновенные болезнетворные микроорганизмы, вызывающие пиелонефрит, включают E. coli и другие грамотрицательные организмы. Самый большой период риска для возникновения инфекции находится за начальные несколько месяцев после начала химиотерапии. Повышенный риск инфекции происходит из-за иммунодефицита. Хотя полный уровень иммуноглобулина, как правило, поднимается при множественной миеломе, большинство антител неэффективные моноклональные антитела от клоновой плазменной клетки. Отобранная группа пациентов с зарегистрированным hypogammaglobulinemia может извлечь выгоду из терапии иммуноглобулина замены, чтобы снизить риск инфекции.
Неврологические признаки
Некоторые проблемы (например, слабость, беспорядок и усталость) могут произойти из-за анемии или гиперкальцемии. Головная боль, визуальные изменения и ретинопатия могут быть результатом гипервязкости крови в зависимости от свойств парапротеина. Наконец, может быть radicular боль, потеря контроля за кишечником или мочевым пузырем (из-за участия спинного мозга, приводящего к сжатию шнура) или синдром канала запястья и другие невропатии (из-за проникновения периферических нервов крахмалистым). Это может дать начало параплегии в последних случаях представления.
Когда болезнь хорошо управляется, могут быть неврологические признаки, следующие из текущего лечения, часть из которого может вызвать периферийную невропатию, проявившись как нечувствительность или боль в руках, ногах и голенях.
Другие синдромы миеломной болезни
Довольно характерным и значимым при миеломе считается синдром недостаточности антител, который обусловлен резким снижением уровня нормальных антител (NIg) вплоть до их полного исчезновения, ведь плазмоциты опухоли не могут их секретировать. Вместо нормальных иммуноглобулинов, они продуцируют вещества, не обладающие качествами антител, которые, наоборот, тормозят нормальный иммунный ответ В-лимфоцитов (главных антителопродуцентов) на стимуляцию чужеродными антигенами. Это значит, что организм больного терпит глубокий иммунодефицит и теряет способность сопротивляться бактериальной инфекции, которая в первую очередь поражает органы дыхания и мочевыводящую систему.
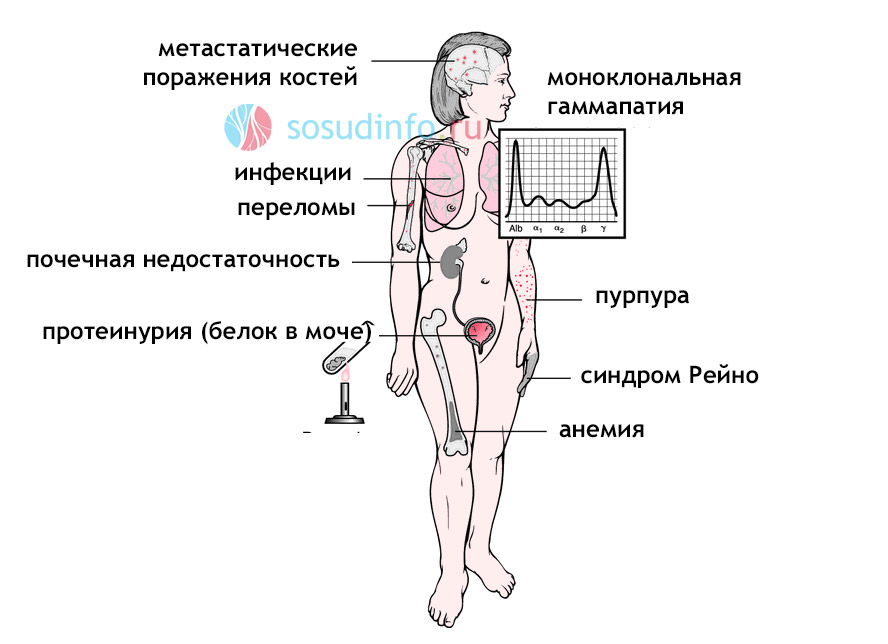
Такой синдром, как геморрагический диатез у нелеченных пациентов случается редко. Он, в основном, является следствием лечения цитостатиками и сопровождается кровоточивостью, возникающей в результате сочетанных изменений тромбоцитарного звена, плазменных белков и сосудистых компонентов свертывающей системы, причина которых кроется в гиперпротеинемии и парапротеинемии.
Наряду с нарушениями в системе гемостаза, к кровоточивости приводит и повышенная вязкость крови (синдром повышенной вязкости), для которого характерны симптомы:
- Кровотечений из слизистых оболочек;
- Поражений сосудов глазного дна и сетчатки;
- Развития геморрагических ретинопатий;
- Нарушений периферического кровотока;
- Парестезий;
- Синдрома Рейно;
- Образования язв и даже гангрены конечностей (тяжелые случаи).
Повышение вязкости крови способствует нарушению микроциркуляторного кровотока в головном мозге, что может привести к парапротеинемической коме.
Синдромом периферической сенсорной нейропатии называют нарушенную тактильную и болевую чувствительность с парестезией. Его происхождение не связывают с явлениями сдавления, инфильтрации или амилоидоза, но он часто (как осложнение) сопутствует солитарным опухолям и обнаруживается при гистологическом исследовании (демиелинизация нервных волокон).
Гиперкальциемия наблюдается почти у половины больных в стадии терминального обострения. Стремительное повышение кальция обусловлено вынужденным лежачим положением больного. Наличие тошноты с рвотой, потери ориентации, появление психотических эпизодов, сопорозных состояний и комы (редко) при миеломе позволяет заподозрить резкий скачок уровня Са2+ в крови.
Множественная миелома, генерализованная плазмоцитома или миеломная болезнь
Множественная миелома
Множественная миелома – это злокачественное изменение плазматических клеток, которые находятся в костном мозге, отвечающим за выработку эритроцитов, тромбоцитов и лейкоцитов (онкологическое заболевание крови известное также, как генерализованная плазмоцитома или миеломная болезнь). Заболевание может проявлять себя по-разному и характеризуется присутствием в организме множественных очагов поражения. Встречается также разновидность миеломной болезни, при которой снижается вязкость крови и нарушается образование кровяных клеток или при которой поражается исключительно костная ткань.
Причины множественной миеломы
На сегодняшний день не выявлено конкретных причин развития множественной миеломы. Специалисты считают, что заболевание может спровоцировать воздействие на организм человека радиационного излучения или таких веществ, как бензол, асбест, продукты нефтепереработки. Заболевание развивается в основном у лиц старше 50 лет, и чаще у мужчин. В возрасте ранее 40 лет болезнь встречается крайне редко.
Каков механизм развития миеломной болезни? В здоровом организме клетки крови размножаются подконтрольно и упорядочено. Но в определенный момент происходит сбой, и начинается бесконтрольное деление, при котором в большом количестве появляются злокачественные клетки и заменяют здоровые. Количество аномальных клеток быстро растет, заполняя костный мозг, они вытесняют здоровые клетки и препятствуют их дальнейшему образованию. Патологические клетки продуцируют огромное количества белка под названием «парапротеин». Данный белок препятствует образованию здоровых антител, что делает организм уязвимым к инфекциям.
Миеломные клетки способны проникать в костный мозг и сквозь твердую оболочку костей инфильтрировать в другие части тела. Нередко миеломная болезнь истончает кости и вызывает сильные костные боли.
Симптомы миеломной болезни
Чаще всего первым симптомом множественной миеломы является боль в спине. Болевые ощущения могут распространяться также на область шеи, ребер, таза. Далее у больного могут появиться следующие жалобы:
- слабость, быстрая утомляемость и недостаток сил появляются в связи с анемией, которая в свою очередь развивается вследствие дефицита эритроцитов. Парапротеины, которые вырабатываются миеломными клетками, нередко наносят ущерб почкам;
- простудоподобные симптомы и наличие в организме различных инфекций — следствие недостатка в организме нормальных антител;
- нарушения в рационе питания и пищеварении, сонливость и подавленное настроение возникают вследствие гиперкальциемии (повышенный уровень кальция в крови вследствие его высвобождения из костей);
- частое образование ран и склонность к трудно контролируемым кровотечениям — результат пониженного уровня тромбоцитов;
- пониженная чувствительность, ощущение покалывания, слабость в ногах, проблемы с мочеиспусканием и опустошением кишечника — признаки давления на нервы и показание к проведению снимка позвоночника;
- Повышение риска переломов объясняется ослаблением костей при распространении миеломы.
Перечисленные выше признаки сами по себе не являются специфическими симптомами миеломной болезни и могут свидетельствовать о наличии других заболеваний. Для постановки точного диагноза требуется консультация специалиста и тщательное диагностическое обследование.
Диагностика множественной миеломы
Обнаружение тревожных симптомов, сопряженных с факторами риска (возраст, пол, воздействие радиации и ряда вредных веществ) являются серьезным поводом для обращения к гематологу. Он назначит обширные лабораторные анализы на предмет присутствия в них парапротеинов, свидетельствующих о наличии в организме пациента клеток миеломы.
Биопсия костного мозга. Образец ткани берется из области грудины или задней поверхности костей таза. Процедура проходит под легкой седацией и длится не более пятнадцати минут. С помощью специальной иглы производится аспирация биоптата.
Рентгенография. Рентгенографические снимки позволяют обнаружить патологические изменения костной ткани, вызванные опухолевым процессом.
Анализы крови. После подтверждения диагноза, пациент регулярно сдает анализ крови. Это позволяет отслеживать уровень парапротеина в крови, контролировать гиперкальциемию, анемию и уровень функциональности почек.
Суточный анализ мочи. Исследование набранного за сутки количества мочи на наличие конкретного белка под названием «Бенс-Джонс» (разновидность миеломной болезни).
Множественная миелома прогноз
Врачи часто используют показатели выживаемости в качестве стандарта для обсуждения прогноза множественной миеломы. Показатели выживаемости основаны на предыдущих исходах болезни большого количества пациентов
Важно отметить, что прогноз каждого пациента сугубо индивидуален и зависит от конкретной клинической картины и истории болезни
На прогноз могут повлиять многие факторы, среди которых возраст, общее состояние здоровья, качество лечения и реакция болезни на терапию.
Важно помнить, что прогноз – это приблизительная оценка. Варианты лечения и прогноз миеломной болезни у конкретного человека зависят от множества факторов, одним из которых является стадия рака на момент постановки диагноза
Чем раньше диагностирована множественная миелома, тем лучше прогноз. Другим фактором, влияющим на прогноз, является возраст пациента. Молодые люди, как правило, имеют более высокие шансы на стабильную ремиссию, чем пожилые.
У некоторых пациентов миелома может протекать бессимптомно и прогрессировать медленно. При своевременном применение современных методов лечения рака крови и наступлении полной ремиссии, прогноз миеломной болезни у этих пациентов, как правило, очень благоприятный. В случае плохого функционирования почек и наличия быстро растущих раковых клеток, наоборот, прогноз будет неблагоприятным.
Существует так называемая «медиана выживаемости», обозначающая время выживания большинства пациентов с диагностированной болезнью. Это время определяется от начала времени лечения.
Международная медиана выживаемости содержит следующие данные относительно продолжительности жизни пациентов на разных этапах выявления и лечения болезни:
- I стадия – выживаемость 62 месяца;
- II стадия – выживаемость около 44 месяцев;
- III стадия – выживаемость составляет 29 месяцев.
Но по определению, половина пациентов живет больше, чем указано в медиане выживаемости. Также стоит учитывать, что методы терапии постоянно совершенствуются, поэтому прогноз множественной миеломы улучшается ото дня ко дню.
В целом прогноз миеломной болезни приблизительно следующий:
- Около 77% пациентов с диагнозом миелома живут, по крайней мере, год после постановки диагноза.
- Около 47% живут минимум 5 лет.
- Около 33% пациентов живут, по крайней мере, 10 лет.
Как и при других видах онкологии, прогноз миеломной болезни зависит от стадии, на которой она была выявлена. На ранней стадии болезнь не имеет типичных симптомов рака крови или повреждений кости. Первая стадия характеризуется небольшим количеством клеток опухоли и повреждение кости является относительно небольшим. На второй стадии опухоль повреждает костную ткань. Третья стадия болезни характеризуется большим количеством патогенных клеток и несколькими областями поражения кости.
Следует помнить, что множественная миелома может развиваться и иметь разные диагнозы, например миелома Бенс-Джонса, поэтому и прогноз у разных пациентов может меняться. У некоторых людей болезнь развивается очень медленно, поэтому прогноз будет лучше, но такие вопросы следует обсуждать со своим лечащим врачом. Перед тем, как сделать обоснованное предположение относительно прогнозирования вероятности излечения врач должен проанализировать ряд факторов.
Помимо стадии рака есть дополнительные факторы, влияющие на прогноз. К таким факторам относится общее состояние здоровья пациента и нуждается ли он в постороннем уходе. Общее состояние здоровья имеет отношение к выживанию потому, что от него зависит, насколько человек сможет выдержать интенсивные методы лечения, способствующие полному излечению или контролю миеломы более длительное время.
Врачи и исследователи непрестанно ищут новые способы прогнозирования развития миеломы и влияющие на прогноз факторы.
Классификация миеломы
Практическая медицина придерживается классификации миеломы, или болезни имени Рустицкого—Калера, в основу которой положен клинико-анатомический принцип, базирующийся на особенностях местоположения плазмоцитов в костном мозге и клеточного состава злокачественных новообразований.
По количеству пораженных костей и органов различаются типы миеломной болезни:
- Множественная миелома, представляющая собой формирование злокачественных очагов сразу в нескольких участках костей с костным мозгом, а также лимфатической системе, селезенке. Образованию миеломы подвержены позвоночные, реберные, лопаточные, черепные кости, а также подвздошные крылья, длинные кости конечностей.
- Солитарная (единичная) миелома диагностируется в одном месте — лимфоузле или костях, имеющих костный мозг.
В медицинской практике чаще встречается именно множественная миелома
Обе разновидности миеломы имеют одинаковую симптоматику и принципы лечения, однако определение конкретной формы миеломной болезни важно для постановки диагноза и прогнозирования дальнейшего течения злокачественной болезни
По локализации плазмоцитов различаются:
- Диффузная миелома распознается по наличию атипичных клеток во всех участках костного мозга, характеризуется размножением плазмоцитов по всей его поверхности.
- Множественно-очаговая миелома диагностируется по наличию злокачественных очагов клонирования атипичных клеток с одновременным изменением объема костного мозга.
- Диффузно-очаговая миелома объединяет признаки множественной и диффузной форм. По составу клеток выделяют:
- плазмоцитарную (плазмоклеточную) миелому, отличающуюся преобладанием зрелых плазмоцитов, усиленно вырабатывающих парапротеины, тем самым способствуя медленному развитию миеломной болезни, плохо поддающейся терапии;
- плазмообластную миелому с превалированием клеток плазмоцитарного ростка — плазмобластов, активно делящихся, вырабатывая при этом небольшое число парапротеинов, быстро прогрессирющую, хорошо поддающуюся лечению;
- полиморфноклеточную и мелкоклеточную миеломы, для которых характерно обнаружение плазмоцитов в злокачественных очагах на ранних стадиях созревания, что относит их к наиболее тяжелым формам миеломы, поражающей кости.
Различают хроническую и острую формы миеломной болезни. При хроническом течении плазмоцитомы миеломные клетки клонируются медленно, злокачественное образование развивается только в тканях костей.
Для острой формы болезни, сопровождающейся стремительным прогрессированием миеломы, характерны дополнительные патологические изменения атипичных клеток, провоцирующих клонирование новых плазмоцитов.
Как и почему возникает опухоль
Субстратом для начала развития опухоли являются отвечающие за гуморальный иммунитет иммунокомпетентные клетки: плазмоциты и В-лимфоциты. Они размножаются и образуют клон плазматических клеток, начинающих чрезмерно синтезировать однородные патологические иммуноглобулины (РIg) всех классов (A, G, E, M, D). Они называются парапротеинами и имеют свои иммунологические особенности: не могут выполнять все задачи нормальных антител, а иногда и вовсе утрачивают всякие функциональные способности, то есть, становятся полностью несостоятельными и бесполезными. Из-за того, что их слишком много накапливается в организме (кровь и ткани), они приводят к нежелательным явлениям, которые выражаются:
- Значительным повышением общего белка (гиперпротеинемия);
- Сгущением крови;
- Поражением почечных канальцев;
- Появлением белка в моче;
- Нарушением работы выводящей системы;
- Разрушением костей.
Синтез патологических Ig осуществляется в главном кроветворном органе, поэтому при миеломе костный мозг представлен преимущественно плазматическими клетками – производителями аномальных белков. Подобные события очень сильно влияют на выработку нормальных антител, продукция которых заметно снижается, а это – открытый путь к иммунологической недостаточности. Нарастающий при миеломной болезни иммунодефицит является причиной повышения восприимчивости больного к различным инфекционным агентам.
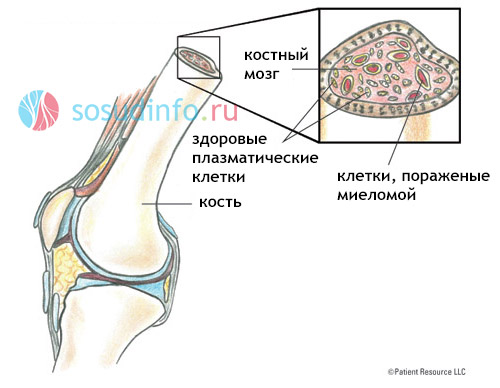
Иммуноглобулин, состоящий из тяжелых и легких цепей, в некоторых случаях производится не весь, а лишь его отдельные фрагменты (легкие или тяжелые цепи). При изучении типов болезни и проведении генетических исследований были выявлены некоторые закономерности появления мутаций. Чаще всего (1 на 1000) появляются клетки-мутанты, которые продуцируют только L-цепи (легкие) и абсолютно не синтезируют Н-цепи. Такой вариант сбоя приводит к формированию миеломы Бенс- Джонса.
Образованные моноклональные легкие цепи свободно проникают в мочу, где их можно увидеть в виде белка, который называют тельцами Бенс-Джонса (протеинурия BJ).
До сих пор неизвестно, почему в кровяной клетке произошла вредная мутация, которая стала причиной образования клона клеток опухоли, постепенно увеличивающегося и синтезирующего в избытке какой-то определенный Ig (или его цепь). Ученые выдвигают разные гипотезы, среди которых наиболее значимыми считаются:
- Роль генетического фактора (мутация генов);
- Влияние некоторых химических соединений (нефтепродукты, ароматические углеводороды, асбест).
Однако очевидно лишь то, что точную причину возникновения этой страшной болезни назвать никто не может, следовательно, не получается предложить и по-настоящему действенное лечение, которое позволило бы победить недуг. Миелома неизлечима, а применяемые методы борьбы с ней, способны только на некоторое время приостановить патологический процесс и продлить жизнь.
Патофизиология множественной миеломы
М-протеин, продуцируемый злокачественными плазматическими клетками, относится к IgG у 55% пациентов, к IgA — у 20% пациентов; независимо от вида иммуноглобулина в 40% случаев возникает протеинурия Бенс-Джонса,при которой в моче обнаруживаются свободные моноклональные легкие цепи к или А. У 15-20% пациентов плазматические клетки секретируют только белок Бенс-Джонса. Около 1% случаев миеломы ассоциировано с IgD.
Характерно развитие диффузного остеопороза или появление отдельных остеолитических поражений, обычно в костях таза, черепа, позвонках, ребрах. Данные поражения обусловлены замещением нормальной костной ткани растущей плазмоцитарной опухолью, а также воздействием цитокинов, которые секретируются злокачественными плазматическими клетками, они вызывают активацию остеокластов и супрессию остеобластов. Остеолитические поражения обычно носят множественный характер, в редких случаях образуются солитарные интрамедуллярные массы. Значительная потеря костной ткани также может сопровождаться гиперкальциемией. Внекостные солитарные плазмоцитомы возникают редко, однако они могут встречаться во всех типах тканей, особенно в верхних отделах респираторного тракта.
Почечная недостаточность у многих пациентов может присутствовать уже на момент установления диагноза либо развиваться в ходе болезни, данное осложнение может иметь несколько причин, основную роль играет отложение депозитов легких цепей в дистальных канальцах и наличие гиперкальциемии. Часто развивается анемия, обусловленная заболеванием почек или супрессией эритропоэза опухолевыми клетками.
У некоторых пациентов наблюдается повышенная восприимчивость к бактериальным инфекциям. В результате применения новых методов лечения возрастает частота вирусных инфекций, особенно герпетических. Вторичный амилоидоз развивается у 10% пациентов с миеломой, чаще всего данное осложнение встречается у пациентов с протеинурией Бенс-Джонса А-типа.
Проявления множественной миеломы могут быть вариабельны.
Малое число злокачественных плазматических клеток циркулируют с кровью, большая их часть в костном мозге. Злокачественные клетки продуцируют цитокины, которые стимулируют остеокласты, вызывая абсорбцию костной сети. Лизис кости сопровождается болями в костях, переломами и гиперкальциемией. Поражение костного мозга приводит к анемии или панцитопении. Причина заболевания неизвестна.