Туляремия
Содержание:
Профилактика
Профилактика инфекции заключается в следующем:
- Приобретение репеллентов – средств, защищающих от укусов клещей и слепней.
- В походы надо брать питьевую воду и ни в коем случае не пользоваться неизвестными источниками, ведь они могут быть заражены.
- Риск заражения туляремией повышается в районах, где распространены популяции диких животных и охота на них – основной вид деятельности. В таких местах необходима вакцинация против этого заболевания.
- Тщательный осмотр тела после каждого посещения лесных массивов на предмет обнаружения клещей. При его наличии необходимо незамедлительно обратится за медицинской помощью и не пытаться удалить клеща самостоятельно.
- Использование защитных костюмов при походе на рыбалку, охоту. Они обезопасят от укусов клещей, грызунов и мелких насекомых. Одежда должна надеваться таким образом, чтобы максимально ограничить доступ к телу: длинные рукава, кофта под горло, штаны, заправленные в ботинки.
Если удаётся определить местность, где произошло заражение людей, то профилактику проводят следующим образом:
- Ограничивают посещение заражённых водоёмов или лесов;
- Людям, проживающим на данной территории, рекомендуют употреблять только кипячёную воду;
- В зависимости от показаний проводят специфическую профилактику.
Специфическая профилактика туляремии проводится вакциной. Кого нужно прививать от инфекции?
- Работников рыбных и скотоводческих ферм, хозяйств на заражённой территории.
- Всех людей, выезжающих на отдых в страны или районы с неблагополучной обстановкой по заболеваемости туляремии.
- Обязательно прививают людей, работающих с культурами клеток возбудителя туляремии.
- Людей, прибывших в опасные по туляремии районы, проводящих сельскохозяйственные, гидромелиоративные, строительные работы.
- Вакцинируют в плановом порядке всех людей, проживающих на опасной по заболеванию территории.
- Вакцинацию осуществляют всем лицам, проводящим профилактические работы в заражённой местности.
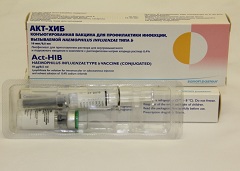
Как и кому делают прививку от туляремии? Используют живую инактивированную вакцину, которую вводят однократно накожно либо внутрикожно в дозе 0,1 мл. Вакцинация разрешается с возраста семи лет всем не болевшим. На пятый и 15-й дни проверяют эффективность прививки. Если результат оказался отрицательным — прививают повторно. Считается, что вакцина защищает человека от инфекции на 5 лет, максимально уровень защитных антител сохраняется в организме человека 10 лет.
Лечение туляремии
Больных с подозрением на туляремию госпитализируют по клиническим показаниям. Окна в палатах должны быть закрыты сеткой, чтобы не допустить трансмиссивного пути распространения инфекции.
В остром периоде больным необходимы постельный режим и полноценное питание, обогащённое витаминами. Большое значение имеет уход. Медицинский персонал должен следить за соблюдением санитарно-гигиенических правил и проведением текущей дезинфекции с использованием 5% раствора фенола, раствора сулемы (1:1000) и других дезинфицирующих средств.
Основные этиотропные препараты — аминогликозиды и тетрациклины (стандарт лечения).
Стрептомицин назначают по 0,5 г два раза в сутки внутримышечно, а при лёгочной или генерализованной форме — по 1 г два раза в сутки. Гентамицин применяют парентерально по 3–5 мг/кг в сутки в 1–2 приёма; амикацин — по 10–15 мг/кг в сутки в 2–3 приёма.
При своевременно начатом лечении бубонной и язвенно-бубонной форм туляремии средней тяжести возможен приём внутрь доксициклина в суточной дозе 0,2 г или тетрациклина по 0,5 г четыре раза в день. Тетрациклины не назначают беременным, детям младше восьми лет, людям с нарушениями функции почек, печени, выраженной лимфопенией.
Второй ряд антибиотиков включает цефалоспорины III поколения, рифампицин, хлорамфеникол, фторхинолоны, применяемые в возрастных дозах. В настоящее время при лечении туляремии ципрофлоксацин рассматривают в качестве препарата, альтернативного аминогликозидам.
Длительность курса антибиотикотерапии составляет 10–14 дней (до 5–7-го дня нормальной температуры). В случае рецидива назначают антибиотик, который не применяли во время первой волны болезни, одновременно удлиняя курс антибактериальной терапии.
При наличии кожных язв и бубонов (до возникновения нагноения) рекомендуются местные компрессы, мазевые повязки, тепловые процедуры, прогревания соллюксом, синим светом, кварцем, лазерное облучение, диатермия.
При нагноении бубона, возникновении флюктуации необходимо хирургическое вмешательство: вскрытие лимфатического узла широким разрезом, опорожнение его от гноя и некротических масс и дренирование. Вскрывать везикулу или пустулу на месте укуса насекомого не следует.
Патогенетическую терапию, включающую дезинтоксикацию, антигистаминные и противовоспалительные препараты (салицилаты), витамины и сердечно-сосудистые средства, проводят по показаниям. При поражении глаз (глазобубонная форма) их необходимо 2–3 раза в день промывать и закапывать 20–30% раствором сульфацила натрия; при ангине назначают полоскание нитрофуралом, слабым раствором перманганата калия.
Больного можно выписать из стационара в течение недели при нормальной температуре, удовлетворительном состоянии, рубцевании кожных язв, уменьшении подвижных и безболезненных лимфатических узлов до размера боба или косточки сливы. Склерозирование бубона не считают противопоказанием к выписке. Больных, перенёсших абдоминальную форму, выписывают при стабильно нормальной температуре в течение недели и более, нормальной функции ЖКТ. Выписку пациентов, переболевших окулогландулярной формой, осуществляют после консультации офтальмолога. Выписывая больного после лёгочной формы туляремии, необходимо провести контрольную рентгеноскопию или рентгенографию грудной клетки.
Профилактика и меры борьбы.
Наиболее эффективным мероприятием в профилактике туляремии являются вакцинация населения сухой живой вакциной. Вакцинации и ревакцинации подлежит население, проживающее на энзоотичных по туляремии территориях, а также контингенты, подвергающиеся риску заражения этой инфекцией, и по эпидемическим показаниям. Энзоотичной по туляремии считается территория, где в прошлом независимо от срока были зарегистрированы местные случаи заболевания людей или выделены культуры возбудителя туляремии.
Вакцинацию проводят накожным (скарификационным) или внутрикожным (струевым) методом (при этом вакцину готовят в разных разведениях). Прививаемость контролируют с 5-го по 7-й день после прививки, а в случае отсутствия на месте прививки реакции — на 12— 15-й день повторно. Лица, у которых не возникла прививочная кожная реакция, подлежат повторной вакцинации. Ревакцинацию проводят через 5 лет. Охвату прививками подлежит все население энзоотичных территорий, за исключением детей в возрасте до 7 лет и лиц, которым прививки противопоказаны.
Можно проводить одновременно прививки против туляремии и бруцеллеза, туляремии и чумы, туляремии и натуральной оспы, или против всех четырех инфекций.
Большое значение имеет комплекс общих профилактических мероприятий по оздоровлению неблагополучной по туляремии территории: создание крупных водохранилищ с полным затоплением мест обитания водяной крысы, полная осушка болот на больших площадях, сплошная распашка и последующее освоение крупных земельных массивов при отсутствии лесополос, оврагов, соблюдение агротехнических требований (своевременная и качественная уборка урожая, осенняя вспышка полей, уничтожение сорняков, своевременная уборка соломы и мякины), уничтожение грызунов и летающих кровососов, защита пищевых продуктов и воды от загрязнения возбудителями туляремии, соблюдение правил техники безопасности при работе с источниками инфекции, сырьем и продуктами, подозрительными на зараженность возбудителями туляремии, мероприятия, исключающие вывоз зараженного сырья из неблагополучных по туляремии районов.
Среди населения энзоотичных по туляремии территорий необходимо систематически проводить санитарнопросветительную работу.
Мероприятия в очаге.
Хотя больные туляремией не заразны для окружающих, их выявление и госпитализация способствуют своевременному проведению противоэпидемических мероприятий по борьбе с этим заболеванием. В очаге дезинфекцию осуществляют так же, как при кишечных инфекциях (см. с. 63). Проводят дератизационные мероприятия
Важное место занимают охрана источников водоснабжения путем герметизации срубов колодцев и снабжения их крышками, кипячение или хлорирование воды, подозрительной на загрязнение возбудителями туляремии, предохранение от загрязнения грызунами пищевых продуктов. Вакцинацию среди населения проводят в том случае, если она до появления заболеваний не проводилась
Туляремия
18 января 2010
Просмотров: 144
Комментариев нет
Тема данной страницы — Туляремия
Туляремия
— острая инфекционная болезнь, характеризующаяся лихорадкой, общей интоксикацией, поражением лимфатического аппарата, кожи, слизистых оболочек, а при аэрогенном инфицировании -легких: относится к зоонозам с природной очаговостью.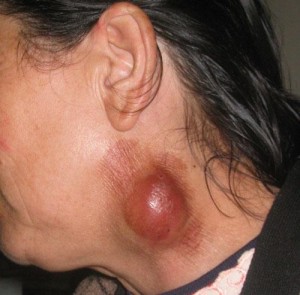 Распространена во многих районах России, источником инфекции служат многие грызуны. Этиология, патогенез. Возбудителем являются мелкие коккоподобные палочки, грамотрицательные, устойчивые во внешней среде. Туляремия отличается многообразием ворот инфекции. Различают следующие пути заражения: через кожу (контакт с инфицированными грызунами, трансмиссивная передача кровососущими насекомыми), через слизистые оболочки пищеварительных органов (употребление инфицированной воды и пищи) и респираторного тракта (вдыхание инфицированной пыли). Клинические формы болезни тесно связаны с воротами инфекции. При контактном и трансмиссивном инфицировании развиваются бубонные и кожно-бубонные формы болезни, при аспирационном — пневмонические, при алиментарном — кишечные и ангинозно-бубонные формы туляремии. При инфицировании через конъюнктиву возникает глазо-бубонная форма. После перенесенного заболевания развивается иммунитет.
Распространена во многих районах России, источником инфекции служат многие грызуны. Этиология, патогенез. Возбудителем являются мелкие коккоподобные палочки, грамотрицательные, устойчивые во внешней среде. Туляремия отличается многообразием ворот инфекции. Различают следующие пути заражения: через кожу (контакт с инфицированными грызунами, трансмиссивная передача кровососущими насекомыми), через слизистые оболочки пищеварительных органов (употребление инфицированной воды и пищи) и респираторного тракта (вдыхание инфицированной пыли). Клинические формы болезни тесно связаны с воротами инфекции. При контактном и трансмиссивном инфицировании развиваются бубонные и кожно-бубонные формы болезни, при аспирационном — пневмонические, при алиментарном — кишечные и ангинозно-бубонные формы туляремии. При инфицировании через конъюнктиву возникает глазо-бубонная форма. После перенесенного заболевания развивается иммунитет.
Симптомы, течение. Инкубационный период продолжается от нескольких часов до 14 дней (чаще 3-7 дней). Болезнь начинается остро: появляется озноб, температура тела быстро повышается до 39-40°С. Больные жалуются на сильную головную боль, слабость, боль в мышцах, бессонницу, может быть рвота. Кожа лица и шеи гиперемирована, сосуды склер инъецированы. У части больных с 3-го дня болезни появляется сыпь, нередко эритематозного характера .При бубонных формах характерно значительное увеличение регионарных лимфатических узлов, чаще шейных и подмышечных. При абдоминальных формах могут быть симптомы острого мезаденита. При туляремийных бубонах периаденит отсутствует, нагноение бубонов наблюдается редко и происходит в поздние сроки (в конце 3-й недели болезни): Продолжительность лихорадки колеблется от 5 до 30 сут (чаще 2-3 нед. ). В периоде реконвалесценции может сохраняться длительный субфебрилитет. Для глазо-бубонной формы, кроме типичного поражения лимфатического узла, характерен резко выраженный конъюнктивит с отеком век, язвами на конъюнктиве. Поражается обычно один глаз. Процесс длится до нескольких месяцев, зрение восстанавливается полностью. При ангинозно-бубонной форме, помимо типичных бубонов, характерен специфический тонзиллит. Он проявляется болью при глотании, некротическими измерениями миндалин, небных дужек, появлением на пораженных участках фибринозного налета, напоминающего дифтерийный. Язвы заживают очень медленно.
Для абдоминальной формы характерны боль в животе, метеоризм, задержка стула, при пальпации — болезненность в области мезентериальных лимфатических узлов. Легочная форма туляремии характеризуется длительной лихорадкой неправильного типа с повторным ознобом и обильным потом. Больные жалуются на боль в груди, кашель, вначале сухой, затем со слизисто-гнойной, а иногда и с кровянистой мокротой. Рентгенологически выявляется очаговая или лобарная инфильтрация легочной ткани. Пневмония характеризуется вялым затяжным течением (до 2 мес и более), рецидивированием. Диагностика туляремии в первые дни болезни (до появления бубонов) представляет значительные трудности. При появлении бубонов диагностика облегчается. Необходимо дифференцировать от бубонной формы чумы, болезни от кошачьих царапин, содоку и гнойных лимфаденитов. Для подтверждения диагноза используют серологические реакции (реакция агглютинации, РНГА) и кожно-аллергические пробы с тулярином. Лечение. Назначают стрептомицин в/м по 0,5 г 2 раза в сутки, тетрациклин по 0,4 г через 6 ч или левомицетин по 0,5 г через 6 ч. Антибиотикотерапию проводят до 5-7-го дня нормальной температуры. При затяжном течении используют убитую туляремийную вакцину (в дозе от 1 до 15 млн микробных тел с интервалами 3-5 дней, всего 6-10 сеансов). При появлении флюктуации бубонов показан разрез их и опорожнение от гноя. Прогноз благоприятный. Профилактика: борьба с грызунами, защита от них продуктов и воды.По эпидемиологическим показаниям — специфическая профилактика.
Диагноз.
Туляремия распознается на основании клинической картины болезни, эпидемиологических, а при легочной форме — и рентгенологических данных. Большое диагностическое значение имеет лабораторный метод исследования (аллергический, биологический, серологический). Для постановки кожно-аллергической пробы, начиная с 3—5-го дня болезни, в верхнюю треть ладонной поверхности предплечья внутрикожно вводят 0,1 мл тулярина (диагностикума). При положительной реакции на месте укола возникают инфильтрация и гиперемия кожи диаметром 0,5 см и более.
Результат реакции учитывают через 24—36—48 ч.
Вместо внутрикожной пробы можно пользоваться накожной.
Биологическую пробу ставят на белых мышах и морских свинках. Для подкожного или внутрибрюшинного заражения лабораторных животных в лабораторию необходимо направить: пунктат бубонов, взятый до 14— 20-го дня болезни, содержимое пустул, соскоб со дна язвы (перед введением животным смешивают с изотоническим раствором натрия хлорида), полученные
до 8—12-го дня, отделяемое конъюнктивы, взятое до 15— 17-го дня, кровь (5—6 мл), взятую до 6-го дня болезни. Животных выдерживают 15—20 дней. Зараженные мыши погибают на 3—4-е сутки. После смерти животного проводят идентификацию микроба туляремийной агглютинирующей сывороткой.
Для постановки реакции агглютинации на 7—10-й день заболевания направляют в лабораторию 2—3 мл крови. Эту реакцию повторяют 2—3 раза с интервалом в 4—5 дней для выявления нарастания титра. Реакцию агглютинации считают положительной в разведении сыворотки 1 : 100 и выше. Более чувствительна и по сравнению с реакцией агглютинации раньше выявляет антитела реакция пассивной гемагглютинации (РПГА) с применением в качестве диагностикума эритроцитов, сенсибилизированных туляремийным антигеном.
Эпидемиология туляремии
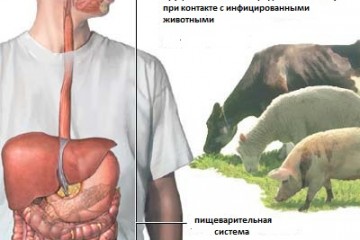
Туляремия — классическая природно-очаговая болезнь, облигатный зооноз. Источником возбудителя инфекции служат около 150 видов животных, включая 105 видов млекопитающих, 25 видов птиц, несколько видов рыб, лягушек, других гидробионтов. На территории России основной резервуар и источник инфекции — грызуны (мышевидные, кролики, зайцы, водяные крысы, ондатры, хомяки и др.). Выделения и трупы павших животных содержат большое количество возбудителей, которые обсеменяют объекты окружающей среды, в том числе и водные, и длительно в них сохраняются. Между грызунами передача инфекции осуществляется алиментарным путём. Среди домашних животных резервуаром инфекции могут быть овцы, свиньи, крупный рогатый скот, лошади, но заражение людей чаще всего происходит в природных очагах при прямом и косвенном контакте с грызунами. Больной человек не может быть источником инфекции для окружающих.
Переносчики инфекции, поддерживающие существование возбудителя в природных очагах, — кровососущие насекомые (иксодовые и гамазовые клещи, комары, слепни).
В организм человека возбудитель может проникать через микротравмы кожного покрова и неповреждённую слизистую оболочку миндалин, ротоглотки, ЖКТ, дыхательных путей, глаз.
Различают четыре механизма передачи возбудителя:
- контактный — при контакте с инфицированными грызунами (разделка туш, снятие шкурок) и водой (купание, умывание, полоскание белья);
- алиментарный — при употреблении инфицированных, термически необработанных продуктов и воды;
- аэрозольный — при вдыхании инфицированной пыли через рот и нос во время веяния и обмолота зерна, скирдования сена и соломы;
- трансмиссивный (основной) — при укусе инфицированных кровососущих насекомых или их раздавливании.
Лёгочная форма туляремии возникает при аэрозольном заражении, ангинозно-бубонная и абдоминальная — при алиментарном, язвенно-бубонная и глазобубонная — при трансмиссивном и контактном заражении.
Восприимчивость людей к туляремии высокая (достигает 100%). Отмечают летне-осеннюю сезонность. Заражение человека происходит преимущественно в сельской местности, но в последние годы среди заболевших преобладают жители городов (до 2/3), что связано со стремлением горожан отдыхать на природе, а также с употреблением термически не обработанных сельскохозяйственных продуктов.
Лица, перенёсшие заболевание, приобретают стойкий, продолжительный, но не абсолютный иммунитет.
Природные очаги туляремии существуют на всех континентах Северного полушария, в странах Западной и Восточной Европы, в Азии, Северной Америке. На территории Российской Федерации заболевание регистрируют практически во всех краях, областях, автономных республиках, при этом 75% заболевших — в Северном, Центральном и Западносибирском регионах России. В последнее время заболеваемость туляремией составляет от пятидесяти до нескольких сотен человек в год. Рост числа заболевших отмечают в годы повышенной численности грызунов.
Клиника.
Различные пути проникновения возбудителей туляремии в организм человека обусловливают и разнообразие клинических проявлений этого заболевания.
Инкубационный период продолжаема от 2 до 8 дней. Всем клиническим формам туляремии свойственны общие симптомы. Болезнь начинается внезапно: после кратковременного озноба температура повышается до 38,5—40 °С, больные жалуются на головную боль, боли в мышцах и пояснице, общую слабость, потливость, пониженный аппетит. При осмотре отмечаются гиперемия лица и конъюнктивит.
К концу 1-й недели болезни увеличиваются печень и селезенка. В крови чаще обнаруживаются лейкопения, умеренный сдвиг влево, относительный лимфо- и моноцитоз; СОЭ умеренно повышена. Лихорадочный период при туляремии может продолжаться от 5—7 до 30 дней. Наиболее часто встречается ремиттирующая и интермиттирующая лихорадка. Температура снижается литически. Перечисленные общие симптомы в зависимости от входных ворот инфекции и клинической формы туляремии дополняются другими характерными признаками заболевания.
Различают следующие клинические формы туляремии: бубонную, язвенно-бубонную, глазобубонную, ангинозно-бубонную, абдоминальную, или кишечную, легочную и генерализованную, или первичную, септическую.
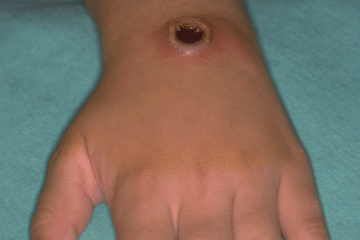
При бубонной форме инфекция через кожу и слизистые оболочки проникает в регионарные лимфатические узлы, где вызывает лимфаденит (бубон). Локализация бубонов зависит от путей заражения. При промысловых вспышках преобладают локтевые и подмышечные бубоны, при пищевых и водных — шейные и подчелюстные и т. д.
Размер бубонов от лесного ореха до куриного яйца и больше. Часто в процесс вовлекаются группы лимфатических узлов данной области (пакет). Они не спаяны между собой и окружающей клетчаткой, малоболезненны. После снижения температуры бубоны медленно рассасываются. Если своевременно не назначить лечение стрептомицином, может произойти гнойное расплавление воспаленного лимфатического узла с последующим вскрытием абсцесса и выделением густого сливкообразного гноя.
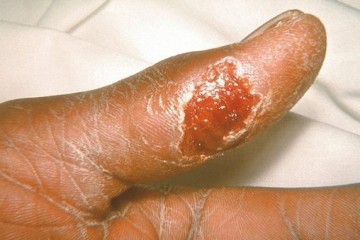
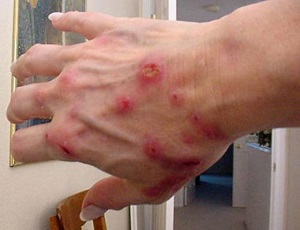
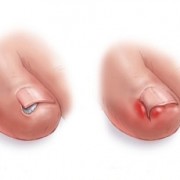
При язвенно-бубонной форме в месте проникновения возбудителя на коже в течение 6—8 дней образуются последовательно пятно, папула, везикула, пустула, язва с одновременным развитием воспалительного процесса в ближайшем лимфатическом узле (бубон). Первичные изменения кожи чаще всего возникают при трансмиссивных вспышках.
Рис. 27. Вид больного ангинознобубонной формой туляремии (Угловой Г. П.).
При глазобубонной форме возбудитель проникает через слизистые оболочки глаза, вызывая появления фолликулярных разрастаний на конъюнктиве с одновременным увеличением лимфатических узлов — околоушных, переднешейных, подчелюстных и др. Веки припухают, на оболочке глаза могут появиться папулы, язвочки. При ангинозно-бубонной форме в начале заболевания отмечается гиперплазия миндалин с последующим образованием некротического налета серовато-беловатого цвета, изъязвлением и образованием глубоких, медленно заживающих язв. Чаще миндалины поражаются с одной стороны. В связи с проникновением возбудителя в регионарные лимфатические узлы появляются подчелюстные, шейные и другие бубоны (рис. 27). Ангинозно-бубонная форма чаще встречается при водных вспышках туляремии.
Абдоминальная, или кишечная, форма возникает при проникновении возбудителя в организм через рот с пищевыми продуктами. Для этой формы, кроме общих симптомов, характерны сильные боли в животе, связанные с поражением мезентериальных лимфатических узлов, тошнота, рвота и понос. Диагностика абдоминальной формы туляремии затруднена.
При легочной форме первичный воспалительный процесс возникает в легких. Заболевание сопровождается развитием очаговой пневмонии с вялым и длительным течением. Основное диагностическое значение имеют рентгенологическое исследование и постановка кожно-аллергической пробы.
Для генерализованной формы туляремии характерно развитие общих симптомов болезни без первичной местной и регионарной реакции в месте входных ворот инфекции. Клинически эта форма протекает с более выраженной интоксикацией организма. Чаще, чем при других формах, у больных наблюдается полиморфная эритематозная сыпь. В период выздоровления могут быть специфические осложнения: вторичная пневмония и осложнения со стороны нервной и сердечно-сосудистой систем — вегетативные неврозы, дегенеративные изменения мышцы сердца и др.
После перенесенного заболевания очень медленно восстанавливаются трудоспособность, аппетит. При туляремии возможны появление рецидивов и переход в затяжное течение (до 2—3 мес).
ТУЛЯРЕМИЯ Tularemia
Природно-очаговая трансмиссивная инфекционная болезнь, характеризуется септицемией, лихорадкой, лимфаденитами, поражениями слизистых оболочек верхних дыхательных путей и кишечника, а также нервной системы.
Этиология. Возбудитель туляремии — Franciseila tuiarelisis рода Franciseila — мелкая полиморфная коккоподобная палочка (0,2-0,7 ккм), неподвижная, спор не образует, имеет капсулу, грамотрицательная. Аэроб, культивируется на специальных средах. Возбудитель по вирулентности и антигенной структуре подразделяется на 3 разновидности: американская, европейско-азиатская и среднеазиатская. Бактерии способны к длительному существованию вне организма: в воде при 13-15 С сохраняются в течение 3 мес, в замороженном мясе — до 93 сут, в молоке — до 104 сут, в организме пастбищных клещей — до 240 сут, прямые солнечные лучи убивают возбудителя за 30 мин, прогревание при 60″С — за 5-10 мин. Растворы обычных дезсредств (формальдегид, фенол, лизол и др.) надежно обезвреживают объекты внешней среды от возбудителя (2-я группа).
Симптомы. Инкубационный период при туляремии 4-12 сут, в зависимости от вида животных болезнь протекает остро или стерто, бессимптомно или латентно. Острое течение бывает у овец, особенно ягнят: повышение температуры до 41С, вялость, шаткая походка, конъюнктивит, ринит, увеличение лимфоузлов, анемия, паралич задних конечностей. Смерть— через 8-15 дней, заболеваемость 15-50%, до 30% заболевших погибает. Стертое течение бывает у взрослых овец: незначительное угнетение и повышение температуры тела исчезают через 2 -3 дня и животные выздоравливают. У поросят: повышение температуры до 42°С, угнетение, кашель, обильное потоотделение, осложнения со стороны органов дыхания, гибель—через 7-10 дней. Латентно со стертыми признаками болеют крупный рогатый скот, лошади, буйволы, верблюды. Возможны аборты. Бессимптомно чаще болеют куры, голуби. У кроликов и пушных зверей: абсцессы подкожных лимфоузлов, ринит, исхудание. Большинство животных погибает.
Диагноз. Ставят на основании клинико-эпизоотологических, патологоанатомических данных с учетом результатов бактериологического, серологического, аллергического исследований. Для исследования в лабораторию направляют трупы мелких животных, в том числе грызунов; от крупных трупов — сердце, пораженные лимфоузлы. Для прижизненной диагностики применяют РА с сывороткой крови и антигеном из возбудителя, а также аллергический метод (внутрикожное введение тулярина). Туляремию следует отличать от туберкулеза, паратуберкулеза, бруцеллеза, анаплазмоза и кокцидиоза путем проведения бактериологических, серологических, аллергических исследований.
Лечение. Специфические средства лечения не разработаны. Больным животным применяют антибактериальные препараты (антибиотики, сульфаниламиды, нитрофураны).
Профилактика и меры борьбы. В природных очагах туляремии планомерно систематически необходимо уничтожать грызунов, клещей, а территорию пастбищ, загонов, сенокосов регулярно очищать от трупов грызунов; проводить микробиологический мониторинг объектов окружающей среды (вода, корма), прогнозировать туляремию. Больных животных изолируют и подвергают лечению. Трупы закапывают в землю (глубина не меньше 2 м), шкуры высушивают в течение 30 дней, используют без ограничений. Мясо от вынужденно убитых животных обезвреживают проваркой. Вывоз животных из неблагополучных хозяйств разрешают после исследования сывороток крови в РА и обработки после пастбищных клещей.
Общее описание
Возбудителем заболевания является Francisella tularensis – грамотрицательная аэробная палочковая бактерия. Примечательно, туляремийная палочка – микроорганизм крайне живучий, причем жизнеспособность его в воде возможна при температуре, соответствующей отметке 4°C на протяжении порядка месяца. В зерне и в соломе при соответствии температуры нулевой отметке жизнеспособность микроорганизма может составлять порядка полугода, при 20-30 градусах выживаемость микроорганизма возможна в течение 20 дней, а в шкурах животных, погибших от туляремии, бактерия может жить до месяца при соответствии температуры 8-12 градусам. Гибель бактерий происходит в случае воздействия на них высоких температур, а также дезинфицирующих препаратов.
В качестве резервуара инфекции, как и ее источника, выступают птицы и дикие грызуны, в том числе и некоторые виды млекопитающих (овцы, собаки, зайцевидные и т.д.). Самый значительный вклад в распространении данной инфекции отмечается за грызунами (ондатра, полевка и пр.). Что касается человека как распространителя инфекции, то он заразным не является.
В передаче бактерии наиболее распространенным является трансмиссивный механизм. В этом случае происходит попадание микроба через укус кровососущих или клеща в организм животного. Характерным для заболевания путем заражения является заражение посредством укуса иксодового клеща.
Рассматривая распространенность туляремии, следует заметить, что восприимчивость к данному заболеванию составляет 100%. В большинстве своем подверженность к заражению отмечается среди мужчин, причем тех из них, чья профессия предрасполагает к прямому контакту с животными. Очаги территориальные формируются в процессе миграции грызунов, подвергшихся заражению. В основном туляремия актуальна для сельской местности, однако на протяжении последних лет наблюдается четкая тенденция к увеличению заболеваемости и в условиях городов.
Различная степень роста заболеваемости отмечается круглогодично, при этом для каждого времени года свойственным является проявление заболевания в конкретной его форме. Объясняется это этиологическими факторами. Значительное количество эпизодов заболеваемости отмечается в осенний период, между тем, связанные с сенокосом и уборочными работами в полях трансмиссивные вспышки туляремии часто проявляются и в период июля-августа.
Симптомы туляремии у человека
С момента инфицирования и до появления первых симптомов заболевания проходит около пяти дней, в некоторых случаях этот период затягивается до двух недель.
Турялемия имеет стандартный набор следующих симптомов:
-
температура тела 39 и выше градусов, которая может держаться до 14 дней;
-
сильная головная боль и головокружение вплоть до обморочных состояний;
-
общее недомогание, сопровождающееся слабостью и быстрой утомляемостью;
-
мышечные боли;
-
снижение аппетита и тошнота.
Различные формы заболевания имеют дополнительные симптомы:
При язвенно-бубонной туляремии (после укуса зараженного клеща):
-
на месте укуса появляется образование в виде язвы;
-
расположенный ближе остальных к месту укуса, лимфоузел воспаляется и становится болезненным.
В случае бубонной формы заболевания, развивающейся после укуса больного животного:
-
лимфоузлы становятся особенно болезненными на месте укуса;
-
через некоторое время воспаленный лимфатический узел образует гной и вскрывается.
Абдоминальная туляремия возникает после употребления в пищу мяса зараженного животного.
Симптоматика этой формы схожа с признаками пищевого отравления:
-
тошнота;
-
рвота;
-
снижение или полное отсутствие аппетита;
-
диарея;
-
боли в подреберье.
При легочной форме туляремии заражение происходит воздушно-капельным путем и протекает по бронхиальному типу:
-
поражаются бронхи, и появляется сухой кашель;
-
появляется боль за грудиной;
-
тяжелая степень характеризуется симптомами тяжелой пневмонии: одышкой, кашлем с гнойной мокротой, болями в грудной клетке.
Любая форма туляремии требует незамедлительного лечения, без которого вероятность летального исхода встречается в 6 случаях из 10.
Лечение
Лечение туляремии проводят в стационаре. Назначается курс антибиотиков: внутримышечно вводят стрептомицин по 1 г/сут и гентамицин 3 раза в день по 80 мг. Также назначают доксициклин внутрь 0,2 г/сут, сизомицин 0,1 г 3 раза в сутки, канамицин 0,5 г 4 раза в сутки внутримышечно. Такую терапию проводят до недельной нормализации температуры тела. Если существенного улучшения не наступает, то применяют левомицетин, цефалоспорины третьего поколения, рифампицин. При глазобубонной форме назначается альбуцид-натрий, мази с антибиотиками, при ангиозно-бубонной форме – полоскание горла антисептиками.
Параллельно принимают меры по дезинтоксикации организма: назаначаются антигистамины, салицилаты, витаминные комплексы. Иногда возникает необходимость применения сердечно-сосудистых препаратов.
Местное лечение туляремии проводят с помощью мазевых повязок, компрессов, иногда применяют диатермию. Если бубон нагноился, то его вскрывают и дренируют.
Прогноз лечения благоприятный. Случаи летальных исходов встречаются достаточно редко и чаще всего наблюдаются при абдоминальной и легочной форме туляремии.
Профилактика
Основные меры профилактики туляремии направлены на обеззараживание выявленных источников распространения инфекции, пресечение расширения очага поражения
Особое внимание отводится соблюдению мер санитарии на сельскохозяйственных предприятиях, проведению дератизации и дезинсекции, информированию населения о возможной опасности болезни.. Профилактические мероприятия должны проводиться ежедневно и также включать в себя индивидуальную защиту каждого человека на охоте (использование защитных перчаток при разделывании туши), дератизации (одевание спецодежды), при обмолоте зерна (специальные фартуки, очки, маски)
После окончания перечисленных работ обязательно нужно тщательно вымыть руки с мылом.
Профилактические мероприятия должны проводиться ежедневно и также включать в себя индивидуальную защиту каждого человека на охоте (использование защитных перчаток при разделывании туши), дератизации (одевание спецодежды), при обмолоте зерна (специальные фартуки, очки, маски). После окончания перечисленных работ обязательно нужно тщательно вымыть руки с мылом.
Следует помнить, что возбудитель туляремии может попасть в организм человека при употреблении воды или пищи, поэтому не следует пить воду из пруда, озера или реки, особенно в районах распространения инфекции.
Также проводится специфическая профилактика, которая заключается в вакцинации населения в районах повышенного распространения болезни (в Северном полушарии в природных зонах умеренного климатического пояса). Используют аттенуированную вакцину, вакцина дает иммунитет на 5 лет, после чего необходима повторная вакцинация. Непривитому населению (сезонным рабочим, туристам) ограничивают доступ на особо опасные территории (особенно при увеличении количества случаев трансмиссивного заражения через комаров или клещей).
При крайне высокой вероятности заражения проводится экстренная профилактика туляремии – назначение курса антибиотиков внутримышечно или внутривенно.
Каждый выявленный случай заболевания подлежит регистрации и эпидемиологическому исследованию очага инфекции. В доме заболевшего человека необходимо провести мероприятия по дезинфекции, также проводится обеззараживание вещей больного, с которыми он контактировал (обеззараживание абсолютно всех вещей человека не требуется).