Гипотония
Содержание:
- Причины гипотонии
- Классификация гипотензии
- Причины и патогенез гипотензии
- Методы измерения артериального давления
- Симптомы гипертонии
- КЛАССИФИКАЦИЯ
- Первая помощь при обострении
- Методы диагностики
- Виды сосудистых кризов, их симптомы и лечение
- Симптомы гипотонии
- 4. НЕЙРОЦИРКУЛЯТОРНАЯ ДИСТОНИЯ
- Что вызывает высокое артериальное давление
- Когда и как лечить гипотонию
- Характерные симптомы
- Вторичная симптоматическая артериальная гипотензия
- Лечение гипотензии, препараты
Причины гипотонии
Так как регуляция артериального давления – это очень сложный механизм, в котором задействованы тонус артерий и вен, частота сердечных сокращений и объем сердечного выброса крови, объем циркулирующей жидкости в организме, нервная и гуморальная регуляция всех этих процессов (ренин-ангиотензин-альдостероновая система, сердечно-сосудистый центр продолговатого мозга), то и причин нарушения работы указанной системы и гипотонии очень много. Мы рассмотрим те, которые чаще всего встречаются в повседневной жизни.
Чаще всего причиной гипотонии является нарушение регуляции тонуса сосудов (нейроциркуляторная дистония, ортостатическая гипотензия). Основным механизмом, который поддерживает определенный физиологический уровень АД является барорецепторная рефлекторная дуга. При снижении артериального давления уменьшается давление крови на стенки сосудов, где находятся барорецепторы. Это приводит (через рефлекторную дугу, которая замыкается в головном мозге) к активации последних и выбросу в кровь катехоламинов и компонентов РААС.
Благодаря таким изменениям артериолы сужаются, увеличивается их периферическое сопротивление и повышается давление. Кроме того, сужаются вены, которые выступают неким депо для крови, учащается сердцебиение и увеличивается ударный объем сердца. Нарушения рефлекторной регуляции артериального и венозного русла, которые начинают неадекватно реагировать на снижение давления (не сужаются) и приводят к стойкой артериальной гипотонии при НЦД и ортостатической гипотензии.
Среди других причин гипотонии нужно отметить:
- анемия (снижается вязкость крови);
- болезнь Аддисона (надпочечниковая недостаточность), амилоидоз надпочечников, их хирургическое удаление (дефицит в организме катехоламинов);
- сниженная функция щитовидной железы;
- острые и хронические кровотечения (уменьшение ОЦК);
- инфекционные заболевания;
- анафилактический и другие виды шока;
- передозировка некоторых медикаментов (антигипертензивных, мочегонных, нитроглицерина).
 Заболевания щитовидной железы (гипотиреоз) часто являются причиной гипотонии
Заболевания щитовидной железы (гипотиреоз) часто являются причиной гипотонии
Классификация гипотензии
Гипотензивные состояния в медицине систематизируют по различным признакам. В первую очередь различают острую и хроническую форму заболевания.
Острая артериальная гипотензия (резкое снижение давления до критических значений, или коллапс) развивается при угрожающих жизни состояниях. Сюда относятся инфаркт миокарда, острый перитонит, тромбоэмболия легочной артерии, аллергические реакции. Для спасения пациента потребуется неотложная медпомощь.
Хроническая гипотензия, в свою очередь, подразделяется на первичную и вторичную.
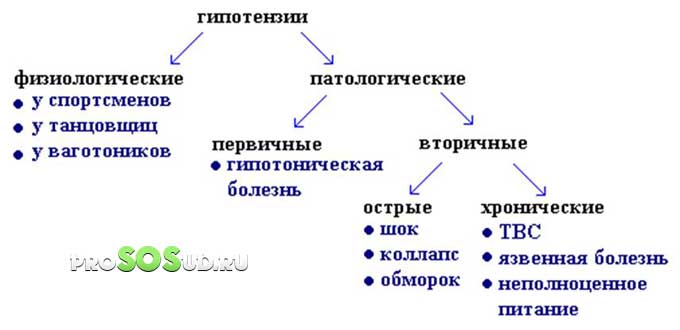
Первичная (физиологическая) является самостоятельной патологией и проявляется в следующих формах:
- Как вариант индивидуальной нормы. Человек живет с низким давлением и хорошо себя чувствует;
- Как компенсаторная адаптивная форма у людей физического труда и спортсменов;
- Как привычное низкое давление, свойственное жителям высокогорья, жарких и холодных климатических поясов;
- Как синдром периферической вегетативной недостаточности;
- Как результат хронических стрессов, переутомления, напряженной умственной работы.
Особняком в ряду гипотонических расстройств стоит постпрандиальная гипотензия (ППГ). Специфика ее в том, что давление крови опускается после еды. Синдром сопровождается затуманиванием зрения, тошнотой, рвотой, головокружением. Причины патологии до сих пор не определены.
Установлены лишь некоторые факторы, способствующие ППГ:
- Возраст от 65 лет;
- Патологические изменения в головном мозгу;
- Сбои в эндокринной системе;
- Неврозы, психопатии;
- Последствия гемодиализа почек.
Лечение таких пациентов базируется на упорядочении питания, перемене образа жизни и приеме назначенных лекарств.

В хирургии часто применяется так называемая управляемая гипотензия — искусственное снижение АД путем введения специальных препаратов. Этот способ используется для проведения операций на сердце, на брюшной и грудной аорте, во время удаления опухолей.
Причины и патогенез гипотензии
Постоянно сниженные показатели артериального давления — следствие ослабленного сосудистого тонуса. При артериальной гипотонии, в результате воздействия этиологических факторов расширяются сосуды, ослабляется сократимость их мышечного слоя. Систолическое давление падает до 100—90, а показатели диастолического — 50—60 мм рт. ст. Это состояние может быть как физиологическим и определяться как нормотензия, так и патологическим. Способствуют развитию заболевания сидячий образ жизни, наследственность, перегрузки ума и тела, стрессы, недостаточный сон, нерациональное питание и диеты. Артериальная гипотензия у детей и подростков фиксируется при гормональных перестройках, переутомлении в школе, дефиците физической активности, врожденных заболеваниях. Причины постоянно сниженного артериального давления у взрослых:
- нейроциркуляторная дистония;
- анемия;
- остеохондроз шейной зоны позвоночника;
- длительный прием лекарств;
- патологии эндокринной системы;
- инфекции;
- недостаточность функций сердца;
- поражение печени, поджелудочной, почек;
- варикоз;
- травмы головы и спинного мозга;
- дисфункции метаболизма.
Разновидности недуга
 Определение разновидности заболевания поможет правильно выбрать лечение.
Определение разновидности заболевания поможет правильно выбрать лечение.
Болезнь подразделяется на виды, учитывая этиологию, тяжесть течения и особенности клинической картины. Определение разновидности гипотензии помогает выбрать результативную терапевтическую тактику, избежать возможных осложнений. Артериальная гипотензия разделяется на физиологическую и патологическую. Последняя также имеет различия, однако патогенез у всех форм похож. Разновидности артериальной гипотензии представлены в таблице.
| Вид | Особенности |
| Идиопатическая | Первичная форма характеризуется как самостоятельный недуг |
| Симптоматическая | Сопутствует другим заболеваниям |
| Острая | Резкое падение АД, спровоцированное критическими состояниями |
| Тяжелое течение с опасными последствиями | |
| Хроническая | Организм подстраивается под заниженные показатели АД |
| Симптоматика выражена умеренно или слабо | |
| Ортостатическая | АД быстро падает после подъема из горизонтального положения, что сопровождается неприятными ощущениями |
| Постпрандиальная | Сильное понижение давления после еды, характерно для пожилых людей |
| Церебральная | Возникает после поражения мозговых оболочек |
Симптомы заниженного давления
 Постуральный тип заболевания может приводить к обморокам.
Постуральный тип заболевания может приводить к обморокам.
Клинические проявления заболевания определяются его формой. Гипотония физиологического характера не влияет на самочувствие человека и не нарушает его работоспособность. Постуральная гипотензия доставляет пациенту значительный дискомфорт и проявляется появлением «мушек» перед глазами, головокружением, тошнотой и рвотой, обморочными состояниями при смене положения тела. Хроническая систолическая и диастолическая артериальная гипотония имеет следующие признаки:
- часто возникающие распирающие или пульсирующие боли в теменной или височной зоне;
- вялость, сонливость, утомляемость;
- головокружения;
- холодные конечности;
- болевые ощущения в сердце;
- чувство нехватки воздуха;
- потливость стоп и ладоней;
- тошнота;
- ухудшенная память;
- чувствительность к переменам погоды;
- укачивание в транспорте;
- частый пульс;
- плохая переносимость духоты, холода;
- расстройства половой сферы.
Осложнения в течении недуга
 Если не лечить заболевание, это может привести к инсульту.
Если не лечить заболевание, это может привести к инсульту.
Если лечение долгое время отсутствует, артериальная гипотония приводит к серьезным последствиям. Постоянно пониженное давление и слабый сосудистый тонус провоцирует гипоксию органов и тканей, в том числе и головного мозга, что грозит инсультом, инфарктом. Длительная задержка продуктов метаболизма в крови является причиной частых приступов тошноты. Обмороки при ортостатической гипотензии могут закончиться травмами при падении. Среди опасных осложнений встречаются также шоковые состояния и кома. Артериальная гипотония у беременных провоцирует нехватку кислорода для плода.
Методы измерения артериального давления
Сегодня для измерения артериального давления применяют 2 метода:
- Метод Короткова.
- Осциллометрический метод.
Метод Короткова
Данная методика измерения АД введена в медицинскую практику в 1905 году хирургом Коротковым. Для этого был сконструирован простой прибор, который мы сегодня называем механическим тонометром (манжета с грушей, манометр и фонендоскоп). Данный метод самый распространенный ввиду своей простоты и невысокой стоимости самого аппарата.
Методика заключается в пережатии манжетой плечевой артерии и прослушивании тонов, которые возникают при постепенном выпускании воздуха из манжеты.
Несмотря на все свои плюсы, методика Короткова имеет и недостатки:
- метод достаточно субъективен и полностью зависит от слуха, зрения человека, который проводит замер;
- требует специального обучения;
- полностью зависит от правильности применения аппарата и его расположения.
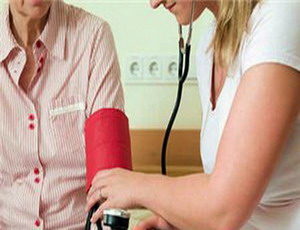
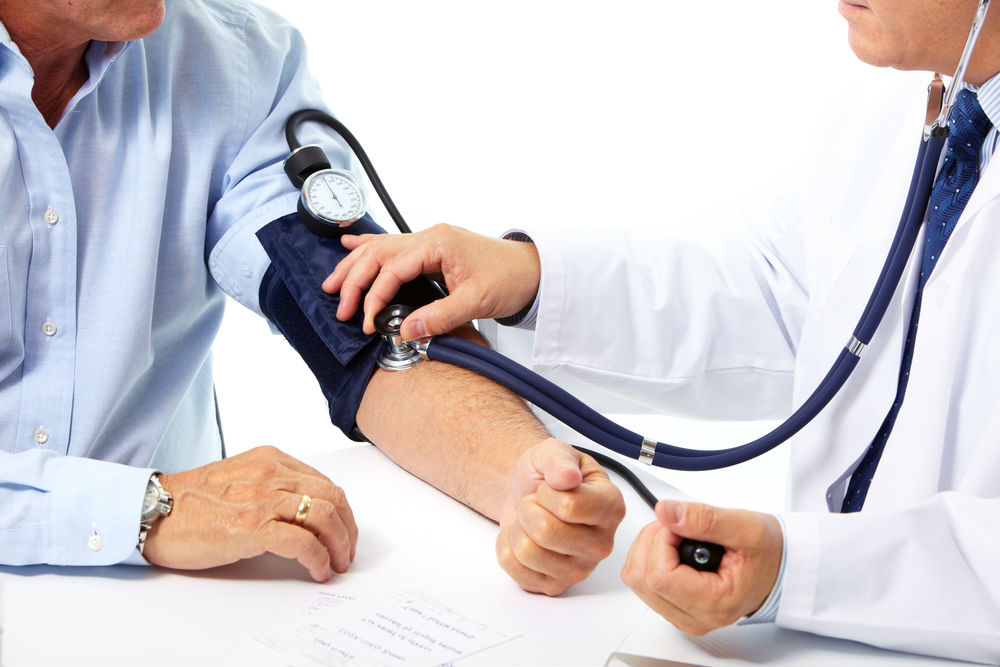 Измерение артериального давления методом Короткова
Измерение артериального давления методом Короткова
Осциллометрический метод
При этом способе измерения артериального давления применяются электронные приборы. Принцип их работы заключается в регистрации пульсовых колебаний, которые возникают в манжете при прохождении порции крови через сдавленный участок артериального сосуда.
Данный метод очень прост в использовании, не требует никакого специального обучения, никак не зависит от слуха и зрения человека, который проводит замер, а также может применяться самостоятельно, без посторонней помощи.
Среди недостатков можно отметить
- прибор работает от батареек, что может послужить ложным показанием при истекании срока действия аккумуляторов;
- при данном измерении рука должна быть полностью неподвижной, любое движение искажает результат;
- аппараты имеют достаточно высокую цену.
Электронный аппарат для осциллометрического измерения артериального давления
Симптомы гипертонии
Длительное время гипертоническая болезнь протекает без явных симптомов и, как правило, выявляется случайно при профилактических осмотрах или при обращении к врачу по другому поводу.
Среди симптомов, которые могут указывать на повышенное давление, следует выделить:
- головная боль пульсирующего либо распирающего характера, которая локализируется в висках и в затылке, может сопровождаться тошнотой;
- головокружение;
- “мушки” перед глазами;
- звон и шум в голове.
По мере прогрессирования гипертонии развиваются симптомы поражения органов-мишеней – ухудшается зрение, учащаются мочеиспускания, появляются боли в области сердца, симптомы гипоксии головного мозга.
Гипертонический криз
Это резкое повышение артериального давления более 50% от первоначальных цифр. Гипертонический криз относят к неотложным состояниям, что требует оказания экстренной медицинской помощи. В случае если быстро не снизить давление, то значительно увеличивается риск транзиторных нарушений мозгового кровообращения, инсультов, отека легких, инфаркта миокарда.
К симптомам гипертонического криза можно отнести внезапную сильную головную боль распирающего характера, нарушение зрения, головокружение, тошноту.
Регулярный прием медикаментов для контроля над давлением позволяет предотвратить развитие гипертонического криза.
КЛАССИФИКАЦИЯ
Выделяют следующие виды гипотоний.
• Физиологическая артериальная гипотензия.
• Патологическая артериальная гипотензия, разделяемая на:
• эссенциальную (первичную), стойкую и выраженную форму которой в нашей стране иногда называют гипотонической болезнью.
• симптоматическую артериальную гипотензию (вторичную), наблюдаемую при действии ряда ЛС, а также при различных патологических состояниях: инфекционных и опухолевых заболеваниях, кахексии, анемии (особенно при пернициозной), ХСН (поздние стадии), амилоидозе, эндокринопатиях (гипотиреоз, надпочечниковая недостаточность и др.), заболеваниях автономной нервной системы, синдроме хронической усталости.
По продолжительности артериальную гипотензию разделяют на следующие виды.
• Устойчивая артериальная гипотензия.
• Транзиторная артериальная гипотензия, которая в зависимости от провоцирующего фактора подразделяется на:
• ортостатическую или постуральную гипотензию;
• постпрандиальную гипотензию (после приёма пищи);
• гипотензию напряжения (при физической нагрузке) и гипотензию при психоэмоциональной нагрузке;
• избыточное снижение АД ночью, во сне;
• нейрогенные обмороки.
Первая помощь при обострении
 При обмороке необходимо поднять потерпевшему ноги.
При обмороке необходимо поднять потерпевшему ноги.
Гипотонический криз часто сопровождается сильным падением давления до обморока. В таком состоянии первая помощь может спасти человеку жизнь. Больного нужно уложить и приподнять ему ноги, расстегнуть верхнюю пуговицу, ослабить воротник или галстук, обеспечить приток свежего воздуха, слегка намочить лицо холодной водой. Привести человека в чувство можно, потерев мочки ушей, легко похлопав по щекам либо следует дать ему понюхать нашатырный спирт. Если гипотоник в полуобморочном состоянии, с ним необходимо разговаривать, просить его глубоко дышать.
Методы диагностики
При постановке диагноза врач обязательно выясняет причины, вызвавшие гипотензию. Для точной оценки уровня давления крови производится 3-кратное измерение АД с промежутками в 3-5 минут.
При необходимости назначается 24-часовое мониторирование АД. Для этого к плечу пациента крепится манжетка, соединенная с портативным монитором. В течение суток прибор автоматически измеряет и фиксирует значения АД.
Для подтверждения диагноза вторичной гипотензии назначается расширенное комплексное обследование:
- ЭКГ;
- Ортостатическая проба;
- Эхокардиография;
- Реоэнцефалография (исследование сосудистой системы мозга);
- Электроэнцефалография;
- Исследование глазного дна;
- Анализ крови на креатинин, холестерин, электролиты, липидный спектр.
При тяжелом течении гипотензии назначаются эхоэнцефалоскопия, краниография. Для уточнения диагноза врач дает пациенту направление на консультацию к специалистам — кардиологу, неврологу, эндокринологу, окулисту.
Виды сосудистых кризов, их симптомы и лечение
Сосудистые кризы – это острые преходящие нарушения всего кровообращения или местного кровотока, которые могут быть обусловлены гипертонией или гипотонией артерий и вен, наблюдаются при функциональной и органической патологии ЦНС, эндокринной системы, гипертонической болезни и других заболеваниях с нарушениями регуляции сосудистого тонуса, а также при поражении сосудистой стенки и ее рецепторного аппарата
Важное значение имеет изменение функции мембран и проницаемости кальциевых каналов
Все виды сосудистых кризов подразделяют на регионарные и системные:
- Регионарные кризы соответствуют локализованным нарушениям кровоснабжения органа или ткани. К наиболее часто встречающимся в клинической практике регионарным сосудистым кризам относятся приступы мигрени и других видов так называемой вазомоторной головной боли (в том числе при невралгиях), а также приступы ишемии пальцев при синдроме Рейно.
- Кроме того, сосудистые кризы часто наблюдаются при гипертонической болезни (чаще церебральные, т. е. сосудов головного мозга). Системные сосудистые кризы проявляются повышением или падением АД и признаками сердечной несостоятельности. Кризы, протекающие с острым падением АД, можно рассматривать как вариант сосудистого коллапса. Кризы с острым ростом АД называют гипертоническими; они также часто наблюдаются при гипертонической болезни.
Выбор методов лечения гипотонии определяется индивидуально и обусловлен особенностями течения у данного больного; то же относится и к средствам профилактики заболевания.
Симптомы гипотонии
Сразу нужно отметить, что в данной статье мы подробно расскажем о первичной гипотонии, которую еще называют гипотонической болезнью
Так как при вторичных вариантах она не является основным симптомом, потому важной роли для диагностики не играет
Жалобы пациентов очень разнообразны и могут включать общую слабость, головную боль, апатию, повышенную утомляемость, снижение работоспособности, ухудшение памяти – все это признаки хронической гипоксии головного мозга, которая развивается при гипоперфузии мозговой ткани. Часто гипотоники жалуются на одышку в покое и при физических нагрузках, ощущение нехватки воздуха, сонливость, раздражительность, эмоциональную лабильность, боли в области сердца, головокружение, особенно при изменении положения тела. У мужчин может развиться эректильная дисфункция, а у женщин снижение либидо и нарушения менструальной функции.
 Сонливость, усталость, снижение работоспособности, головная боль – основные признаки гипотонии
Сонливость, усталость, снижение работоспособности, головная боль – основные признаки гипотонии
Часто у пациентов с гипотонией присутствуют такие признаки, как ощущение тяжести в эпигастрии, горький привкус во рту, снижение аппетита, отрыжка, изжога, метеоризм, запоры.
Головная боль часто является самым тяжелым для пациента, а иногда и единственным симптомом гипотензии. Она появляется после сна (особенно днем), физического и умственного труда. Также боль могут провоцировать прием пищи, колебания атмосферного давления, длительное пребывание в вертикальном положении. Боль тупая, распирающая или пульсирующая, локализируется в области висков, лба и теменной кости, длится от нескольких часов до нескольких суток. В некоторых случаях приобретает вид мигрени.
При врачебном осмотре, как правило, патологических изменений, помимо пониженного артериального давления и симптомов вегетативной дисфункции, не находят. О нарушении регуляции тонуса сосудов при НЦД говорят:
- повышенная потливость ладонь и ступней;
- тремор век и вытянутых пальцев рук;
- бледность кожных покровов с их синеватым отливом;
- стойкий красный дермографизм;
- нарушение процесса терморегуляции (колебания температуры в диапазоне от 35,5С к 37,5С);
- резкие колебания пульса и давления на протяжении суток;
- все результаты лабораторных (анализы крови и мочи) и инструментальных исследований (ЭКГ, рентгенография, УЗИ) не выходят за пределы нормы.
Гипотоническая болезнь характеризируется волнообразным течением. Процесс обостряется в основном весной и летом, а также после перенесенных инфекционных заболеваний, стрессовых ситуаций.
Интересный факт
О типах нервной регуляции вегетативных функций (преобладание симпатической или парасимпатической части нервной системы) имел своеобразное представление еще Юлий Цезарь. В свое войско он отбирал только тех воинов, которые на стрессовую ситуацию реагировали покраснением лица (преобладание симпатической НС, которая готовит организм к самообороне или наступлению), а не побледнением (преобладание тонуса парасимпатической НС, как в случае с первичной гипотонией).
Исследуя механизмы развития вегетативной дисфункции (почему вдруг головной мозг начинает реагировать неадекватно на жизненные ситуации?), ученые пришли к выводу, что природа данного состояния имеет филоонтогенетический характер. Сегодня можно встретить некие виды животных, которые на опасность реагируют падением АД, брадикардией и обмороком (реакция “ложной смерти”). Такое поведение нередко спасает жизнь животному, ведь хищник может его попросту не заметить или не будет питаться падалью. Вот такая забавная теория развития первичной гипотонии у человека.
4. НЕЙРОЦИРКУЛЯТОРНАЯ ДИСТОНИЯ
Нейроциркуляторная дистония (нейроциркуляторная астения, вегето-сосудистая дистония) — хроническое заболевание, относящееся к группе структурно-функциональных заболеваний и проявляющееся многочисленными сердечно-сосудистыми, респираторными и вегетативными расстройствами, астенизацией, плохой переносимостью стрессовых ситуаций и физических нагрузок. Заболевание течёт волнообразно, с периодами рецидивов и ремиссий, однако имеет благоприятный прогноз, поскольку при нём не развиваются застойная сердечная недостаточность и опасные для жизни нарушения ритма сердца.
В достаточно большой части случаев нейроциркуляторная дистония является лишь синдромом:
• при диффузном токсическом зобе (нейроциркуляторная дистония — обязательный признак болезни);
• при заболеваниях ЖКТ (хроническом энтерите, хроническом панкреатите, язвенной болезни);
• при заболеваниях ЦНС (арахноэнцефалите, травмах черепа, поражениях диэнцефальной области и др.);
• при некоторых паразитарных заболеваниях (описторхозе);
• при невротических расстройствах (астенических, истерических, тревожно-фобических, ипохондрических), дистимии, циклотимии, маниакально-депрессивном психозе, некоторых вариантах шизофрении, тревожно-фобических синдромах.
РАСПРОСТРАНЁННОСТЬ
Данные о частоте нейроциркуляторной дистонии противоречивы. В медицинской практике заболевание диагностируют у трети лиц, обследованных по поводу сердечно-сосудистой жалоб. Чаще болеют женщины молодого и зрелого возраста.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Нейроциркуляторная дистония — полиэтиологическое заболевание. Среди этиологических факторов выделяют предрасполагающие и вызывающие, причём их разграничение достаточно сложно и может быть только условным. Наибольшее значение среди предрасполагающих факторов имеют наследственно-конституциональные особенности организма, а также особенности личности, периоды гормональной перестройки (дизовариальные расстройства, аборт, беременность, климактерический период). Вызывающие факторы — психогенные (хронические нервно-эмоциональные стрессы, неблагоприятные социально-экономические условия), физические и химические воздействия (переутомление, гиперинсоляция, ионизирующая радиация, хронические интоксикации), инфекции (хронический тонзиллит, хроническая инфекция верхних дыхательных путей, острые или рецидивирующие респираторные заболевания). Непосредственной причиной обострения болезни у одного и того же больного могут быть разнообразные факторы.
Что вызывает высокое артериальное давление
- Резистентность к инсулину и лептину. Когда повышается уровень инсулина и лептина, увеличивается и уровень артериального давления
- Кроме того, с гипертонией значительно связан повышенный уровень мочевой кислоты, поэтому любая программа решения проблемы повышенного артериального давления должна способствовать нормализации и уровня мочевой кислоты.
- Доказано, что неправильное питание в детстве повышает риск высокого артериального давления во взрослом возрасте
- Воздействие свинца.
- Загрязнение воздуха. Загрязнение воздуха влияет на артериальное давление, вызывая воспаление, а шумовое загрязнение оказывает свое воздействие на нервную и гормональную системы.
Когда и как лечить гипотонию
Лечение гипотонии – это задача не из простых, да и не всегда оно необходимо. Устранять пониженное давление нужно только в случае патологической гипотонии, когда ее симптомы нарушают привычный образ жизни. Терапия вторичной гипотонии сводится к устранению ее причины, а вот лечение первичной не всегда является успешным. В подавляющем большинстве случаев с ней пытаются справиться медикаментами, что в корне неверно. Во-первых, фармакологических препаратов, способных повышать давление, которые можно принимать на длительной основе, практически нет в современной медицине. Во-вторых, избавиться от пониженного давления можно при помощи одних немедикаментозных методов и смены образа жизни, с чего и следует начинать. Лечением первичной гипотонии занимается кардиолог, невролог, терапевт и семейный врач.
Видео о том, как справиться с гипотонией:
Немедикаментозные методы
Для начала необходимо оптимизировать свой ежедневный распорядок. При помощи простых гигиенических мероприятий можно избавиться от пониженного давления:
- составьте для себя четкий дневной распорядок с рациональным чередованием работы и отдыха;
- необходимо высыпаться (ночной сон 7-8 часов);
- обязательно включить в распорядок утреннюю тонизирующую гимнастику и водные процедуры;
- гулять на свежем воздухе до 2 часов в день (велосипед, пешие прогулки, другое активное времяпрепровождение);
- полноценное и разнообразное питание (4-5 раз в день), при этом рацион следует обогатить такими продуктами, которые способны повышать давление – животный белок, поваренная соль, крепкий чай и кофе, какао, острые и пряные блюда, но все это в разумных пределах;
- принимать дополнительно витамины и микроэлементы (А, С, калий, магний);
- отказаться от вредных привычек;
- посещать психотерапевта с целью приобрести стрессоустойчивость, коррекция эмоционального состояния;
- не зацикливаться на своем состоянии, лучше применяйте эту энергию в других целях, например, заведите какое-то хобби.
У гипотоников каждое утро должно начинаться с тонизирующей утренней гимнастики
Медикаментозная терапия
Как уже прозвучало, нет эффективных и безопасных медикаментов для повышения давления. С этой целью применяют в основном растительные и биологические нейростимуляторы – пантокрин, экстракт элеутерококка, настой китайского лимонника, женьшеня, эхинацеи, экстракт радиолы, настой аралии, заманихи. Их рекомендуют употреблять вместе с настоем корня валерианы. Самая распространенная схема лечения – 30 капель элеутерококка за полчаса до еды 3 раза в день вместе с 200 мг витамина С.
Положительный эффект можно наблюдать и при применении сапарала, кофеина (по 50-100 мг 2-3 в день), етимизола по 100 мг 3 раза в день на протяжении 1 месяца.
Добиться повышения давления можно при применении кордиамина, препаратов группы стрихнина, адреномиметиков – мезатон, ефедрин, минерало- и глюкокортикоидов, но такое лечение сопряжено с повышенным риском развития различных побочных эффектов (назначать его должен только врач, оценивая соотношение польза/риск).
Принимать экстракт элеутерококка нужно по 30 капель 3 раза в день перед едой, желательно в первой половине дня, потому что у некоторых препарат может вызывать бессонницу
Физиотерапия
Рекомендованы физиотерапевтические процедуры, которые имеют общетонизирующее действие и тренируют сосуды:
- электрофорез с раствором кальция хлорида, кофеина, мезатона;
- гальванический воротник по Щербаку;
- диадинамотерапия области шейных симпатических узлов;
- контрастный душ и другие водные процедуры;
- общее ультрафиолетовое облучение;
- массаж и рефлексотерапия;
- дарсонвализация волосистой части головы.
Как правило, гипотоническая болезнь – это удел молодых людей, с возрастом она проходит самостоятельно. Потому гипотоники должны регулярно посещать врача и контролировать свое давление, ведь искусственное его повышения на протяжении длительного времени может в будущем привести к развитию гипертонии, что уже является опасным, как для здоровья, так и для жизни.
Характерные симптомы
 Симптоматика гипотонии может отличаться в зависимости от общего состояния организма человека. В редких случаях понижение артериального давления сопровождается болевыми ощущениями в области сердца, онемением конечностей или отчетливым нарушением сердцебиения.
Симптоматика гипотонии может отличаться в зависимости от общего состояния организма человека. В редких случаях понижение артериального давления сопровождается болевыми ощущениями в области сердца, онемением конечностей или отчетливым нарушением сердцебиения.
Такие проявления указывают на серьезные проблемы со здоровьем. При их возникновении следует как можно быстрее посетить терапевта и кардиолога с целью обследования.
Самыми распространенными симптомами гипотонии являются:
- потемнение в глазах (эффект может возникать постепенно или внезапно);
- ощущение «ватности» конечностей при их резком разгибании (например, в период утреннего пробуждения);
- головокружение (вплоть до потери сознания);
- боль в висках и в области затылка;
- сонливость;
- появление метеозависимости;
- тяжесть в голове;
- раздражительность;
- тошнота и рвота;
- повышенная потливость;
- отдышка;
- бессонница;
- повышенная утомляемость;
- ухудшение памяти;
- чувство нехватки воздуха;
- снижение работоспособности организма;
- общее вялое состояние.
Вторичная симптоматическая артериальная гипотензия
Вторичная (симптоматическая) артериальная гипотензия является признаком какого-либо основного патол, процесса, определяющего и конкретные причины снижения АД в каждом случае. Чаще всего вторичная Г. а. осложняет течение врожденных и приобретенных пороков сердца и магистральных сосудов (особенно митрального и аортального пороков сердца и гипоплазии аорты), миокардитов различной этиологии, слипчивого перикардита, хрон. специфических и неспецифических заболеваний органов дыхания, патол, процессов пищеварительного тракта (язвенной болезни желудка и двенадцатиперстной кишки, хрон, гепатита, холецистита и т. п.), злокачественных новообразований, заболеваний системы крови (в первую очередь лейкозов, гемоглобинурий, пернициозной анемии), авитаминоза и алиментарной дистрофии. Снижение АД нередко наблюдают при психических заболеваниях (как соматическое отражение аффективных расстройств и эндогенной депрессии) и при эндокринной патологии (сахарном и несахарном мочеизнурении, микседеме, гипофизарной недостаточности), особенно при аддисоновой болезни. Описана стойкая посткоммоционная Г. а., обусловленная скорее всего патол, изменениями гипоталамической области с нередким повышением внутричерепного давления. Важную роль в развитии вторичной Г. а. играют профессиональные факторы (работа под землей, в атмосфере повышенной влажности и высокой температуры; длительное воздействие небольших доз ионизирующей радиации, сверхвысокочастотного электромагнитного поля, производственною шума и вибрации малой частоты). Причиной симптоматической Г. а. оказывается нередко профессиональная аллергия (в частности, у фармацевтов, врачей и процедурных сестер при постоянном контакте с сенсибилизирующим агентом) и хрон, интоксикация (продуктами перегонки нефти, окисью углерода, сероводородом, различными соединениями свинца, ртути, фтора и т. д.). Особое значение имеет интоксикация в связи с загрязнением окружающей среды.
Лечение гипотензии, препараты
Лечебная терапия артериальной гипотензии начинается с устранения провокационных ситуаций – инсомнии, перегрузок и стрессов, предотвращения кишечных инфекций и обезвоживания. Разрабатывается «стратегия» полноценного и витаминизированного питания.
Контроль физических нагрузок стимулирует мышцы к выбрасыванию дополнительного количества крови в сосудистые русла, стимулируя интенсивную работу сердца и надпочечников, нормализует кровоток в регуляторном центре, отвечающем за показатели АД.
Медикаментозное лечение гипотензии включает:
1) Растительные адаптогены, оказывающие мягкую стимуляцию ЦНС, устраняющие различного рода переутомления и обладающие тонизирующим свойством – настойки женьшеня или эндемика, элеутерококка, лимонника или экстракта пантокрина.
2) Ноотропные препараты, устраняющие агрессивное воздействие на ЦНС и повышающие ее устойчивость к негативным факторам – «Пирацетам», «Пантогам», «Ноофен», «Глицин» «Ноотропил».
3) Препараты холиноблокаторов, устраняющие выраженный симптомокомплекс ваготонии – «Белласпон» «Баллатаминал» «Беллоид».
4) Повышению нижнего давления и верхнего, способствуют медикаментозные средства на кофеиновой основе, такие как «Экседри», «Пенталгин», «Саридон», «Цитрамон», «Алгон», «Адолорин» и многие другие.
5) Медикаментозные средства из группы церебропротекторов, способствующие улучшению мозговой генодинамики и нейрометаболическим процессам – типа «Гингко-билоба», «Винпоцетина», «Актовегина» или «Циннаризина».
6) Препараты транквилизаторов, снимающих состояния депрессивности и страха – «Триоксазин» или «Грандаксин».
7) Янтарную и лимонную кислоту, препарат «Убихинон», улучшающие клеточное энергообеспечение и витаминные комплексы, для нормализации метаболических процессов, влияющих на процессы сосудистого гомеостаза.
8) В список эффективных фармакологических средств входят – «Медодрин» и «Гудрон», повышающие тонус сосудистых стенок и устраняющие застойные процессы в венозных сосудах. По сути являются стимулятором ЦНС.
9) Для купирования болевого синдрома назначаются нестероидные медикаменты — «Парацетамол» и «Ибупрофен».
Медикаментозная терапия направлена на адаптацию человеческого организма к «соседству» с гипотензией, устранение патологических изменений и предотвращения пожизненного применения, возрастающих доз лекарственной терапии.
К методам немедикаментозного лечения гипотензии относятся:
- индивидуальный подбор ЛФК;
- аэнотерапию и электросон;
- лекарственный электрофорез на шейно-воротниковую область;
- иглорефлексотерапию и методы ароматерапевтического массажа;
- мягкое закаливание и водолечение;
- аутогенные тренировки и медитации.
При гипотензивных состояниях заниматься само диагнозом и самолечением неразумно, так как снижение АД, не всегда обусловлено угнетенным состоянием и хронической слабостью, это может быть показателем развития «сосудистых катастроф», с которыми без полноценной диагностики и квалифицированного лечения, не обойтись.
Вероятный прогноз