НЕЙРОБЛАСТЫ
Содержание:
- Диагностика
- Проявления нейробластомы
- О методах лечения
- Симптомы и признаки заболевания
- Нейробластома у детей
- Осложнения нейробластомы
- Коротко о патологии
- Лечение нейробластомы
- Как лечат нейробластому
- Нейробластома симптомы
- Методы лечения нейробластомы
- Формы и стадии заболевания
- Забрюшинная нейробластома
- Причины нейробластомы
Диагностика
Диагностика нейробластомы заключается в гистологическом исследовании самой опухоли или её метастазов. Кроме того, она определяется по выявлению вовлечения в процесс костного мозга с повышенным содержанием катехоламинов или их производных: ванилилминдальной, гомованилиновой кислот и дофамина в крови (или в моче). Уровни ванилилминдальной и гомованилиновой кислот повышены у 85 % больных, уровень дофамина — у 90 % больных нейробластомой. Контроль содержания этих веществ позволяет следить за развитием опухоли.
Другие способы определения степени развития болезни.
- Место первичной опухоли — УЗИ, КТ, МРТ.
- Грудная клетка — рентгенография, КТ.
- Брюшная полость — УЗИ, КТ.
- Остеосцинтиграфия с Те 99 и последующая ренгенография выявленных очагов гиперфиксации изотопа.
- Сцинтиграфия с 131 J метайодбензилгуанидином (MJBG)*.
- Аспирационная биопсия костного мозга (из 4-8 мест).
- Трепанбиопсия костного мозга с гистологическим и иммуногистохимическим исследованиями.
- Биопсия очагов, подозрительных на метастазы опухоли.
Проявления нейробластомы
На начальных стадиях патология не имеет специфических признаков. По мере прорастания в окружающие ткани, сдавления расположенных рядом анатомических структур, образования метастазов формируется характерная клиника заболевания. Проявления патологии зависят от локализации, наличия метастазов и степени нарушения обменных процессов.
Есть следующие классические локализации и признаки нейробластомы :
Синдром Горнера вследствие воздействия опухоли на симпатический ствол в области головы и шеи. При этом нарушается симпатическая иннервация глаза, что проявляется сужением зрачка (миоз), опущением верхнего века (птоз), западением глазного яблока (энофтальм), сухостью кожи лица на одноименной стороне (ангидроз). При пальпации области шеи врач может обнаружить опухолевые узелки, уплотнения. Если опухолевый рост локализуется за глазным яблоком, может наблюдаться экзофтальм.
- Локализация процесса на уровне грудного отдела в области заднего средостения проявляется нарушением дыхания, глотания, появлением нарушений в работе сердца. Малыши часто кашляют, срыгивают, в запущенных случаях иногда наблюдается деформация грудной клетки.
- Объемное бугристое образование плотной консистенции при пальпации живота. Оно плотно спаяно с окружающими тканями. Так чаще всего проявляет себя нейробластома забрюшинного пространства. Ее особенностью является быстрое врастание в спинномозговой канал.
Могут возникнуть признаки сдавления нервных корешков спинного мозга, что объясняется локализацией опухоли вблизи позвоночника (боли в спине, нарушения двигательной или чувствительной функций). При этом злокачественный процесс часто распространяется на спинной мозг, что может привести к развитию параличей, нарушению функции тазовых органов.
Еще одно неврологическое проявление заболевания — мозжечковая атаксия. При этом отмечается неустойчивость походки, ходьба с широкой площадью опоры, понижение мышечного тонуса. Эти явления характерны для поражения мозжечка.
Неспецифические проявления
Дети старшего возраста могут предъявлять жалобы на недомогание, отсутствие аппетита, боли в костях неопределенного характера и локализации, быструю утомляемость, озноб и мышечные боли, обусловленные повышением температуры.

Родители замечают похудение малыша, его подверженность частым простудным заболеваниям. Характерна склонность к носовым кровотечениям, кровоизлияниям и другим проявлениям геморрагического синдрома, что объясняется поражением костного мозга. Патология сопровождается повышенной выработкой катехоламинов. Поэтому родители отмечают бледность, потливость, периодический жидкий стул и повышение артериального давления.
Педиатр при осмотре обнаруживает региональное или диффузное увеличение лимфатических узлов. Возможны отеки половых органов и нижних конечностей. Также при метастазировании на коже обнаруживаются плотные узлы синюшно-багрового или голубоватого цвета, увеличивается печень.
О методах лечения
Тактика воздействия на онкологический процесс и схемы лечения определяются стадией развития опухоли. Лечение нейробластомы любого гистологического варианта должно быть комплексным:
- Хирургические методы. Наиболее эффективно полное удаление образования, но на момент постановки диагноза у каждого второго пациента обнаруживаются периферические метастазы.
- Лучевая терапия. Применяется до и после полной или частичной резекции опухолевой массы, а также если удаление уже невозможно. Существуют возрастные ограничения, так как возможны отдаленные нежелательные последствия. Дозы облучения и количество сеансов зависят от размеров и локализации образования, наличия метастазов.
- Химиотерапия. Чаще назначается комбинация нескольких препаратов, подбор которых определяется возрастом и состоянием пациента. Этот метод применяется до операции с целью уменьшения роста опухоли и после нее, чтобы снизить риск рецидива с образованием метастазов.
Аутотрансплантация костного мозга. Этот вид лечения используется при наличии метастазов опухоли в костный мозг. Применяется пересадка участка костного мозга пациента, где не обнаружена ни одна опухолевая клетка.Показанием является быстрое прорастание окружающих тканей или рецидив процесса после операции. По медицинской статистике выживаемость значительно выше, чем при стандартных методиках.
Исход заболевания
Прогноз нейробластомы чаще неблагоприятный, так как она отличается резистентностью ко многим самым современным методам лечения. К тому же процесс часто дает метастазы в разные органы.
Исход зависит от следующих факторов:
- Возраст пациента. Нейробластома у детей успешно лечится в возрасте до одного года и при раннем выявлении процесса.
- Гистологическая характеристика нейробластомы.
- Стадия и степень прорастания окружающих тканей. В запущенных случаях мало шансов на успех терапии.
- Локализация процесса. Даже медленно прогрессирующая патология, локализованная в забрюшинном пространстве, очень плохо поддается любому виду лечения.
- Наличие метастазов и их локализация. К быстрому летальному исходу чаще всего приводит 4 стадия нейробластомы, особенно при костных метастазах.
К группе с благоприятным прогнозом относятся пациенты, живущие более двух лет после постановки диагноза и предпринятого лечения.
Нейробластома является серьезной проблемой в детской онкологии. Эта болезнь очень коварна, начинается незаметно, быстро дает метастазы и может привести к летальному исходу. Поэтому так важна ранняя постановка диагноза заболевания. Для этого в настоящее время используются самые совершенные методы диагностики. Своевременное обращение, полноценное обследование и адекватная терапия помогут сохранить жизнь ребенку.
Оцените эту статью:
- 4
Всего голосов: 88
Симптомы и признаки заболевания
Клиническая картина нейробластомы зависит от ее локализации. Часто заболевание имеет скрытое течение, а симптомы возникают только на последней стадии нейробластомы. К общим признакам онкологии можно отнести:
- потерю веса;
- потливость;
- выпадение волос;
- бледность кожных покровов;
- длительный субфебрилитет;
- слабость, хроническую усталость;
- потерю аппетита.
Специфические симптомы
| Локализация опухоли | Характерные симптомы |
|---|---|
| Грудная клетка | Деформация грудины, кашель, затруднение глотания и дыхания, частые срыгивания у грудничков. |
| Шея, глазное яблоко | Синяки под глазами, экзофтальм или западание глазного яблока, одностороннее сужение зрачка. |
| Спинномозговой канал | Онемение или паралич конечностей, слабость. |
| Забрюшинное пространство | Живот увеличен, прощупываются плотные неподвижные узлы. |
| Таз | Нарушение мочеиспускания, поносы. |
Нейробластома у детей
Нейробластома у детей – наиболее распространенный вид злокачественных опухолей, который может поражать самых маленьких пациентов. В зоне риска находятся дети до пяти лет, но чаще всего активно развиваться болезнь начинает примерно в два – три года.
Основные виды и причины нейробластомы
Эта онкология поражает нервную систему малышей. Развивается нейробластома из эмбриональных нервных клеток. Хоть изучению этой разновидности рака специалисты уделяют немало времени, назвать достоверные причины, способствующие его появлению, пока что сложно.
Развивается опухоль, вероятнее всего, из-за того, что эмбриональные нейробласты своевременно не созрели в клетки нервной системы, а продолжили расти и делиться. Скопления нейробластов и представляют собой опухоль, которая, помимо всего прочего, может давать метастазы в разные органы.
Существует несколько основных видов рака нейробластомы:
- Меллулобластомы обыкновенно размещаются в мозжечке и очень быстро метастазируют.
- Симпатобластома всему организму предпочитает нервную систему и надпочечники. Образуются такие новообразования еще на этапе формирования нервной системы.
- Ретинобластомам свойственно образовываться на сетчатке глаз.
- Нейрофибросаркома поражает симпатическую нервную систему.
В большинстве случаев нейробластома у детей возникает абсолютно спонтанно. Случаи, когда опухоль оказывается наследственной, также встречаются, но они достаточно редки. И все же провести дополнительное обследование малышу, чьим родным приходилось сталкиваться с нейробластомой, врачи рекомендуют настоятельно.
Симптомы нейробластомы у детей
Основные признаки онкологии отличаются в зависимости от того, где и с какой интенсивностью новообразование развивается. Если, например, нейробластома образовалась в голове или шее, у малыша становятся заметными пальпируемые опухолевые узлы. А в случае когда новообразование зарождается в брюшине, живот малыша резко увеличивается в размере.
Существуют и другие признаки нейробластомы:
- частые простуды;
- резкое похудение;
- боли в области живота или груди;
- головные боли;
- уменьшение количества лейкоцитов и тромбоцитов в крови;
- тахикардия;
- частые продолжительные инфекционные заболевания;
- повышение температуры;
- вялый паралич конечностей;
- кашель непонятного происхождения;
- лихорадка;
- анемия;
- болезненные ощущения в костях;
- синюшность кожи;
- упадок сил;
- ухудшение аппетита;
- недержание кала и мочи;
- деформация грудины;
- трудности при глотании;
- выпячивание глазных яблок;
- боли в костях (если в них проникают метастазы).
Лечение и предупреждение рецидива нейробластомы
Выбор подходящей методики лечения зависит от того, на какой стадии болезнь была выявлена. Если удалось обнаружить новообразование, прежде чем оно успело дать метастазы, избавиться от опухоли можно при помощи традиционного хирургического вмешательства. В более сложных случаях обычно требуется применение методов лучевой и химиотерапии. С большими опухолями помогают бороться такие препарата, как Циклофосфамид, Винкристин и другие.
Прогнозы при начале лечения нейробластомы первой или второй стадии положительны. Зачастую малышей удается освободить от болезни полностью. Лечение же более запущенных форм онкологии может иметь самые непредсказуемые последствия.
После выздоровления чада родители должны всячески обезопасить его, добавив в рацион свежие овощи, фрукты и витаминные комплексы. Кроме того, малышу нужно регулярно гулять на свежем воздухе и высыпаться.
View the discussion thread.
Осложнения нейробластомы
• Распространение рака (метастазы). Нейробластома способна метастазировать в другие части тела, включая лимфатические узлы, костный мозг, печень, кости и кожу. • Сжатие спинного мозга. Опухоль может разрастаться и сжимать спинной мозг больного, что проявляется болью и параличом. • Паранеопластический синдром (ПНС). Нейробластомы выделяет особые химические вещества, которые раздражают здоровые ткани и вызывают ряд характерных симптомов. При ПНС возможен синдром опсоклонуса-миоклонуса, который проявляется подергиваниями конечностей и хаотичными движениями глаз. Также может возникать диарея.
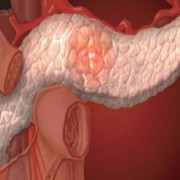
Коротко о патологии
По международной гистологической классификации опухоль входит в раздел нейроэпителиальных опухолей. Это новообразование состоит из эмбриональных незрелых клеток. В норме к моменту рождения процесс их созревания заканчивается, формируется симпатическая нервная система. При этой патологии дифференциации клеток не происходит, развивается рак. Поэтому в международной классификации болезней (МКБ) оно обозначено как C47 (Злокачественное образование периферических нервов и вегетативной нервной системы).
Медицинская статистика:
- У взрослых нейробластома не встречается, так как выявляется уже в раннем детском возрасте, редко диагноз может быть выставлен у подростков.
- У каждого второго ребенкадиагноз процесса выставляется до достижения двухлетнего возраста.
- Нейробластому диагностируют у каждого седьмого малыша с онкологической патологией.
- Из экстракраниальных раковых поражений нервной системы на нейробластому приходится более 16% случаев.
Заболевание имеет следующие особенности: опухолевый массив может достичь значительных размеров и даже дать метастазы, но часто самопроизвольно начинает регрессировать. Поэтому и при запущенном процессе возможно излечение, особенно на фоне проводимой терапии.
Чаще всего обнаруживается в забрюшинном пространстве и в области надпочечников. Нервный симпатический ствол может быть также поражен на уровне заднего средостения, реже в области поясницы, таза или шеи. Иногда первичный очаг болезни установить не удается, диагноз выставляется благодаря выявленным метастазам.
Этиология
У подавляющего большинства заболевших детей причины установить сложно. Онкологи считают, что в плане возникновения рака у детей важны любые патогенные процессы, действующие в процессе вынашивания плода. К ним относятся следующие факторы:
- острые и хронические заболевания;
- профессиональные вредности у матери;
- нервные и физические перегрузки;
- плохая экологическая ситуация;
- внутриутробные инфекции.
Примерно в 15-20% выявляется наследственная склонность к развитию онкологической патологии
Также важно наличие генетических мутаций и врожденной слабости иммунной системы. Часто наблюдается на фоне врожденных аномалий
Патогенез болезни
Нарушается этап созревания нейробластов, который должен был завершиться до рождения малыша. Они продолжают расти и делиться, формируя основу опухолевого процесса. Иногда до достижения трехмесячного возраста детский организм самостоятельно справляется с этими отклонениями, запустив процесс созревания и дифференцирования клеток. Тогда опухолевый рост останавливается, проявлений болезни нет, наблюдается обратное развитие образования.
Если этого не происходит, бластома достигает больших размеров, проявляет себя разными симптомами, начинает давать метастазы.
Могут встречаться следующие гистологические разновидности опухоли:
- Классическая форма — опухоль состоит из недифференцированных злокачественных клеток, не имеет капсулы, активно прорастает в окружающие ткани и быстро дает метастазы.
- Ганглионеврома — доброкачественный вариант, состоит из дифференцированных (зрелых) ганглиозных клеток, имеет очаги кальцификатов, капсулу и четкие границы.
- Ганглионейробластома — переходная разновидность, так как одновременно содержит недифференцированные нейробласты и зрелые ганглиозные клетки.
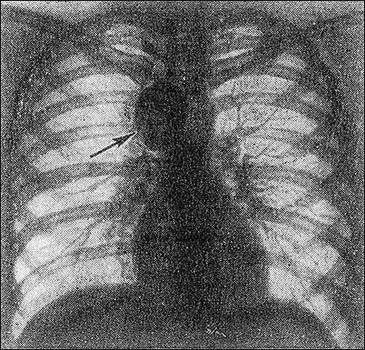
Лечение нейробластомы
При лечении нейробластомы применяются все три метода противоопухолевого лечения: химиотерапия, лучевая терапия и хирургический метод. В лечении больных с локализованными 1 и 2А стадиями чаще всего бывает достаточным радикальное удаление опухоли. Наличие микроскопической резидуальной опухоли, по данным многих авторов, практически никогда не ведет к возникновению рецидива или к метастазированию, что отличает нейробластому от большинства других солидных опухолей
Крайне важно производить биопсию регионарных лимфатических узлов с обеих сторон от опухоли для точного установления стадии заболевания
У больных с 2В стадией необходимо дополнительно к удалению опухоли использовать химиотерапию и облучение очага и вовлеченных лимфатических узлов. Больные с 3 стадией заболевания уже в дебюте имеют нерезектабельную опухоль, поэтому необходима предоперационная химиотерапия, которая приводит к значительному уменьшению размеров опухоли, иногда даже до возможности ее радикального удаления. В случае неполного удаления лучевая терапия на ложе удаленной опухоли может помочь справиться с резидуальной опухолью. Современные программы химиотерапии и совершенствование хирургической техники (микрохирургия) дают возможность излечивать до 60% больных с 3 стадией нейробластомы.
Больные с 4 стадией заболевания, которые составляют большинство больных, имеют худший прогноз, 5-летняя выживаемость даже при использовании современных программ химиотерапии составляет не более 20%. Прогностическую роль для больных с 4 стадией нейробластомы имеет локализация метастазов: дети, имеющие метастазы только в отдаленные лимфатические узлы имеют гораздо лучший прогноз, чем больные с костными метастазами. В лечении этой группы больных с крайне неблагоприятным прогнозом даже использование мегадозной химиотерапии (мелфалан, вепезид) и тотального облучения тела с аутологичной трансплантацией костного мозга не принесло ожидаемых результатов.
В настоящее время проводятся исследования по применению нового класса химиотерапевтических препаратов (ингибиторов топоизомеразы 1, таких как топотекан и иринотекан) и иммунотерапии у больных с резистентными формами нейробластомы и при прогрессировании заболевания.В современных стандартных режимах химиотерапии используются препараты платины (цисплатин, карбоплатин), эпиподофилотоксины (VP-16, VM-26), дакарбазин, адрибластин, циклофосфан, ифосфамид, винкалкалоиды (винкристин, виндезин). По данным разных авторов выживаемость больных с нейробластомой в целом составляет около 50% (49-55%), по стадиям: 1 стадия — 100%, 2 стадия — 94%, 3 стадия 60% (67-57%), 4 стадия — 10-20%. 4S стадия — 75%.
Как лечат нейробластому
Что делать в случае обнаружения нейробластомы расскажет детский онколог или нейрохирург. Противоопухолевая терапия включает несколько методов:
- Хирургическое лечение проводится на I и II стадии заболевания. Операция заключается в полном удалении опухоли после курса химиотерапии.
- Трансплантация костного мозга эффективна на поздней стадии заболевания. Клетки костного мозга берутся от родственного донора или подбираются по донорской базе.
- Химиотерапия. Внутривенно или в виде таблеток применяют препараты Циклофосфамид, Доксорубицин, Тенипозид, Винкристин, Цисплатин, Вепезид, Мелфалан, Карбоплатин, Ифосфамид. Для профилактики или лечения инфекционных осложнений назначают антибиотики и противогрибковые препараты.
- Лучевая терапия. В связи с прогрессированием химиотерапии, лучевой метод используется редко. Также он является небезопасным для маленьких детей. Лучевой метод показан при неэффективности приема лекарств. Доза излучения рассчитывается соответственно возрасту ребенка. Для грудников она составляет 10 — 12 Гр в течение 14 дней. Дети в возрасте 1-2 года получают 15 Гр, а дети старше 3-х лет – 30 — 40 Гр в течение 14 дней.
Специальной диеты при нейробластоме нет, но можно несколько откорректировать рацион ребенка. Доказано, что некоторые продукты питания, а вернее, содержащиеся в них вещества, повышают защитные функции организма и замедляют рост опухоли. К таким веществам относятся бетаин, железо, цинк и витамины группы А, В, С, Е. Ими богаты цитрусовые, морковь, лук, тыква, молодая зелень, свекла.
Послеоперационная реабилитация планируется индивидуально и зависит от состояния ребенка, наличия других патологий и исхода операции.
Доктор обращает внимание
Дети, перенесшие лечение нейробластомы, должны регулярно посещать онколога. У многих пациентов после терапии прогноз благоприятный. Младенцев с локализованным процессом можно вылечить полностью. В этом возрасте опухоль может исчезнуть самостоятельно, без лечения, или при минимальной медикаментозной терапии. Старшие дети с распространенной опухолью имеют низкую вероятность полного выздоровления, так как новообразование может возникнуть повторно.
Прогноз лечения I-II стадий заболевания довольно благоприятный, чего нельзя сказать о III — IV стадиях. Следует также отметить, что 80% больных поступают в специализированную клинику именно на III или IV стадии нейробластомы, что значительно снижает эффективность лечения.
Профилактических рекомендаций по предотвращению заболевания на сегодняшний день не существует, так как причины его возникновения неизвестны. Если у вас в роду были случаи нейробластомы, проконсультируйтесь с генетиком для оценки вероятности появления опухоли у ребенка.
Посмотрите видео к статье
Что еще почитать
Нейробластома симптомы
Первичная симптоматика нейробластомы не характеризуется своей спецификой проявления, а имитирует разные другие заболевания педиатрии. Это можно объяснить возможным поражением сразу нескольких тканей и органов, а также нарушениями метаболического характера, которые вызваны развитием опухолевого процесса.
В первую очередь клинические симптомы нейробластомы зависят от локализации опухолевого новообразования, имеющихся метастазов и количества вазоактивных продуктов, которые продуцируются тканью опухоли.
Нейробластома, которая растёт и инфильтрирует, располагаясь в области грудной клетки, брюшины, шеи и таза, может прорастать, сдавливать близлежащие структуры и вызывать характерный комплекс симптомов.
Если нейробластома располагается в области шеи и головы, то при пальпации удаётся обнаружить опухолевые узлы и синдром Горнера. Проникая в грудную клетку, отмечаются признаки нарушенного дыхания, сдавливания вен и дисфагии. С локализацией в брюшинном пространстве, пальпируют имеющиеся опухолевые очаги. При поражении органов таза, выявляются нарушения актов мочеиспускания и дефекации.
Нейрообластома, прорастающая в межвертебральные отверстия и сдавливающая спинной мозг, вызывает характерные симптомы, такие как вялотекущий паралич обеих конечностей, затруднённое мочеиспускание при напряжённом мочевом пузыре.
Нейробластома также проявляется основными клиническими симптомами в виде опухоли в области брюшного пространства, отёка, снижения веса, анемии и болей в костях в результате метастазов, а также лихорадочного состояния.
В основном пациенты с нейробластомой в 35% случаев предъявляют жалобы на боль и лихорадочные скачки температуры тела в 30%, а на потерю веса – в 20%.
При распространении аномалии в заднее средостение у больных отмечается кашель постоянного характера, расстройства дыхания, дисфагия, а в дальнейшем выявляются изменения грудной клетки. Во время поражений нейробластомой костного мозга развивается геморрагический синдром и анемия, при проникновении в ретробульбарное пространство, диагностируют синдром очков и экзофтальм.
Для забрюшинной нейробластомы характерно врастание опухоли в спинномозговой канал, которая напоминает бугристую и каменную консистенцию с невозможным её смещением. Когда патологическое новообразование распространяется из полости грудного отдела в забрюшинное, то оно принимает вид гантели. Если нейробластома даёт метастазы в кожу, то появляются синюшно-багряные узлы, которые отличаются плотным содержимым.
Клиническая картина, обусловленная метастазами, отличается своим многообразием. Например, первым признаком распространения нейробластомы у новорожденных является стремительное увеличение в размерах печени, которое может сопровождаться кожными образованиями в виде голубоватого оттенка и изменениями в костном мозге. У старших пациентов детского возраста появляются болевые приступы в костях и увеличиваются лимфоузлы. Также заболевание может протекать с характерными признаками лейкемии. У таких больных развиваются кожные и слизистые кровоизлияния, и анемия.
Нарушения метаболического характера, которые провоцируются опухолевым ростом, приводят к развитию симптомов корпоративного свойства. Это проявляется в виде приступов потливости, водянистого стула, гипертензии и бледности кожи.
Методы лечения нейробластомы
План лечения нейробластомы в значительной мере зависит от возраста ребенка, стадии рака, наличия метастазов, расположения первичной опухоли, результатов гистологии, наличия генетических аномалий и др. На основании всей этой информации американские специалисты классифицируют рак по степени риска (высокая, средняя, низкая). Назначаемое лечение будет зависеть от степени риска.
1. Хирургическое лечение нейробластомы.
Хирургическое удаление – это основной способ лечения нейробластомы. При нейробластоме низкой степени риска может быть достаточно одного лишь хирургического лечения. Возможность полного удаления опухоли зависит от ее размера и расположения. Опухоль может быть небольшой, но ее расположение, скажем, возле спинного мозга, делает операцию очень рискованной. При нейробластоме средней и высокой степени риска хирург попытается удалить большую часть опухоли. После этого назначается химиотерапия или облучение, чтобы убить остатки опухоли.
2. Химиотерапия при нейробластоме.
При химиотерапии используются специальные препараты, которые убивают раковые клетки. Для лечения нейробластомы назначают карбоплатин, цисплатин, этопозид, адриамицин, циклофосфамид. Химиотерапевтические препараты губительно действуют на клетки, которые быстро размножаются – раковые клетки. Но вместе с ними страдают волосяные луковицы и клетки желудочно-кишечного тракта, что и приводит к распространенным побочным эффектам – потере волос, тошноте, диарее и др.
Детям с нейробластомой низкой степени риска, которая не может быть удалена, американские врачи рекомендуют назначать химиотерапию. Иногда химиотерапия может быть применена перед операцией (неоадъювантная), чтобы уменьшить размеры опухоли и облегчить операцию. В других случаях химиотерапия остается единственным вариантом лечения.
При нейробластоме средней степени риска часто рекомендуют хирургическое лечение в сочетании с курсом химиотерапии. При высокой степени риска пациенты обычно получают большие дозы химиопрепаратов, чтобы убить любые раковые клетки, способные дать метастазы.
3. Лучевая терапия при нейробластоме.
При лучевой терапии используются лучи высокой энергии, которые дестабилизируют и разрушают раковые клетки. Лучи могут повреждать любые клетки, на которые они попадают, поэтому во время процедуры ребенку будут защищать окружающие ткани. Но полностью избежать последствий облучения невозможно. Побочные эффекты радиации могут быть достаточно серьезными, включая риск возникновения рака в будущем.
Пациентам с нейробластомой низкой и средней степени риска могут назначать облучение, если хирургическая операция и химиотерапия не помогли. При высокой степени риска облучение может использоваться после химиотерапии и операции, чтобы уменьшить вероятность рецидива рака.
4. Терапия стволовыми клетками.
Западные специалисты рекомендуют детям с высокой степенью риска пересадку стволовых клеток (аутогенная трансплантация стволовых клеток). Костный мозг каждого человека производит стволовые клетки, которые созревают и развиваются в полноценные клетки крови – эритроциты, лейкоциты и тромбоциты.
Ребенок подвергается процедуре, во время которой кровь фильтруют, чтобы собрать стволовые клетки. После этого высокими дозами химиотерапии убивают оставшиеся раковые клетки в теле ребенка. Стволовые клетки вводят в кровь, откуда они мигрируют внутрь костей и начинают производить новые, здоровые кровяные тельца.
5. Новейшие методы лечения нейробластомы.
Новейшие методы включают использование моноклональных антител и вакцин, которые запускают иммунную реакцию организма, направленную против опухоли. Современные таргетные препараты способны избирательно действовать на раковые клетки, распознавая их уникальные протеины.
Иммунотерапия с использованием ch14.18, моноклональных антител против ассоциированного с раком дисиалоганглиозида GD2 – это один из новейших методов борьбы с нейробластомой. Недавние исследования показали, что иммунотерапия с использованием ch14.18, GM-CSF и интерлейкина-2 имеет существенные преимущества по сравнению со стандартной терапией.
Формы и стадии заболевания
В зависимости от локализации опухоли и преобладающего вида клеток различают четыре формы заболевания:
- Мелуллобластома локализуется в мозжечке и является неоперабельной. Характеризуется нарушением координации движений. К смерти ребенка приводит быстрое развитие метастазов.
- Нейрофибросаркома находится в брюшной полости и метастазирует в лимфоузлы и кости.
- Ретинобластома поражает сетчатку глаза и приводит к слепоте. Возможны метастазы в головной мозг.
- Симпатобластома поражает надпочечники или полость грудной клетки. Патология формируется внутриутробно. Опухоль надпочечника может ущемлять спинной мозг, что проявляется в виде паралича конечностей.
Различают четыре стадии прогрессирования нейробластомы у детей:
I стадия: Опухоль локализуется в месте первичного возникновения. Метастазов нет. Лимфатические узлы не поражены.
II стадия: Опухоль покидает пределы первичного очага и прорастает в ближайшие ткани. Лимфатические узлы не поражаются.
III стадия: Опухоль распространяется вдоль позвоночника, по обе стороны и дает метастазы в лимфоузлы.
IV стадия: Опухоль поражает отдаленные ткани, костный мозг, лимфоузлы, кости и другие органы.
Забрюшинная нейробластома
В области забрюшинного пространства локализуются многие соматические органы, системы и сосуды. К ним относятся почки с надпочечниками, а также мочеточники; поджелудочная железа, часть двенадцатиперстной и ободочной кишки, часть брюшной аорты и полой вены, грудной проток, стволы, лимфоузлы и сосуды. Поэтому при поражении злокачественной опухолью этих органов, забрюшинная нейробластома считается высокозлокачественной патологией, которая характерна в основном для маленьких детей. Эта форма заболевания в 50% встречается среди детей двухлетнего возраста и объясняется своим происхождением из клеток зародыша.
В некоторых случаях забрюшинную нейробластому диагностируют ещё на УЗИ плода. Преимущественно, опухоль начинает развиваться в надпочечнике. Однако первичная аномалия может локализоваться в любой части, параллельно позвоночнику, а затем метастазировать в близлежащие или отдалённые зоны.
Забрюшинная нейробластома способна к быстрому прогрессированию, метастазированию и постепенному исчезновению. Последнее явление наблюдается только в самом раннем возрасте. Иногда клетки забрюшинной нейробластомы самопроизвольно дозревают, и злокачественное новообразование перерастает в ганглионеврому.
Клиническая картина забрюшинной нейробластомы, в первую очередь, характеризуется значительно увеличенным животом, из-за которого появляются боли и определённый дискомфорт в этой области. Во время пальпации у больных обнаруживают плотной консистенции опухоль, которая практически не смещается.
На момент распространения забрюшинной нейробластомы появляется кашель, дыхание затруднённого характера, нарушаются процессы глотания, и деформируется грудная клетка. При поражении спинномозгового канала больные жалуются на онемение со стороны ног, общую слабость, частичные формы параличей, дисфункцию мочевого пузыря и кишечника. Затем повышается температура, увеличивается АД, учащается сердцебиение, снижается аппетит и вес, появляется беспокойство. При сдавливании сосудов лимфатической и кровеносной систем проявляются у больных и характерные отёки.
После того как забрюшинная нейробластома даёт метастазы в лимфоузлы, костный мозг и кости, появляются боли и хромота. А при поражениях костного мозга больные становятся бледными, слабыми, у них наблюдается частая кровоточивость и сниженный иммунитет. При проникновении опухоли в печень, происходит её увеличение; при поражении кожи – красноватые и синие пятна.
Прогнозирование забрюшинной нейробластомы, как правило, зависит от локализации опухоли, стадии, возраста пациента, генетической структуры раковых клеток и места первичного развития опухоли.
При первой и второй стадиях нейробластомы большинство пациентов имеют благоприятный прогноз. Но, в основном, это злокачественное новообразование диагностируют слишком поздно, уже на третьей или четвёртой стадиях болезни. А это отрицательно сказывается и на лечении, и на прогнозе. Около 60% имеют шансы на выздоровление с третьей стадией, а вот четвёртая даёт только 20% на пятилетнюю выживаемость после лечения. Среди новорожденных детей при четвёртой стадии S – 75%.
Причины нейробластомы
Как и в других случаях рака, нейробластома возникает в результате генетической мутации, которая дает начало новым, злокачественным клеткам. Это может происходить под действием различных канцерогенных факторов – облучения, химических веществ и т.д. Возникшие раковые клетки способны бесконтрольно делиться, образуя злокачественную опухоль. Злокачественная опухоль, в отличие от доброкачественной, может проникать в другие органы и ткани – это называется метастазированием.
Нейробластома берет начало в нейробластах – незрелых нервных клетках, которые образуются у плода как нормальная часть процесса его развития. В дальнейшем нейробласты превращаются в нервные волокна и клетки, которые формируют надпочечники. Большая часть нейробластов созревает уже к моменту рождения ребенка, но некоторые исследования показывают, что у новорожденных имеется небольшое количество незрелых нейробластов. В дальнейшем нейробласты созреют или исчезнут. Но некоторые из них могут образовать опухоль – нейробластому.
Не до конца понятно, что вызывает генетическую мутацию, приводящую к нейробластоме. Исследователи полагают, что эта мутация возникает уже во время внутриутробного развития или вскоре после рождения, потому что подавляющее большинство больных – это дети первых лет жизни.