Сахарный диабет второго типа — причины и симптомы, диагностика и лечение сахарного диабета
Содержание:
- ГИ продуктов в диетотерапии
- Клинические проявления
- Клиническая картина
- Классификация
- Диета, которая по-настоящему позволяет лечить диабет 2 типа
- О правилах общего типа
- Дополнительные меры
- Лечебная физкультура
- Дифференциальная диагностика
- Лечение диабета 2 типа народными средствами
- Сахарный диабет 1 типа
- Сахарный диабет 2 типа
- Как неправильно понимают диабет
- Эпидемиология
ГИ продуктов в диетотерапии

Гликемический индекс — это такой показатель, который отображает влияние определенного продукта после его употребление на повышение уровня сахара в крови. Продукты с низким ГИ содержат в себе сложно расщепляемые углеводы, которые не только необходимы больному, но еще и на долгое время дарят ему ощущение сытости.
Диабетикам нужно выбирать из тех категорий продуктов, у которых низкий ГИ. Еда со средним показателем может быть в рационе лишь изредка, не более двух раз в неделю. Высокий ГИ продуктов способен за довольно короткий промежуток времени поднять уровень глюкозы до 4 ммоль/л.
Гликемический показатель продуктов делится на три категории
Но помимо этого значения нужно обращать внимание и на калорийность еды. Так, некоторая пища имеет значение в ноль единиц, но при этом содержит плохой холестерин и высокую калорийность
Яркий тому примет сало, которое не содержит углеводов и имеет 0 ЕД, но при этом категорически противопоказано диабетикам. Деление ГИ:
- 0 – 50 ЕД – низкий;
- 50 – 69 ЕД – средний;
- свыше 70 ЕД – высокий.
Существует специальная таблица продуктов с индексами, дабы больному было проще составить себе меню. Некоторые продукты после термической обработки могут значительно повышать индекс – это свекла и морковь. В сыром виде они разрешены, а вот в вареном под запретом.
Лечебная диета позволяет готовить блюда из таких овощей:
- репчатый лук;
- все разновидности капусты – белокочанная и краснокочанная, брюссельская, цветная, брокколи;
- чеснок;
- баклажан;
- помидор;
- стручковая и спаржевая фасоль;
- чечевица;
- горошек;
- патиссон;
- огурец.
 Многие люди привыкли, что на их столе должен присутствовать картофель. Но вот при «сладком» заболевании от него лучше отказаться из-за высокого ГИ. В очень редких случаях, когда все же решено употребить клубни, их следует предварительно замочить в воде на ночь. Таким образом, можно избавиться от крахмала и несколько снизить индекс.
Многие люди привыкли, что на их столе должен присутствовать картофель. Но вот при «сладком» заболевании от него лучше отказаться из-за высокого ГИ. В очень редких случаях, когда все же решено употребить клубни, их следует предварительно замочить в воде на ночь. Таким образом, можно избавиться от крахмала и несколько снизить индекс.
Овощи для диабетика – это источник витаминов, микроэлементов и клетчатки. Из них готовят не только свежие салаты, но и гарниры, а так же сложные блюда. Разнообразить вкусовые качества разрешается зеленью – шпинатом, листьями салата, орегано, базиликом, укропом и петрушкой.
Фрукты – не менее важный составляющий продукт в диетотерапии. Суточная разрешенная норма не должна превышать 150 – 200 грамм. Из фруктов даже с низким индексом нельзя готовить соки. При такой обработке они лишаются клетчатки и глюкоза резко поступает в кровь.
При диете разрешены следующие фрукты и ягоды:
- вишня;
- абрикос;
- груша;
- нектарин;
- хурма;
- черная и красная смородина;
- все разновидности цитрусовых – апельсин, лимон, грейпфрут, мандарин, помело и лайм;
- крыжовник;
- черешня;
- персик.
Много ценных веществ есть и в сухофруктах, разрешается не более 50 грамм в сутки. Сухофрукты хорошо добавлять в каши, тем самым создавая полноценное пищевое блюдо. Сухофрукты с низким ГИ – курага, чернослив и инжир.
Мясо, субпродукты, рыба и морепродукты тоже ежедневная составляющая меню. При этом, в недельном рационе рыба должна присутствовать не менее трех раз. Выбираются нежирные сорта мяса и рыбы. С них удаляется шкура и остатки жира, в которых нет витаминов, а лишь плохой холестерин.
Эндокринологами рекомендованы следующие продукты:
- курятина;
- крольчатина;
- индюшка;
- говядина;
- перепела;
- куриная печень;
- говяжья печень;
- говяжий язык;
- говяжьи легкие.
Ограничений в выборе морепродуктов нет. Из рыбы можно остановить свой выбор на минтае, хеке, щуке или окуне.
Крупы являются источником энергии, поэтому надолго дарят чувство сытости. Некоторые из них имею высокий ГИ, в частности белый рис. Его альтернативой станет бурый (коричневый) рис, ГИ которого 50 ЕД. Варится он несколько дольше – примерно 45 минут.
Наиболее ценной крупой считается перловка, ее ГИ равен всего 22 ЕД. Так же разрешаются и другие виды круп:
- ячневая крупа;
- гречка;
- овсянка;
- пшеничная каша.
Кстати, чем гуще каша тем ниже ее индекс.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Задай вопрос
Ограничений в молочных и кисломолочных продуктах мало. Все они базируются на жирности продуктов. Поэтому рационально будет отказаться от сметаны, маргарина и сливочного масла.
Клинические проявления
При СД 2 значимые клинические проявления, как правило, отсутствуют и диагноз выставляется при случайном определении уровня гликемии. Заболевание обычно манифестирует в возрасте старше 40 лет и часто сочетается с ожирением, гиперлипидемией и другими составляющими метаболического синдрома. Пациенты не придают значение жалобам на снижение работоспособности, если для этого отсутствуют другие причины. Такие симптомы, как жажда и полиурия редко достигают значимой выраженности. Иногда пациенты отмечают зуд кожи и в области промежности. В среднем от начала заболевания до выставления диагноза проходит от года до нескольких лет. Ввиду этого довольна типична ситуация, когда вместе с диагнозом СД 2 выставляется и ряд поздних осложнений диабета.
Клиническая картина
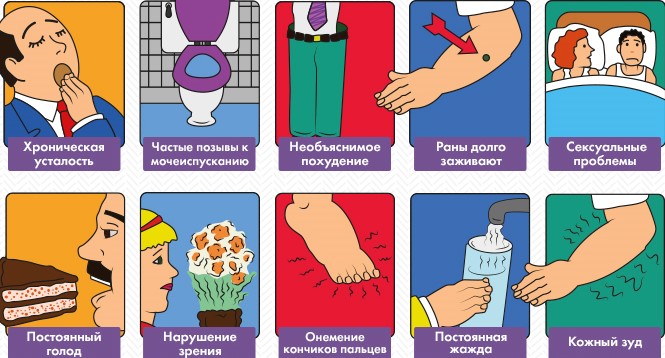 Чтобы судить о степени тяжести сахарного диабета, необходимо проанализировать его симптоматику, которая и определяет течение заболевания. Зачастую выраженных симптомов у пациента не наблюдается, и болезнь диагностируется случайно при стандартном измерении уровня сахара в крови. В большинстве случаев патология активизируется после 40–45 лет, при этом характерным признаком выступает метаболический синдром — ожирение и подобные ему состояния. Между появлением первых симптомов и постановкой диагноза часто проходит не один год из-за размытости клинической картины, но общими и распространенными можно считать следующие признаки:
Чтобы судить о степени тяжести сахарного диабета, необходимо проанализировать его симптоматику, которая и определяет течение заболевания. Зачастую выраженных симптомов у пациента не наблюдается, и болезнь диагностируется случайно при стандартном измерении уровня сахара в крови. В большинстве случаев патология активизируется после 40–45 лет, при этом характерным признаком выступает метаболический синдром — ожирение и подобные ему состояния. Между появлением первых симптомов и постановкой диагноза часто проходит не один год из-за размытости клинической картины, но общими и распространенными можно считать следующие признаки:
- снижение работоспособности;
- жажда и полиурия;
- кожный либо влагалищный зуд.
Ввиду подобной ситуации большинство пациентов обращаются за помощью тогда, когда возникают проявления поздней стадии диабета: язвенные поражения ступней, резкое ухудшение зрения, поражение сосудов ног, инфаркты и инсульты.
Диагностика диабета второго типа основывается на определении гипергликемии у людей, обладающих характерными клиническими проявлениями, которые сопровождают течение болезни: ожирение, зрелый возраст, вероятная наследственность, выраженное похудение, кетоз. Из-за того, что патология долгое время протекает почти бессимптомно, современная тактика диагностики диктует проведение регулярных скрининг-тестов: обследований уязвимых групп пациентов с целью исключения или подтверждения диагноза. Основополагающим тестом остается измерение уровня сахара на голодный желудок, которое рекомендовано всем людям старше 45 лет и тем молодым пациентам, которые подпадают по одну из категорий:
- избыточный вес;
- малоподвижный образ жизни;
- принадлежность к этносам с повышенным риском;
- пациентки, родившие ребенка массой более чем четыре килограмма;
- артериальная гипертензия;
- поликистоз яичников;
- наличие диабета у родственников;
- повышенный уровень ЛПВП (ликопротеинов высокой плотности);
- сердечно-сосудистые болезни.
На сегодняшний день, когда ставят диагноз, обращают внимание и на новое явление: рост заболеваемости среди детей и подростков, начиная с 10 лет. Группы риска в этом случае те же, что и среди взрослых пациентов, а скрининговое обследование необходимо проводить каждые два года
Классификация
I. По степени тяжести:
- лёгкая форма (характеризуется возможностью компенсации заболевания только диетой или диетой в сочетании с приёмом одной таблетки сахароснижающего препарата. Вероятность развития ангиопатий невелика).
- средней степени тяжести (компенсация метаболических расстройств на фоне приёма 2-3 таблеток сахароснижающих препаратов. Возможно сочетание с функциональной стадией сосудистых осложнений).
- тяжёлое течение (компенсация достигается комбинированным приёмом таблетированных сахароснижающих препаратов и инсулина, либо только инсулинотерапией. На этой стадии отмечаются тяжёлые проявления сосудистых осложнений — органическая стадия развития ретинопатии, нефропатии, ангиопатии нижних конечностей; может диагносцироваться энцефалопатия, тяжёлые проявления нейропатии).
II. По степени компенсации углеводного обмена:
- фаза компенсации
- фаза субкомпенсации
- фаза декомпенсации
III. По наличию осложнений:
- Диабетическая — и макроангиопатия
- Диабетическая полинейропатия
- , ретинопатия
- Диабетическая нефропатия
- Диабетическая энцефалопатия
Диета, которая по-настоящему позволяет лечить диабет 2 типа
Итак, сахарный диабет 2 типа является полностью предотвратимым и даже излечимым заболевание, которое возникает вследствие неисправной сигнализации лептина и инсулинорезистентности. Таким образом, диабет нужно лечить, возвращая чувствительность к инсулину и лептину. Правильная диета наряду с физическими упражнения позволяет восстановить надлежащее производство лептина и секрецию инсулина. Ни один из существующих препаратов не способен добиться этого, поэтому лечить диабет 2 типа нужно, изменяя образ жизни.
Мета-анализ 13 рандомизированных контролируемых исследований с участием более чем 33 000 людей показал, что лечить диабет 2 типа при помощи препаратов не только неэффективно, но даже и опасно. Если лечить диабет 2 типа при помощи сахароснижающих препаратов, то это даже может увеличить риск смерти от сердечно-сосудистых заболеваний.
Лечить диабет нужно при помощи правильной диеты. К сожалению, обычные рекомендации по питанию для больных сахарным диабетом сводятся к употреблению сложных углеводов и продуктов с низким содержанием насыщенных жиров. На самом деле при диабете 2 типа «работает» совсем другая диета.
Богаты сложными углеводами такие продукты, как бобы, картофель, кукуруза, рис и зерновые продукты. Чтобы предотвратить резистентность к инсулину, вы должны избегать всех этих продуктов (кроме бобовых). Все больные диабетом 2 типа люди должны перестать употреблять сахар и зерновые продукты; вместо этого нужно в пищу включать белки, зеленые овощи и здоровые источники жира. Особенно важно исключить из диеты фруктозу, которая является самым опасным видом сахара. Только ежедневное употребление сладких напитков может повысить риск диабета на 25%! Также важно не употреблять обработанных пищевых продуктов
Общее употребление фруктозы должно составлять менее 25 г в сутки. Тем не менее, для большинства людей целесообразно ограничить употребление фруктозы до 15 г или меньше, поскольку в любом случае вы будете получать «скрытые» источники фруктозы из почти любой обработанной пищи
Только ежедневное употребление сладких напитков может повысить риск диабета на 25%! Также важно не употреблять обработанных пищевых продуктов. Общее употребление фруктозы должно составлять менее 25 г в сутки. Тем не менее, для большинства людей целесообразно ограничить употребление фруктозы до 15 г или меньше, поскольку в любом случае вы будете получать «скрытые» источники фруктозы из почти любой обработанной пищи
Диабет – это не болезнь повышения уровня сахара в крови, а нарушение сигнализации инсулина и лептина. Повышенный уровень инсулина – это не только симптом диабета, но и сердечно-сосудистых заболеваний, заболеваний периферических сосудов, инсульта, высокого давления крови, рака и ожирения. Большинство применяемых при сахарном диабете 2 типа препаратов либо повышают уровень инсулина, либо понижают уровень сахара в крови (не учитывают основную причину); многие препараты могут вызвать серьезные побочные эффекты. Воздействие солнца является многообещающим в лечении и профилактике сахарного диабета. В исследованиях показана существенная связь между высоким уровнем витамина Д и пониженным риском развития сахарного диабета 2 типа, сердечно-сосудистых заболеваний и метаболического синдрома.
По некоторым оценкам, за последние 50 лет количество случаев диабета выросло в 7 раз. Каждый четвертый американец страдает либо от диабета, либо от преддиабета (нарушение гликемии натощак). Сахарный диабет 2 типа – это заболевание, которое можно легко предотвратить. Диабет 2 типа можно на 100% вылечить, если внести простые и недорогие изменения образа жизни. Самым главным правилом является устранение сахара (особенно фруктозы) и зерновых продуктов из диеты больного.
О правилах общего типа
Человек, пораженный такой болезнью, должен строго придерживаться определенных правил:
- питаться нужно только здоровыми продуктами;
- организм должен на регулярной основе подвергаться физическим нагрузкам;
- вовремя и в соответствующем количестве принимать определенные медикаментозные препараты, но в этом отношении нужно руководствоваться четкими указаниями врача;
- кровяной поток должен регулярно проверяться на уровень сахара.
В итоге надо отметить, что «сладкая» болезнь — это не приговор, человек может и должен упорно противостоять ей, при современном уровне медицины это возможно
Важно не допускать никаких вариантов самолечения, это может привести к самым негативным последствиям
Дополнительные меры
 При наличии диабета 2 типа лечение должно включать в себя посильные физические нагрузки. Это служит отличной компенсацией высокого уровня сахара.
При наличии диабета 2 типа лечение должно включать в себя посильные физические нагрузки. Это служит отличной компенсацией высокого уровня сахара.
То есть при занятиях спортом в организме ускоряются все метаболические процессы, и глюкоза быстрее усваивается.
Уделять данному занятию следует минимум полчаса в день. Если не получается заниматься ежедневно, то хотя бы нужно прогуливаться на свежем воздухе пешим шагом в течение сорока минут.
Можно выбрать такие виды физических нагрузок диабетикам второго типа:
- йога;
- скандинавская ходьба;
- спортивная ходьба;
- бег трусцой;
- велоспорт;
- плавание.
Если человек желает заниматься дома, то на интернет просторах существует множество видео курсов, посвященных именно для диабетиков.
Если тренировки проходят вне дома и после них возникает чувство голода, то разрешается сделать дополнительный прием пищи – перекус. Идеальным вариантом будет 50 грамм орехов, которые содержат в себе питательный белок, имеют низкий ГИ и прекрасно борются с аппетитом. Только не следует превышать допустимую суточную норму, ведь такой продукт высококалориен.
Из всего выше описанного следует сделать вывод, что проявление сахарного диабета можно свести к минимуму пользуясь лишь двумя правилами: соблюдать принципы диетотерапии при сахарном диабете и регулярно заниматься спортом.
В видео в этой статье врач расскажет о важности диетотерапии при СД 2 типа. Предыдущая
Основы питанияМеню при повышенном сахаре: что можно кушать для снижения глюкозы в крови неделю и каждый день
Следующая
Основы питанияЗавтрак при диабете 1 и 2 типа: каким должен быть, вкусные и полезные рецепты
Предыдущая
Основы питанияМеню при повышенном сахаре: что можно кушать для снижения глюкозы в крови неделю и каждый день
Следующая
Основы питанияЗавтрак при диабете 1 и 2 типа: каким должен быть, вкусные и полезные рецепты
Было 130 кг теперь 65! За неделю выходило по 17 кг жира без диет и тренировок! Пил дешевые горькие.. Жирный живот не от еды! Он сгорит за 3 дня, натощак пей крепкий советский.. Легкое похудение доступно каждому! Жир сжигает обычная.. Возрастной жир не от еды! Он уйдет за 3 дня, натощак пей обычный советский…
Лечебная физкультура
На фоне сахарного диабета второго типа могут быть успешно применены различные физические нагрузки, которые помогают лучше справляться с недугом, это также своеобразное лечение, которое идет в комплексе. Это могут быть:
- плаванье;
- прогулки пешком;
- езда на велосипеде.
 Лечебные упражнения дают положительный результат, снижая уровень сахара в крови, однако, этот эффект кратковременный. Продолжительность и сам характер нагрузки должны быть подобраны строго индивидуально для каждого диабетика.
Лечебные упражнения дают положительный результат, снижая уровень сахара в крови, однако, этот эффект кратковременный. Продолжительность и сам характер нагрузки должны быть подобраны строго индивидуально для каждого диабетика.
Физкультура настраивает на хороший эмоциональный лад и дает возможность лучше справляться со стрессовыми ситуациями. Она также повышает уровень эндорфинов – тех гормонов, которые отвечают за удовольствие, а также способствуют увеличению концентрации тестостерона (главного мужского гормона).
Зарядка и другая физическая активность способна снизить сахар в тех случаях, когда его исходный уровень находится на отметке 14 ммоль/л. Если этот показатель выше, то нагрузка строго противопоказана. В противном случае может наступить повышение секреции глюкозы и усиление кетогенеза (ее переработки). Кроме этого, физкультура не может быть показана при сахаре меньше 5 ммоль/л. Более подробно о физических нагрузках можно узнать из нашей статьи — спорт при сахарном диабете.
Дифференциальная диагностика
Наибольшее практическое значение имеет дифференциальная диагностика между СД 2 и СД 1. В большинстве случаев достаточно тщательного анализа клинической картины. В случаях, когда верификация типа СД вызывает затруднения, проводятся дополнительные лабораторные тесты
Учитывая тот факт, что в последнее время диагностируется все большее количество пациентов с поздним аутоиммунным диабетом взрослых (LADA), дифференциальная диагностика приобретает очень важное значение. В этом случае необходимо провести прицельную лабораторную диагностику с определением уровня С-пептида и уровней специфических аутоантител («Лабораторная диагностика сахарного диабета» скачать)
От правильности выставленного диагноза зависит адекватность назначенной долгосрочной терапии.
Лечение диабета 2 типа народными средствами
Народная медицина практикует лечение диабета натуральными экологически чистыми средствами. Она поможет сохранять уровень сахара в крови в пределах нормы.

Народные средства, рекомендуемые при диабете 2 типа:
- Корень сельдерея средней величины (можно заменить корнем петрушки) и половинку лимона измельчить в блендере, нагреть на водяной бане в течение 10 минут. Прием – 1 столовая ложка за полчаса до еды.
- Гречневую крупу или гречневую сечку измельчить в муку, залить нежирным кефиром 1:4, где 1 часть – мука, 4 – кефир. Дать смеси настояться от 7 до 10 часов. Принимать 0,5 стакана напитка утром за полчаса до еды и вечером за полчаса до сна.
- Взять хорошо просушенной осиновой коры – 2 стакана, добавить кипятка столько, чтобы кора была им слегка покрыта, кипятить около 20 минут. Закутать кастрюлю с отваром одеялом, толстым полотенцем и поставить настаиваться на 12-14 часов в теплое место. После – настой процедить и принимать два раза в день по 2 столовых ложки.
- Траву зверобоя залить кипятком 1:2. Настаивать 3 часа. Употреблять до еды по трети стакана 3 раза в день.
- Порошок корицы, добавленный по вкусу в чай, кофе или в простую горячую воду, не только придаст приятный вкус и аромат, но и поможет нормализовать давление, улучшит кровообращение, способствует похудению. Корица прекрасно сочетается с фруктами, медом. Применять корицу нужно начинать с одного грамма в день, постепенно увеличивая прием до 5 граммов.
- Небольшой кусок свежего корня имбиря промыть, очистить и залить на один час очень холодной водой (можно талой). Вымоченный корень натереть на терке с мелкой ячеей, засыпать в термос и залить кипятком. Настой добавлять по вкусу в чай. Пить 2-3 раза в день до приема пищи.
- Вскипятить 300 мл, добавить 15 листков лавра, прокипятить в течение 5 минут. После настаивать 5 часов в теплом месте. Пить 3 дня, распределяя раствор на равные порции. После того как весь настой выпит, сделать паузу на 2 недели и повторить курс;
- Взять сухого измельченного в порошок клубня топинамбура 4 столовых ложки, залить 1 литром воды, кипятить 1 час на тихом огне. Принимать отвар по 1/3 стакана в день.
- В течение 3 месяцев каждое утро на голодный желудок разжевывать (глотать не нужно) по 10 листков свежего карри.
- 2 столовых ложки сухих семян хильбы, более известной как пажитник, залить стаканом кипятка. Дать настояться ночь. Утром процедить и выпить на голодный желудок.
- Взять по половине чайной ложки сока алоэ, измельченных листьев лавра, порошка куркумы. Смешать, дать настояться 1 час. Принимать 2 раза в день утром и вечером за полчаса до еды.
- 2 столовых ложки травы расторопши пятнистой залить стаканом кипятка. Дать настояться около часа, процедить. Прием настоя по половине стакана 2 раза в день.
Сахарный диабет 1 типа
Причина этого типа заболевания — аутоиммунная агрессия. Бета-клетки поджелудочной железы разрушаются антителами, созданными защитными силами организма. Почему возникает такая агрессия точно не известно. Роль наследственности не слишком велика (до 4–8%).
На момент, когда цифры гликемии начинают превышать норму, большинство бета-клеток уже уничтожены. На сегодня нет лекарств или технологий, способных восстановить их популяцию. Даже пересадка поджелудочной железы или ее островков не дает существенных результатов.
Так как, вернуть бета-клетки невозможно, единственный путь лечения сахарного диабета 1 типа — замещение утерянной гормональной функции.
Инсулин впервые начали использовать в 1921 году. До этого времени каких-либо эффективных методов терапии не существовало.
В целом большинство людей с настороженностью относится к инсулинотерапии. Этот инъекционный препарат вызывает много негативных эмоций. Но как-то иначе нормализовать состояние больных сахарным диабетом 1 типа невозможно.
В первые недели после диагностики заболевания у пациентов с 1 типом происходит временное восстановление собственной гормональной функции. Этот период называют «медовым месяцем». Потребность в инъекциях инсулина может сокращаться до минимума.
Даже в «медовый месяц» ни в коем случае нельзя отказываться от лечения уколами. Инсулинотерапия поможет продлить этот благоприятный период и предотвратит развитие кетоацидоза.
Современная инсулинотерапия становится заметно эффективнее с каждым годом. Новые препараты имеют удобный профиль действия. Их можно вводить с помощью удобных устройств (шприц-ручки, помпы).
Лечение уже не сопровождается обычными еще несколько лет назад осложнениями (аллергии, липогипертрофии и т. д.).
Дозы инсулина необходимо корректировать самостоятельно и ежедневно. В норме поджелудочная железа вырабатывает разное количество гормона в зависимости от поступившей пищи, физической нагрузки, сопутствующих состояний. С помощью инъекций пациент должен попытаться имитировать такую секрецию.
Чем больше углеводов планируется употребить в пищу, тем больше должна быть доза инсулина перед едой. Чем больше будет активного движения и физической нагрузки, тем меньше доза лекарства.
Кроме того, при высоком уровне сахара крови пациент должен принимать решение о необходимости и проводить дополнительные инъекции.
Такой режим инсулинотерапии обязательно сопровождается многократным измерением сахара крови глюкометром. Это удобная методика для домашней диагностики состояния углеводного обмена. К сожалению, для большинства больных ее проведение сильно ограничено стоимостью расходных материалов.
Однако ежедневный самоконтроль и самостоятельная коррекция доз инсулина дают пациенту массу преимуществ. Они могут заниматься разными видами спорта, активно отдыхать, иметь детей, учиться и работать, не опасаясь диабетической комы и других осложнений.
Для того чтобы взять на себя такую активную роль в лечении заболевания, больные проходят обучение в специальных образовательных центрах на базе поликлиник и стационаров.
Перспектива лечения сахарного диабета — это совершенствование устройств для введения инсулина и контроля гликемии.
Все больше пациентов начинают пользоваться помпами, то есть устройствами для постоянного подкожного введения инсулина. Такой аппарат поставляет лекарство каждые несколько минут в маленькой дозе. Это очень похоже на естественную секрецию гормона поджелудочной железой. Помпу программируют с учетом суточной потребности, чувствительности к препарату и другим коэффициентам.
Этот прибор не заменяет поджелудочную железу и не уменьшает время и расходы. Но он делает более доступным достижение контроля над лабильными формами заболевания. Если достичь хороших результатов на инъекциях шприц-ручками или шприцами не удается, то есть смысл попробовать помповую терапию.
Сахарный диабет 2 типа
 Заболевание этого типа связано с низкой чувствительностью всех тканей к инсулину. Поджелудочная железа вырабатывает гормон, но на периферии его не воспринимают. Это состояние наследуется в 50–70% случаев. Появлению симптомов способствует ожирение, возраст после 40 лет, гиподинамия.
Заболевание этого типа связано с низкой чувствительностью всех тканей к инсулину. Поджелудочная железа вырабатывает гормон, но на периферии его не воспринимают. Это состояние наследуется в 50–70% случаев. Появлению симптомов способствует ожирение, возраст после 40 лет, гиподинамия.
Сахарный диабет 2 типа — это тяжелое нарушение обмена веществ. Но большинство пациентов первое время относятся к болезни не слишком серьезно. В первую очередь это относится к тем пациентам, которым рекомендована терапия диетой или таблетками.
Мнимая легкость сахарного диабета 2 типа связана с хорошим самочувствием больных. Даже очень высокий уровень гликемии (более 13 мМ/л) может субъективно не приносить никакого дискомфорта. Часть пациентов ощущает небольшую жажду или сухость кожи, но эти жалобы практически не беспокоят.
Достаточно часто первые годы болезни сам диагноз вызывает у пациентов сомнение. Для многих очевидна связь уровня глюкозы крови и питания. Поэтому больные считают, что повышение сахара в крови – это только следствие нарушения диеты. На самом деле у здорового человека гликемия остается в пределах нормальных значений вне зависимости от питания. Даже обильный ужин или большое количество сладостей накануне измерения сахара не приводят к превышению уровня более 5,5 мМ/л натощак.
Если питание приводит к повышению сахара — то это уже выраженная патология.
Начальные признаки сахарного диабета 2 типа связаны наоборот с низким сахаром крови. Инсулинорезистентность провоцирует выброс в кровь больших концентраций собственного гормона. Периодически это приводит к снижению уровня сахара крови. Проявления могут быть заметны после приема сладостей или после длительного голодания. Гипогликемия приводит к сильной слабости, головокружению, головной боли, учащенному сердцебиению, потливости. Если у человека есть такие явления, то есть смысл пройти обследование на скрытый сахарный диабет.
Сахарный диабет 2 типа лечат и диетой, и таблетками, и инсулином. В основе лечения — правильное питание
Особенно важно сократить общую калорийность пищи, простые углеводы и жиры.
Без диеты оказываются неэффективны все другие методы терапии. Считается, что инсулинорезистентность усиливается у переедающих пациентов, у полных и ведущих малоподвижный образ жизни.

А рациональная физическая нагрузка, сбалансированная низкокалорийная диета, снижение массы тела приводят к восстановлению функции рецепторов.
Препаратов для лечения сахарного диабета 2 типа много. Новые и дорогостоящие могут внушать определенные надежды врачам и пациентам. Но пока доказано только то, что без правильного образа жизни хороших результатов не дает ни одно лекарство.
Тем не менее, только диета рекомендуется крайне редко. В терапию при возможности обязательно включают бигуаниды (метформин), которые влияют на причину заболевания (инсулинорезистентность). Другие таблетки добавляют при необходимости.
Если терапия таблетками оказывается безрезультатной, то начинают лечение инсулином.
Другие показания для начала введения препарата:
- беременность;
- травма;
- операция;
- кетоацидоз, лактатацидоз, гиперосмолярная кома;
- синдром диабетической стопы и другие осложнения.
Инсулины используют те же, что и при 1 типе. Но схемы введения могут отличаться. При этой форме заболевания всегда есть собственная секреция гормона, поэтому инъекций может быть меньше.
Помповая инсулинотерапия при сахарном диабете 2 типа практически не используется. Реальной необходимости в этом дорогостоящем методе лечения нет.
Сахарный диабет 2 типа редко приводит к острым осложнениям (комам). Этим он отличается от 1 типа заболевания. В то же время поздние последствия диабета (поражение почек, глаз, сосудов, стоп) встречается одинаково часто при всех формах диабета. Для того чтобы избежать осложнений болезни, необходимо регулярно наблюдаться у эндокринолога и врачей других специальностей. Минимум один раз в год необходимо комплексное обследование (ЭКГ, флюорография, биохимия крови, клинический анализ крови, общий анализ мочи и т. д.) и проводить профилактику сахарного диабета.
https://youtube.com/watch?v=75Nuez7aFFA
Как неправильно понимают диабет
Диабет – это НЕ заболевание сахара в крови, а, скорее, нарушение сигнализации инсулина и лептина, развивающееся в течение длительного периода времени, вначале от стадии преддиабета, а затем – в полномасштабный диабет, если не принять меры.
Одна из причин, по которой традиционные уколы инсулина или таблетки не только не могут вылечить диабет, но иногда даже усугубляют его – это как раз отказ воздействовать на лежащую в основе заболевания проблему.
В этом вопросе ключевой является чувствительность к инсулину.
Задача поджелудочной железы – производить гормон инсулин и выделять его в кровь, регулируя, таким образом, необходимый для жизни уровень глюкозы.
Функция инсулина же – быть источником энергии для клеток. Другими словами, инсулин НЕОБХОДИМ, чтобы вы жили, и, как правило, поджелудочная железа вырабатывает столько инсулина, сколько нужно организму. Но определенные факторы риска и другие обстоятельства могут привести к тому, что поджелудочная железа перестанет правильно выполнять свою работу.
|
Возраст свыше 45 лет |
Избыточный вес или ожирение |
|
Случаи диабета в семье |
Гипертония |
|
Физическая пассивность |
Депрессия |
|
Гестационный диабет в анамнезе |
Атеросклеротические сердечно-сосудистые заболевания |
|
Х-ЛПВП ниже 35 мг/дл |
Триглицериды натощак свыше 250 мг/дл |
|
Лечение атипичными антипсихотическими средствами, глюкокортикоидами |
Обструктивное апноэ сна и хроническое недосыпание |
Вполне вероятно, что если у вас есть один или несколько из этих факторов риска, или повышен уровень глюкозы в крови, то вас проверят на диабет и пропишут инсулин – в таблетках или инъекциях, а иногда – и то, и другое.
Ваш врач скажет, что цель этих уколов или таблеток – снизить уровень сахара в крови. Он даже может объяснить вам, что это необходимо, поскольку регулирование инсулина играет неотъемлемую роль для вашего здоровья и долголетия.
Он мог бы добавить, что повышенный уровень глюкозы – это симптом не только диабета, но и болезни сердца, заболевания периферических сосудов, инсульта, гипертонии, рака и ожирения. И, конечно же, врач при этом будет совершенно прав.
Но пойдет ли он или она дальше этого объяснения? Расскажут ли вам о роли лептина в этом процессе? Или о том, что, если в организме развилась резистентность к лептину, вы находитесь прямо на пути к диабету, если уже не там? Наверное, нет.
Эпидемиология
В настоящее время во всем мире увеличивается количество пациентов с СД 2. В большей мере рост идет за счет стран Азии и Африки, куда активно вторглась урбанизация и «европеизация». Доля СД 2 составляет до 90% от всех пациентов с СД. Ожидается, что к 2025 году в мире будет 300 млн пациентов с СД 2. В Республике Беларусь на начало 2013 года на диспансерном учете состояло около 220 тысяч пациентов с сахарным диабетом. При этом на протяжение последних лет эта цифра в среднем увеличивается на 20-30 тыс. новых пациентов. Беларусь относится к стране со средней распространенностью СД 2.
На карте представлены данные по количеству пациентов с СД 2 в популяции согласно данным IDF (2011).
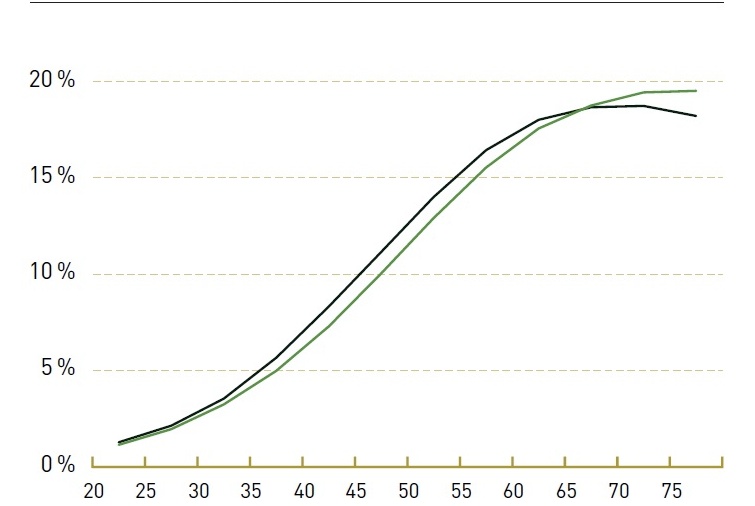
Значительно увеличивается количество пациентов с СД 2 с возрастом как у мужчин, так и у женщин. Уже к 40-45 годам каждый десятый житель планеты имеет СД 2, достигая 20-ти процентной распространенности в возрасте 70-75 лет.
Таким образом, СД 2 представляет серьёзную опасность для любой страны как в плане социальном, так и экономическом.