Спина Бифида — Spina bifidaМенингоцеле.Миеломенингоцеле spina bifida cystica
Содержание:
Differential Diagnosis
- Spine segmental dysgenesis: A sporadic disorder characterised by congenital acute-angle kyphosis or kyphoscoliosis that is localised to a spinal segment, usually in the thoracolumbar or upper lumbar spine.
- Caudal regression syndrome (sacral agenesis): A rare disorder associated with maternal diabetes that affects the sacral or lumbosacral spine.
- Multiple Vertebral Segmentation Disorder: Autosomal recessive disorder characterised by short trunk dwarfism, multiple segmentation anomalies of the vertebral column, and costal anomalies.
- VACTERL (vertebral abnormalities, anal atresia, cardiac abnormalities, tracheo-oesophageal fistula and/or oesophageal atresia, renal agenesis, and dysplasia and limb defects): A non-random association of multiple mid-line congenital anomalies including vertebral, anal, and cardiac defects; tracheo-oesophageal fistula; renal anomalies; and limb anomalies.
CharacteristicsClinical Presentation
Spina Bifida Occulta presents with:
- depression or dimple in the lower back
- a small patch of dark hair
- soft fatty deposits
- port-wine nevi (deep red-purple macular lesions).
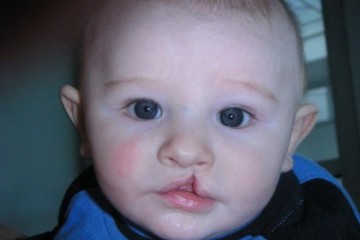
Spina Bifida Meningocele presents with:
Saclike cyst that protrudes outside the spine
Spina Bifida Occulta and Meningocele usually do not present with neurological deficits; however bowel and bladder incontinence may be present depending on the level of the lesion.
Spine Bifida Myelomeningocele produces more severe impairments:
- flaccid or spastic paralysis
- bladder incontinence
- musculoskeletal deformities (scoliosis, hip dysplasia, hip dislocation, club foot, hip/knee contracture)
- hydrocephalus, alone with Type I or II Arnold Chiari malformation
- trunk hypotonia
- delayed automatic postural reactions
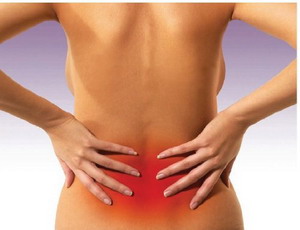
Осложнения заболевания
Последствия spina bifida s1 зависят от размера и расположения патологии позвоночного столба, а также степени поражения спинномозговых нервов.
Основные осложнения, возникающие при спине Бифида:
- Нарушение физического и неврологического развития. Невозможность контролировать работу мочевого пузыря и кишечника. Ухудшение иннервации конечностей, вследствие чего человек не может самостоятельно передвигаться. Даже в случае проведения операции больной не способен обходиться без специальных приспособлений — корсета, костылей, инвалидного кресла.
- Гидроцефалия. Жидкость в головном мозге накапливается в основном при тяжелом поражении позвоночника — миеломенингоцеле. Ребенок нуждается в немедленной операции с целью установки шунта для отведения жидкости.
- Менингит. Инфекционное осложнение заболевания, развивающееся вследствие проникновения микроорганизмов через незащищенный спинной мозг.
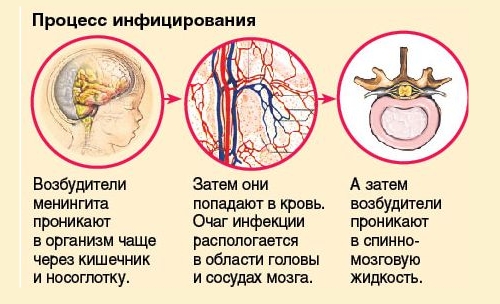
Ребенок плохо воспринимает и усваивает информацию
Не может концентрировать внимание, поздно начинает говорить и читать. Подвержен заболеваниям желудочно-кишечного тракта, мочевыводящей системы и кожных покровов
Не исключено возникновение депрессии.
Основные проявления и диагностика заболевания
Спина бифида чаще всего возникает в пояснично-крестцовом отделе на уровне s1–s2. Клинические проявления заболевания обусловлены степенью выраженности врожденного дефекта.
Основные симптомы незарощенных крестцовых позвонков:
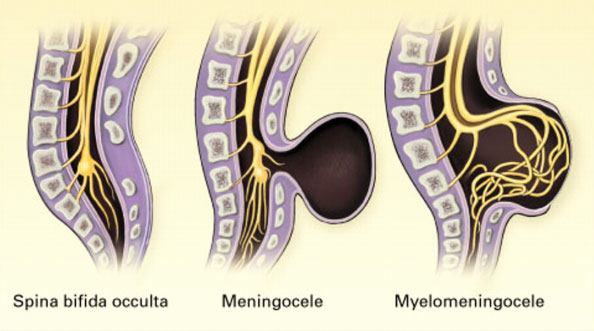
- Spina bifida occulta. Это скрытая форма заболевания, при которой клинические признаки полностью отсутствуют. Из внешних симптомов спины Бифида оккульта могут присутствовать родимое пятно, островок волос или депигментация кожи в месте дефекта. У детей в старшем возрасте появляется недержание мочи. Диагностика спины бифида возможна только с помощью специальных методов исследования. На рентгенограмме видны дефекты позвоночного столба, не оставляющие сомнения в диагнозе.
- Менингоцеле. Проблемы со спиной заметны невооруженным глазом сразу после рождения младенца. В области позвоночного столба визуализируется выпячивание — грыжевой мешок. Кожа над ним тонкая, синюшная или полностью отсутствует.
- Миеломенингоцеле. Сложный порок, характеризующийся тяжелым поражением позвоночного столба. Между незарощенными дужками проходят оболочки спинного мозга, его вещество и корешки. Дети с миеломенингоцеле очень редко выживают даже после проведения операции.
Диагностика заболевания возможна еще во время беременности. Поэтому женщина обязательно должна пройти пренатальные скрининги, включающие 2-кратное УЗИ и специальные исследования крови. От этого ни в коем случае нельзя отказываться, особенно при наличии факторов риска.
У младенцев после рождения и у взрослых основной метод диагностики — рентгенография позвоночного столба. Метод позволяет оценить степень незаращения дужек и выход спинного мозга в образовавшуюся щель.
Из дополнительных методов возможно применение трансиллюминации, основная цель которой — точно определить содержимое мешка. Для оценки степени недоразвитости и повреждения спинного мозга показана контрастная миелография.
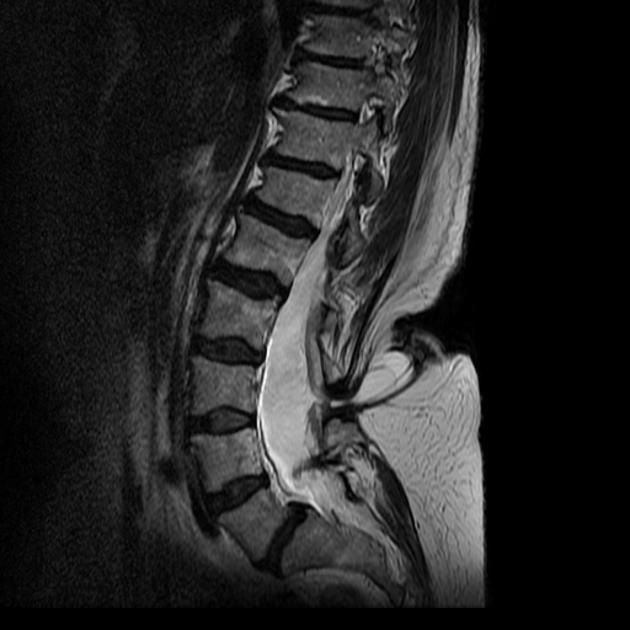
Эффективный и при этом весьма безопасный для организма малыша способ диагностики спины Бифида — МРТ. На сделанных послойно фото можно подробно рассмотреть все дефекты и убедиться в диагнозе.
References
see adding references tutorial.
- ↑ Lundy-Ekman L. Neuroscience: Fundamentals for Rehabilitation. 3rd edition. St. Louis: Saunders, 2007.
- ↑ Burke R, Liptak Gregory. Providing a Primary Care Medical Home for Children and Youth with Spina Bifida. American Academy of Pediatrics. 2011; 128:1645-1657
- ↑ Shin M, Besser LM, Siffel C, Kucik JE, Shaw GM, Lu C, Correa A, and the Congenital Anamoly Multistate Prevalence and Collaborative. Prevalence of Spina Bifida Among Children and Adolescents in 10 Regions in the United States. Pediatrics. 2010
- ↑ Goodman C, Fuller K. Pathology: Implications for Physical Therapy. 3rd edition. St. Louis: Saunders,2009
- ↑ Fujisawa D, Gois M, Dias J, Alves E, Tavares M, Cardoso J. Intervening factors in the walking of children presenting myelomeningocele. Fisioter 2011;24:275-83.
- ↑
- ↑
- ↑
- ↑
- ↑
- Groot J, Takken T, Gooskens R, Schoenmakers M, Wubbels M, Vanhees L, et al. Reproducibility of Maximal and Submaximal Exercise Testing in «Normal Ambulatory» and «Community Ambulatory» Children and Adolescents with Spina Bifida: Which is Best for the Evaluation and Application of Exercise Training? Physical Therapy Journal 2011;91:267-276.
- Roussos N, Patrick J, Hodnett C, Stallard J. A long-term review of severely disabled spina bifida patients using a reciprocal walking system. Disability and Rehabilitation 2001;23:239-244.
- ↑
Последствия и осложнения расщепления позвоночника
В большинстве случаев при своевременной операции дети с этим пороком развития выживают. Чем менее выражено увеличение желудочков мозга и чем ниже расположена спина бифида, тем лучше результаты развития ребенка.
Последствия
Пациенты имеют уровень интеллекта в пределах нормы, но ниже, чем в целом среди населения. Чем выше уровень поражения, тем больше вероятность умственной отсталости. Наиболее вероятны когнитивные нарушения при гидроцефалии. Обеспечение оттока ликвора (шунтирование гидроцефалии) позволяет сохранить почти нормальный уровень интеллекта у ребенка. У пациентов, которым вообще не требуется шунтирование, больше шансов на нормальную самостоятельную жизнь.
У многих детей отмечается ухудшение зрительной и слуховой памяти, нарушение координации движений в верхних конечностях. В подгруппе пациентов с гидроцефалией нередко отмечается своеобразное речевое нарушение – многословная, бессодержательная, жаргонная речь, сопровождающаяся плохим пониманием речи и умственной отсталостью.
Возникают проблемы в обучении, прежде всего в области математики, логики, при необходимости зрительного восприятия и решения задач. В 30 – 40% случаев наблюдается дефицит внимания. Однако у 75% детей со спина бифида уровень IQ превышает 80.
Способность к передвижению зависит от уровня поражения. При опухоли, находящейся ниже уровня L3, способность передвигаться сохранена, пролежни не образуются, необходимости в повседневном постороннем уходе чаще всего нет. Во взрослом состоянии примерно половина больных способна ходить самостоятельно или с применением вспомогательных устройств (например, ходунки). Вторая половина вынуждена пользоваться инвалидными колясками.
Максимальная способность к передвижению достигается к 8 – 9 годам. Если в это время не обеспечить комплексную реабилитацию, в подростковом возрасте мобильность пациентов снижается из-за увеличения веса и слабости мышц ног. Снижение подвижности сопровождается развитием депрессии.
Повседневная активность чаще сохраняется у людей без гидроцефалии и с поражением на уровне L4 и ниже. Однако у них могут быть нарушения функции мочевого пузыря. Чем выше уровень повреждения, тем более ограничена повседневная активность больного. Контроль над мочеиспусканием достигается у 40 – 80% больных, кишечника – у 50 – 85% больных, причем наилучшее время для формирования таких навыков – возраст до 7 лет.
Осложнения
Выраженность осложнений зависит прежде всего от уровня поражения. Чем опасна спина бифида:
- Неврологические осложнения: гидроцефалия (у 30% с рождения, еще у 60 – 70% — после ликвидации дефекта), когнитивные нарушения, судороги (у 20% больных), мальформация Киари 2 типа (у 30% детей).
- Урологические осложнения: недержание мочи, нарушение мочеиспускания, расширение мочеточников, инфекция мочевыводящих путей и почечная недостаточность.
- Пролежни возникают у 85 – 95% детей, особенно подросткового возраста в сочетании с ожирением. У детей младшего возраста пролежни часто связаны с операциями, загрязнением мочой или калом, трением кожи и ожогами.
Прогноз болезни без лечения плохой. Большинство детей умирает в течение первого года жизни от гидроцефалии или мозговой инфекции. Для улучшения выживаемости необходима операция в первые 2 месяца жизни. В дальнейшем на первый план среди причин смерти выходит почечная недостаточность. Для ее предотвращения необходимо соблюдение стерильности при катетеризации мочевого пузыря, соблюдение режима опорожнения органов малого таза. При правильном уходе и лечении более 95% детей с миеломенингоцеле сохраняют нормальную функцию почек и способны жить в течение многих лет.
Лечение
Если у плода диагностирована спина бифида и женщина решает сохранить беременность, родоразрешение проводят путем кесарева сечения. При наличии рахишизиса возможны и естественные роды.
Тактика у новорожденных
Как лечить спина бифида у новорожденных: если имеется грыжевое выпячивание, покрытое кожей, срочная операция не требуется. Оперативное лечение проводят в течение первого года жизни в отделении детской нейрохирургии.
Если при рождении у малыша имеется паралитическая косолапость, необходимо уже с 7 дня жизни начинать лечение по методу Понцетти, по рекомендациям детского ортопеда.
При гидроцефалии, связанной с синдромом Арнольда-Киари, необходима операция шунтирования желудочков (восстановления циркуляции ликвора) уже в период новорожденности.
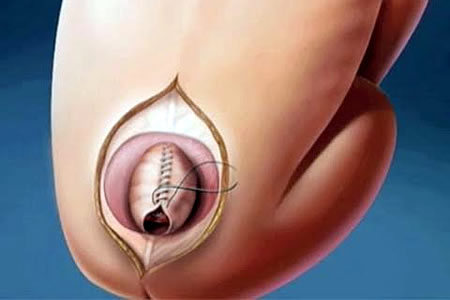
При выявлении спинномозговой грыжи с истонченной оболочкой, угрозой ее разрыва или без оболочки выполняют операцию в отделении хирургии новорожденных в течение 2 дней после рождения. Операция заключается в выделении спинного мозга, погружении его в канал позвоночника, ушивании мозговых оболочек и пластике дефекта позвонков. После операции нередко усиливается гидроцефальный синдром, что требует еще одного срочного вмешательства – ликворошунтирующего.
Тактика у детей старшего возраста и взрослых
Основная проблема больных с расщеплением позвоночника – патология мочевыводящих путей с присоединением инфекции и развитием почечной недостаточности.
Лечение проводят поэтапно:
| Этап лечения | Мероприятия |
| Стабилизация мочеиспускания, принудительное отведение мочи | Регулярная катетеризация мочевого пузыря стерильными катетерами, с 8 – 10 лет возможно самостоятельное проведение процедуры.
Обеспечение ребенка-инвалида необходимым количеством катетеров, мочеприемников, специального белья. При необходимости – постоянная катетеризация мочевого пузыря. Прием М-холиноблокаторов Физиотерапия |
| Активация работы сфинктера, восстановление самостоятельного мочеиспускания | Уротерапия
БОС-терапия (метод биологической обратной связи) Электростимуляция мочевого пузыря Прием альфа-адреноблокаторов Новокаиновые блокады Физиотерапия |
| При неэффективности первых двух этапов – хирургическое лечение | Инъекции ботулотоксина в мышцу мочевого пузыря
Операции на поясничном отделе позвоночника Антирефлюксные вмешательства Наложение стомы для отведения мочи с использованием аппендикса Пластика сфинктера, установка имплантов, позволяющих удерживать мочу |
Прогресс в лечении привел к увеличению числа пациентов с дефектами нервной трубки, которые могут участвовать в жизни общества. Однако пациенты с менингоцеле с рождения до зрелого возраста требуют медицинской, в том числе хирургической, помощи, а также длительной реабилитации.
В современном лечении спина бифида общепризнанна необходимость командного подхода, то есть участия в лечении пациента нескольких взаимодействующих специалистов (неонатолога, педиатра, хирурга, ортопеда, невролога, логопеда и других). Значительная роль принадлежит врачу-реабилитологу, который координирует многие компоненты лечения, которые в совокупности помогают больному максимально использовать сохранившиеся функции, в частности, способность к самообслуживанию и передвижению.
Уход за пациентами с тяжелыми отклонениями требует скоординированных усилий и обширных клинических ресурсов. Качество жизни таких больных во многом определяется скоростью, эффективностью и полнотой лечения, начатого с самого рождения.
Лечение
Лечение Spina bifida зависит от степени тяжести дефекта. Spina bifida без спинномозговой грыжи зачастую не требует лечения, но остальные типы Spina bifida могут его потребовать.
Операция
Менингоцеле требует проведения операции для возврата мягких мозговых оболочек на место и закрытия расщелины в позвонках. Миеломенингоцеле также требует проведения операции, обычно через несколько часов или несколько дней после рождения. Раннее проведение операции может помочь снизить риск развития инфекции, ассоциированной с открытыми нервами, а также может помочь защитить спинной мозг от дополнительной травмы. Во время операции нейрохирург разместит спинной мозг и открытые ткани в организме ребенка и накроет их мышцами и кожей. Иногда во время операции на спинном мозге врач устанавливает шунт для контроля гидроцефалии в головном мозге.
Последующее лечение
Лечение не заканчивается проведением начальной операции. У детей с миеломенингоцеле уже произошло необратимое повреждение нервов, поэтому обычно требуется длительное лечение со стороны многопрофильной бригады врачей. Зачастую проблемы, связанные с параличом, мочеиспусканием и кишечником, остаются, их лечение начинается вскоре после рождения. Детям с миеломенингоцеле можно начать проводить упражнения, которые подготовят их ноги к ходьбе в корсете или на костылях, когда они станут старше.
Кроме этого, детям с миеломенингоцеле могут потребоваться дальнейшие операции в связи с различными осложнениями. Многие имеют перетянутый спинной мозг — состояние, когда спинной мозг присоединен к шраму от шва и не может расти должным образом в длину по мере роста ребенка. Подобное прогрессирующее натяжение может вызвать потерю мышечной функции в ногах, кишечнике или мочевом пузыре. Операция может уменьшить данный дефект и восстановить некоторые функции.
Кесарево сечение
Кесарево сечение также может быть частью лечения Spina bifida. У многих детей Spina bifida выявляется до рождения, кесарево сечение может быть более безопасным способом рождения для данных детей. Родоразрешение до начала родов может снизить степень повреждения открытых нервов ребенка, поэтому большинство специалистов сейчас рекомендуют проведение кесарево сечения. Это запланированное рождение имеет еще одно преимущество — оно позволяет команде нейрохирургов, педиатров быть готовыми для проведения операции сразу после рождения.
Пренатальная операция
Исследователи изучают эффективность пренатальной операции в случае расщелины позвоночника. Во время данной экспериментальной операции, которая практикуется не часто, хирурги хирургическим путем открывают матку беременной матери и восстанавливают спинной мозг плода. Операция проводится между 19 и 25 неделями беременности. Сторонники операции на плоде полагают, что функция нервов детей с расщелиной позвоночника быстро ухудшается после рождения, поэтому лучше восстанавливать подобные дефекты во время беременности, пока ребенок находится в матке. Дети, которым была проведена операция в матке матери, реже нуждаются в шунтировании, но их способность ходить и функции кишечника и мочевого пузыря не улучшаются. Операция также содержит риск по отношению к матери и значительно повышает риск преждевременных родов.
Prevention
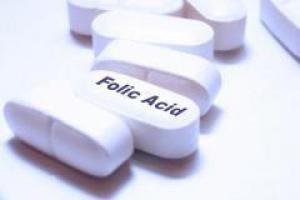
There is neither a single cause of spina bifida nor any known way to prevent it entirely. However, dietary supplementation with folic acid has been shown to be helpful in reducing the incidence of spina bifida. Sources of folic acid include whole grains, fortified breakfast cereals, dried beans, leaf vegetables and fruits. However it is difficult for women to get the recommended 400 micrograms of folic acid a day from unfortified foods. Globally, fortified wheat flour is credited with preventing 50 thousand neural tube birth defects like spina bifida a year, but 230,000 could be prevented every year through this strategy.
Folate fortification of enriched grain products has been mandatory in the United States since 1998. This prevents an estimated 600 to 700 incidents of spina bifida a year in the U.S. and saves $400 — $600 million in healthcare expenses. The U.S. Food and Drug Administration, Public Health Agency of Canada and UK recommended amount of folic acid for women of childbearing age and women planning to become pregnant is at least 0.4 mg/day of folic acid from at least three months before conception, and continued for the first 12 weeks of pregnancy.
Women who have already had a baby with spina bifida or other type of neural tube defect, or are taking anticonvulsant medication, should take a higher dose of 4–5 mg/day.
Certain mutations in the gene VANGL1 have been linked with spina bifida in some families with a history of the condition.
Epidemiology
About 15% of people have spina bifida occulta. Rates of other types of spina bifida vary significantly by country from 0.1 to 5 per 1000 births. On average in developed countries it occurs in about 0.4 per 1000 births. In the United States it affected about 0.7 per 1000 births, and in India about 1.9 per 1000 births. Part of this difference is believed to be due to race, with Caucasians at higher risk, and part due to environmental factors.
In the United States, rates are higher on the East Coast than on the West Coast, and higher in white people (one case per 1000 live births) than in black people (0.1–0.4 case per 1000 live births). Immigrants from Ireland have a higher incidence of spina bifida than do natives. Highest rates of the defect in the USA can be found in Hispanic youth.
The highest incidence rates worldwide were found in Ireland and Wales, where three to four cases of myelomeningocele per 1000 population have been reported during the 1970s, along with more than six cases of anencephaly (both live births and stillbirths) per 1000 population. The reported overall incidence of myelomeningocele in the British Isles was 2.0–3.5 cases per 1000 births. Since then, the rate has fallen dramatically with 0.15 per 1000 live births reported in 1998, though this decline is partially accounted for because some fetuses are aborted when tests show signs of spina bifida (see above).
References
- ^
- ^
- ^
- ^
- ^
- ^
- ^
- ^
- ^
- ^
- ^
- ^
- ^
- ^
- ^
- [dead link]
- [permanent dead link]
- Saladin, K.S. (2010). Anatomy & Physiology: Unity of Form and Function. Mc_Graw Hill. p. 482. ISBN .
- Mayo Clinic
- ^
- ^
- Barkovich, J (2005). Pediatric Neuroimaging. Philadelphia, PA: Lippincott, Williams & Wilkens.
- ^
- ^
- ^
- ^
- ^
- ^
- ^
- ^
- Standring, Susan (2016). Gray’s Anatomy. Elsevier. p. 241. ISBN 978-0-7020-5230-9.
- ^ T. Lissauer, G. Clayden. Illustrated Textbook of Paediatrics (Second Edition). Mosby, 2003. ISBN 0-7234-3178-7
- ^
- ^
- ^
- Monsen, RB (1992). «Autonomy, coping, and self-care agency in healthy adolescents and in adolescents with spina bifida». Journal of Pediatric Nursing. 7 (1): 9–13. PMID .
- ^
- ^
- ^
- Degenhardt J, Schürg R, Kawecki A, Pawlik M, Enzensberger C, Stressig R, Axt-Fliedner R, Kohl T. «Maternal outcome after minimally-invasive fetoscopic surgery for spina bifida. The Giessen experience 2010–2012. Ultrasound Obstet Gynecol 2012; 40 (Suppl. 1) 9
- Kohl T, Kawecki A, Degenhardt J, Axt-Fliedner R, Neubauer B. «Early neurological findings in 20 infants after minimally-invasive fetoscopic surgery for spina bifida at the University of Giessen 2010–2011. Ultrasound Obstet Gynecol 2012; 40 (Suppl. 1) 9
- Kohl T, Schürg R, Maxeiner H, Tchatcheva K, Degenhardt J, Stressig R, Axt-Fliedner R, Gembruch U. «Partial carbon dioxide insufflation (PACI) during fetoscopic surgery on 60 fetuses with spina bifida. Ultrasound Obstet Gynecol 2012; 40 (Suppl. 1) 73–74
- Kohl T, Kawecki A, Degenhardt J, Axt-Fliedner R. «Preoperative sonoanatomic examination of fetal spina bifida permits prediction of surgical complexity during subsequent minimally-invasive fetoscopic closure. Ultrasound Obstet Gynecol 2012; 40 (Suppl. 1) 8
- Degenhardt J, Kawecki A, Enzensberger C, Stressig R, Axt-Fliedner R, Kohl T. «Reversal of hindbrain herniation within a few days after minimally-invasive fetoscopic surgery for spina bifida indicates the desired water-tight closure of the lesion. Ultrasound Obstet Gynecol 2012; 40 (Suppl. 1) 74
EtiologyCauses
Pathology:
Neural groove develops to form the neural tube around day 20 after conception. In normal development the upper end is supposed to close at day 25 and the lower end is supposed to close at day 27. Three opportunities could cause abnormal closure of the neural tube. If the hyaluronic acid matrix or actin microfilaments have abnormalities early on, the neural tube will not close. If an overgrowth occurs over the caudal end the neural tube will not close, but this occurs later in development. The last chance for the tube not to close properly occurs when the glycoproteins that typically hold the cells together during closure fail to adhere the tube together.
There is no exact reason known for the cause of Spina Bifida, but there are a variety of environmental and gentic factors that may be potential risk factors.
Mother’s nutrition:
- Folic acid- less than 400 µg of folic acid per day
- Increase of: Vitamin A, valproic acid, solvents, lead herbicides, glycol ether, clomiphene, carbamazepine, aminopterin, alcohol
Genetic:
- 3%-8% reoccurrence rate for parents who already conceived a child affecetd with spina bifida
- Incidence rate increases 20x’s if the parents already have a child affected with a neural tube defect
- In comparison to African-Americans, Caucasians more commonly have it, and Hispanics have a higher incidence rate than non-Hispanics
Environmental Factors:
Radiation and viruses may have an impact on developing fetus
Cause
Spina bifida is believed to be caused by a combination of genetic and environmental factors. After having one child with the condition, or if a parent has the condition, there is a 4% chance the next child will also be affected. A folic acid deficiency during pregnancy also plays a significant role. Other risk factors include certain antiseizure medications, obesity, and poorly managed diabetes. Alcohol misuse can trigger macrocytosis which discards folate. After stopping the drinking of alcohol, a time period of months is needed to rejuvenate bone marrow and recover from the macrocytosis.
Those who are white or Hispanic have a higher risk. Girls are more prone to being born with spina bifida.