MedGlav.comПИЕЛОНЕФРИТЫ.ОСТРЫЙ ПИЕЛОНЕФРИТ.ХРОНИЧЕСКИЙ ЛАТЕНТНЫЙ ПИЕЛОНЕФРИТ.ФИТОТЕРАПИЯ ПРИ ХРОНИЧЕСКОМ ПИЕЛОНЕФРИТЕ
Содержание:
Острый пиелонефрит
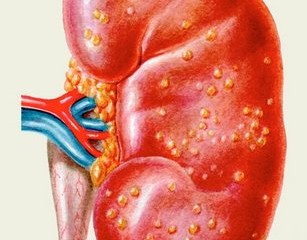
Острый пиелонефрит – острое гнойное поражение почки. В последнее время рассматривается как синоним острого инфекционного тубулоинтерстициального нефрита. Но последний термин носит более описательный характер.
Патологическая анатомия
При остром пиелонефрите почки увеличены, в паренхиме выявляется острый воспалительный процесс с деструкцией, главным образом в корковом веществе. На разрезе обнаруживаются многочисленные абсцессы мозгового вещества и острый некроз сосочковой ткани. В эпителии чашечек и лоханки видны признаки острого воспаления. В интерстициальной ткани и просвете канальцев имеется большое количество нейтрофилов. Характерными особенностями острого пиелонефрита являются негомогенное распространение процесса и клиновидные области поражения без распространения инфекции за их пределы. При благоприятном течении процесса происходит уменьшение лейкоцитарной инфильтрации и смена ее пролиферацией гистолимфоцитарных элементов.
Симптомы
Начало заболевания острое, для него характерны озноб, значительное повышение температуры тела (до 39–40 °С), сопровождающееся потом. Быстро нарастают симптомы интоксикации – слабость, вялость, артралгии, тошнота и рвота. Типичным симптомом заболевания является тупая боль в пояснице, достигающая иногда значительной интенсивности. Одновременно появляются частые болезненные мочеиспускания.
Диагностика
При физикальном исследовании выявляются умеренное вздутие и ригидность живота, которую необходимо отличать от ригидности при внутрибрюшинной патологии. Обычно обнаруживаются болезненность в области реберно-позвоночного угла со стороны инфицирования и положительный симптом Пастернацкого. При отсутствии ригидности иногда можно пальпировать болезненную увеличенную почку.
Лабораторными симптомами острого пиелонефрита являются минимальная протеинурия (меньше 0,1 г/м2/сут), бактериурия (необходимо окрашивание по Граму) и лейкоцитурия (больше 10 лейкоцитов/мкл), часто бывает микрогематурия. При посеве мочи находят больше 104 колониеобразующих единиц (КОЕ).
В крови выявляется лейкоцитоз (до 20–25×109/л) со сдвигом лейкоцитарной формулы влево, появление юных форм нейтрофилов с токсической зернистостью. Возможны умеренное снижение уровня гемоглобина и увеличение СОЭ. При тяжелом течении пиелонефрита развиваются азотемия и гипербилирубинемия.
С целью уточнения диагноза, выявления локализации обструкции мочевых путей и оценки состояния чашечно-лоханочной системы почки проводят обзорную и экскреторную урографию и ультразвуковое исследование почек.
Лечение
Начинают сразу после установления диагноза, посевов крови и мочи. Но ожидать результатов посевов и определения чувствительности микроорганизмов нецелесообразно. Существуют некоторые стандартизированные схемы антибактериальной терапии. При легких формах болезни вначале проводят пероральное лечение котримоксазолом (бактримом, бисептолом, септрином), производными 4-оксихинолина (грамурином, оксолиновой кислотой) и 8-оксихинолина (5-НОК, нитроксолином), цефалоспоринами 1-го поколения и фторированными хинолинами (норфлоксацином, ципрофлоксацином).
Большинство больных нуждается в парентеральной терапии одним антибиотиком, например, гентамицином или цефалоспорином 2-го и 3-го поколения (цефатоксимом, цефоперазоном, цефтриаксоном). При осложненных инфекциях или отсутствии эффекта от монотерапии показано в/в введение двух антибиотиков. Продолжительность лечения обычно 2 недели, но у мужчин может потребоваться до 6 недель для предупреждения раннего рецидива. У больных с острым обструктивным пиелонефритом проводят хирургическую коррекцию или устанавливают мочеточниковые стенты.
Для предупреждения рецидивов инфекции следует проводить профилактическое антимикробное лечение. Назначают котримоксазол (триметоприм 40 мг и сульфаметаксозол 200 мг) или нитрофуранетоин (фурадонин) 100 мг один раз каждый день на ночь или даже 3 раза в неделю. Продолжительность противорецидивного лечения должна быть около года. Если инфекция возобновится, необходимо провести непрерывное, неограниченное во времени лечение.
Прогноз
При остром пиелонефрите прогноз благоприятный. Ранняя антимикробная терапия с восстановлением отделения мочи позволяет купировать инфекцию и добиться полного выздоровления у 75–80% больных, у остальных возможен переход в хроническую форму.
Симптоматика
Симптомы хронического пиелонефрита достаточно разнообразны
Стоит отметить, что протекание патологического процесса в почках может напоминать другие патологии мочевыделительной системы, поэтому важно провести детальную дифференциальную диагностику
Симптомы могут различаться в зависимости от того, какая форма недуга прогрессирует у больного. Клиницисты выделяют 5 форм:
- латентная;
- азотемическая;
- анемическая;
- рецидивирующая;
- гипертоническая.
Латентная
При данной форме патологии клиника довольно скудная. Пациент может жаловаться только на прогрессирующую слабость, повышенную утомляемость. Редко, но может наблюдаться незначительная гипертермия. Болевой синдром в области проекции почек, дизурические явления и периферические отеки отсутствуют.
Концентрационная способность почек уменьшается, что отражается на плотности мочи, и проявляется полиурией. Если провести анализ мочи, то в нём можно выявить наличие бактерий, лейкоцитов.
Анемическая
В клинической картине преобладают анемические симптомы:
- слабость;
- одышка;
- бледность кожного покрова;
- возможно появление болей в сердце.
Изменения в моче довольно скудные и не всегда их удаётся обнаружить.
Гипертоническая
Симптомы патологии выражены довольно ярко:
- головокружение;
- одышка;
- стремительное повышение АД;
- бессонница;
- в проекции сердца ощущаются боли колющего характера.
Азотемическая
Эта форма патологии прогрессирует только на стадии хронической почечной недостаточности. Симптомы следующие:
- анемия;
- повышение АД;
- нарушение стула;
- снижение аппетита;
- тошнота и рвотные позывы;
- концентрация кальция в крови снижается;
- мышечная слабость;
- онемение стоп и кистей рук.
Если наблюдается тяжёлая степень почечной недостаточности, клиническая картина дополняется такими симптомами:
- нарушение липидного обмена;
- болевой синдром в суставах и костях;
- вторичная подагра;
- нарушение сердечного ритма;
- мерцательная аритмия;
- неприятный вкус в ротовой полости;
- увеличение слюнных желез;
- одутловатость лица.
Рецидивирующая форма
Для данной формы патологии характерно перемежение периодов ремиссии и обострения. Пациента периодически беспокоят дискомфортные ощущения в месте проекции почек, озноб и гипертермия. Позже присоединяются дизурические проявления.
Обострение хронического пиелонефрита по симптоматике напоминает клинику острого воспаления. На данной стадии наблюдается появление таких симптомов:
- головная боль;
- боли в области сердца;
- повышение АД;
- анемический синдром;
- снижение зрительной функции.
Если у человека часто наблюдаются периоды обострения недуга, то это может завершиться возникновением почечной недостаточности.
При обострении в ОАМ наблюдаются такие изменения:
- цилиндрурия;
- протеинурия;
- бактериурия;
- микрогематурия;
- лейкоцитурия.
В анализе крови во время обострения выявляют ускорение СОЭ, увеличение количества лейкоцитов, а также анемию.
Симптоматология
Клиническая картина болезни слагается из признаков воспалительного поражения почек и почечной недостаточности. Больные предъявляют жалобы на головную боль, быструю утомляемость, ноющие боли в пояснице. Обнаруживаются умеренная анемия, полиурия, часто поллакиурия, изостенурия, незначительная протеинурия, микрогематурия, интенсивная лейкоцитурия и бактериурия. При возникновении почечной недостаточности появляются бледность и сухость кожных покровов, анорексия, затем тошнота, часто рвота, носовые кровотечения. Со временем анемия становится более выраженной, снижается относительная плотность мочи, постепенно исчезают патологические элементы в ней.
Характерно, что у больных хроническим пиелонефритом сохраняется на протяжении многих лет более или менее удовлетворительная функция почек, недостаточная концентрационная способность при все еще хорошей способности к разведению мочи как следствие воспалительного процесса в мозговом слое почки, нарушающего концентрационный механизм.
Помимо этого, у многих больных имеется недостаточная реабсорбция натрия и калия. Часто нарушается секреция ионов водорода, так же как и возможность образования аммония, что приводит к ацидозу. Ацидоз, почечная потеря кальция, а затем фосфатов приводят иногда к возникновению вторичного паратиреоидизма с почечной остеодистрофией. Клиренс ПАГ в далеко зашедших стадиях пиелонефрита снижается сильнее, чем клиренс инулина, что обусловлено преимущественным поражением канальцев вследствие интерстициального процесса, тогда как при ГН наблюдается обратная картина.
В периоды обострения воспалительного процесса в почках появляется лейкоцитоз. Тогда же отмечается субфебрилитет, высокая температура бывает сравнительно редко. В клинической картине болезни анемия может занимать доминирующее место.
Как лечить
Лечение зачастую начинается с уменьшения давления матки на мочеточники. Если данная манипуляция не дает нужного эффекта, беременной делают дренирование мочи из почки. В запущенных случаях, например, при гнойном пиелонефрите, удаляют фиброзную капсулу поражённой почки, редко – удаляют почку. При этом, чаще всего беременность прерывают, из-за высокой вероятности гнойно-септических осложнений.
Также при лечении, беременной назначают антибиотики, в основном пенициллиновой группы, так как они наименее вредные для плода. Курс лечения составляет до двух недель.
Так же в период лечения беременной назначают постельный режим и специальную диету – исключается жирная, жаренная, острая, соленая пища. Полезные – фрукты, овощи, натуральные соки, каши. Так же желательно пить мочегонные чаи и травяные сборы.
Прогноз и профилактика
Если заболевание протекает в легкой форме, прогноз благоприятный. Но конечно большое значение имеет наличие сопутствующих патологий. При своевременном устранении всех провоцирующих факторов, патологический процесс затихает, и возможно полное излечение от заболевания.
В некоторых случаях пиелонефрит может иметь неблагоприятный прогноз. Дело в том, что запущенные стадии болезни лечению поддаются плохо, и очень часто вызывают осложнения, которые могут приводить к развитию необратимых патологических процессов в парных органах.
Самым неблагоприятным исходом заболевания можно считать почечную недостаточность. Этот недуг приводит к дисфункции почек, отеками и возникновению проблем с сердечно-сосудистой системой.
Медикаментозная терапия при хронической форме заболевания, как правило, длительная, и требует тщательного и неукоснительного следования всем врачебным рекомендациям. При неправильной терапии продолжительность жизни может существенно снижаться.
Что касается профилактических мер, необходимо своевременно лечить основное заболевание, которое может стать причиной патологических процессов в почках. Обыкновенный цистит при неправильном лечении может привести к тяжелым последствиям.
Для профилактики пиелонефрита необходимо:
- укреплять иммунитет;
- правильно питаться;
- бороться с бактериальными инфекциями;
- вести активный образ жизни;
- принимать витаминные комплексы;
- избегать стрессовых ситуаций;
- не переохлаждаться;
- не допускать или своевременно лечить патологические процессы в предстательной железе.
Патологии почек – это довольно распространённое явление, эффективность лечения зависит от работы иммунной системы человека, его общего состояния и грамотности врача, который назначает лечение
Особое внимание должен заслуживать пиелонефрит у детей, потому что в детском возрасте недуг протекает в разы тяжелее, чем во взрослом. В некоторых случаях требуется хирургическое лечение недуга
Отказываться от операции нецелесообразно, поскольку иногда только таким путем можно спасти жизнь больного.
Причины и факторы развития воспаления
Чаще всего пиелонефрит диагностируется у женщин и девушек, так как особенности строения уретры у женской половины населения располагают к развитию этого недуга. Как правило, в процесс вовлекаются сразу оба органа, чем хроническая форма и отличается от острой.
Острая форма заболевания сопровождается резким и стремительным развитием патологии, тогда как хронический пиелонефрит во многих случаях протекает бессимптомно – длительная ремиссия сменяется острым процессом. По статистике пиелонефрит диагностируется чаще, чем его острая форма.
Острая форма заболевания переходит в хроническую по ряду причин:
- наличие камней или сужение мочевых протоков, что приводит к нарушению оттока урины;
- рефлюкс мочи – заброс урины;
- процесс воспаления в органах, которые расположены в непосредственной близости – простатит, энтероколит, цистит, уретрит и прочие;
- заболевания общего характера – сахарный диабет, ожирение, иммунодефицит;
- интоксикации – работа на вредном производстве, злоупотребление алкоголем, курение;
- некачественное лечение острого пиелонефрита.
Причиной недуга являются следующие патологические микроорганизмы:
- протей;
- кишечная палочка;
- кокки;
- синегнойная палочка;
- ассоциации микроорганизмов.
L-формы бактериальной флоры могут длительное время находиться в организме, и рано или поздно с током крови попадать в парные органы.
Факторами риска являются:
- беременность – это связано с гормональными перестройками в организме, кроме того, матка, увеличиваясь в размерах может давить на мочевыводящие органы и затруднять отток урины;
- беспорядочная половая жизнь – увеличивается риск инфицирования микроорганизмами, которые представляют опасность для здоровья человека – гонококки, хламидии;
- наследственная предрасположенность;
- сбои в иннервации мочевого пузыря.
Примечания код
- ↑ Детская нефрология / Игнатова М. С., Вельтищев Ю. Е. — 2-е изд., перераб. и доп. — Л.: Медицина, 1989. — С. 50—51.. — 456 с. — 60 000 экз. — ISBN 5-225-00059-2.
- Юрьева Э. А., Воздвиженская Е. С., Алексеева Н. В., Симанина Л. В. и др. Клинические аспекты дизметаболических нефропатий, интерстициального нефрита, мочекаменной болезни при кальцифилаксии // Педиатрия. — 1989. — № 1. — С.42-48.
- Юрьева Э. А., Титов Г. Н., Симанина Л. В., Воздвиженская Е. С. Совершенствование диагностики и профилактики мочекаменной болезни у детей // Экспресс-информация. — М.: 1985. — № 1. — С. 26.
- Кулинский В. И. Активные формы кислорода и оксидативная модификация макромолекул: польза, вред, защита // Соровский образовательный журнал. — 1999. — № 1. — С. 2-7.
- ↑ Владимиров Ю. А. Свободные радикалы и антиоксиданты // Вестник Российской академии медицинских наук. — 1998. — Вып. 7. — С. 43-51.
- ↑ Суханова Г. А., Серебров В. Ю. Биохимия клетки. — Томск: Чародей, 2000. — С. 91-142.
- Цветцих В. Е. Переокисление липидов и трансмембранный транспорт у больных хроническим пиелонефритом // Урология, нефрология. — 1989. — № 6. — С. 31-33.
- Матаз А. А., Алексеева Н. В., Страхов С. Н. Изменение метаболизма почек у больных варикоцеле по данным биохимических исследований мочи // Тезисы докладов I Конгресса «Современные технологии в педиатрии и детской хирургии». — М., 2003. — C. 311.
- Балыкова Л. А., Цыганова С. Ю., Нежданова М. В. Использование антиоксидантов при пиелонефрите у детей // Там же. — С. 220.
Диагностика
Биохимическими исследованиями удается установить нарастание уровня в крови остаточного азота, мочевины, креатинина, мочевой кислоты, индикана с одновременным уменьшением содержания этих продуктов азотистого обмена в моче. Хромоцистоскопия может быть полезной лишь в начальных стадиях двустороннего пиелонефрита. Индигокармин выделяется из обоих устьев мочеточников с опозданием и неодинаковой интенсивностью. Из рентгенологических методов находит применение экскреторная инфузионная урография, однако она допустима только у больных с содержанием мочевины в крови менее 16,65 ммоль/л и при условии производства отсроченных снимков, т. е. спустя 20, 30, 60 мин после внутривенного введения рентгеноконтрастного вещества.
Иногда необходима биопсия почки, однако из-за ее сморщивания и малых размеров получить кусочек ткани пункционным методом удается далеко не всегда. В таких случаях прибегают к биопсии путем хирургического обнажения почки.
Итак, в диагностике как одностороннего, так и двустороннего хронического пиелонефрита ведущее место занимают клинико-лабораторные, бактериологические исследования, а в оценке функциональных и морфологических изменений почек и верхних мочевых путей — рентгенологические методы. Изотопные исследования позволяют уточнить степень функционально-топографических изменений в каждой почке. В то время как при двустороннем пиелонефрите, приводящем к почечной недостаточности, ценность рентгенодиагностических методов ограниченна, радиоизотопные исследования позволяют судить о функциональном состоянии каждой почки в отдельности.
У больных сахарным диабетом пиелонефрит встречается часто, причем двусторонний. По данным W. Bruns (1969), пиелонефрит имеется у 25,7% больных диабетом, т. е. в 2 раза чаще, чем у людей, не страдающих этим заболеванием. Около 40% больных диабетом многократно переносят острые атаки и обострения пиелонефрита; отмечается также большая склонность к рецидивированию.
Дифференциальная диагностика в отношении хронического ГН может оказаться весьма затруднительной, когда он осложняется пиелонефритом или когда при пиелонефрите моча стерильная, без изменений ее осадка. Почечная недостаточность, гипертония и их последствия могут быть тождественными для обоих этих заболеваний. Наличие отеков, признаков НС говорит об отсутствии пиелонефрита. Для этого заболевания протеинурия свыше 2‰ — весьма редкое явление.
Решающими для диагностики часто служат результаты рентгенологического обследования больных. Лейкоцитурии бывает преимущественно при пиелонефрите. Диагностическое значение так называемых активных лейкоцитов невелико. Бактериологические данные у 25% больных пиелонефритом оказываются отрицательными. При дифференциальной диагностике должны учитываться различные обструктивные процессы в мочевых путях. У мужчин первичный пиелонефрит — явление относительно редкое. Так называемый интерстициальный фенацетиновый нефрит часто сочетается с пиелонефритом; для распознавания его важен соответствующий анамнез, указание на длительное лечение фенацетинсодержащими препаратами.
Клиническая нефрология
под ред. Тареева Е.М.
Хронический пиелонефрит при беременности
Будущих мам больше всего волнует вопрос, как может болезнь повлиять на беременность и малыша. Действительно, пиелонефрит достаточно опасный недуг, который прежде всего негативно сказывается на внутриутробном развитии ребенка. Он может сильно пострадать из-за инфицирования. Чаще всего воспалительный процесс приводит к выкидышам, преждевременным родам и замершей беременности.
Как болезнь влияет на плод?
Дитя может внутриутробно заразиться от матери. Часто рождаются малыши с конъюнктивитом, а у некоторых все более серьезно – инфекция поражает жизненно-важные органы. Кроме того, у беременных может развиться внутриутробная гипоксия. Плоду не будет хватать кислорода. Впоследствии ребенок родится с маленьким весом.
Чем можно лечить беременную?
В случае обнаружения почечного воспаления врач назначает антибактериальную терапию. Но!!! Во время беременности нельзя увлекаться антибиотиками, поэтому уролог подбирает безопасные препараты, которые не отразятся на плоде, помогут избавиться от обострения. Отказываться от лечения во время вынашивания малыша, нельзя.
Обязательно беременная должна принимать спазмолитики, болеутоляющие препараты, витамины. Врач назначает уроантисептики, седативные лекарственные средства, дополнительно требуются физиотерапевтические процедуры, катетеризация мочеточника, дезинтоксикационная и позиционная терапия.
Хронический пиелонефрит у беременных лечится в стационарных условиях. Женщину наблюдает нефролог, акушер-гинеколог. Особенно эффективной для беременных считается позиционная терапия, которая восстанавливает нарушенный отток мочи. В чем заключается смысл такой терапии? Женщину кладут на бок (там, где здоровая почка), ноги должны располагаться выше, чем голова (так матка не будет давить на мочеточечник). Если женщине спустя сутки не становится легче, проводят катетеризацию.
В чем опасность хронической формы для беременных?
Если запустить патологию, все закончится нагноением. Лечить его можно только с помощью почечной декапсуляции, иногда удаляют фиброзную капсулу. В запущенном случае придется лишиться почки, поэтому здесь о беременности не может даже идти и речи.
Когда женщина переболевает пиелонефритом при беременности, она обязательно должна наблюдаться в участкового врача. После того, как ее выписывают из роддома, ставят на учет. Зачем это? Чтобы контролировать состояние больной.
Образ жизни беременной
Здесь очень важен особый режим питания. В случае острого пиелонефрита необходимо пить как можно больше воды. Из меню придется вычеркнуть острое, жареное, жирное, при этом обязательно включить свежие овощи, фрукты.
При хроническом пиелонефрите важно придерживаться такой диеты:
- Употреблять как можно меньше наваристых бульонов, стоит отказаться от разных приправ.
- Пить как можно больше воды – до 2 литров в день.
- Отказаться от соли (в день не более 8 грамм).
- Включить как можно больше витаминной пищи.
При острой стадии болезни, если появляется сильная боль, резко подскакивает температура, возникают признаки интоксикации, нужно придерживаться постельного режима. Затем нельзя залеживаться, необходимо как можно больше ходить, так улучшится отток мочи.
Профилактика во время беременности
В столь важный период женщина должна особо серьезно относиться к своему здоровью. Не забывать за личную гигиену, своевременно опорожняться, нельзя терпеть
Кроме того, очень важно тепло одеваться, часто переохлаждения становятся не только причиной почечного заболевания, но и приводят к выкидышу
Также очень важно не отказываться от гинекологического учета. Необходимо по графику посещать консультацию, сдавать все анализы, проходить УЗИ
Чем раньше врач узнает о патологии, тем легче будет от нее избавиться. Слушайтесь во всем врача, соблюдайте основные рекомендации.
Формы хронического пиелонефрита
В медицинской практике существует пять видов хронического пиелонефрита:
- Латентная.
- Рецидивирующая.
- Гипертензивная.
- Анемическая.
- Азотемическая.
Такое течение болезни, как латентное, имеет слабую симптоматику и часто выявляется при плановом осмотре либо же при жалобах на утомляемость, субфебрилитет, плохой аппетит. В анализе мочи обнаруживаются лейкоциты, бактерии. Анализ крови в редких случаях может выявить анемию. И также редко повышается давление. Встречается такая форма заболевания в 20% всех случаев хронического пиелонефрита, в том числе и у детей.
Рецидивирующая форма, ее название говорит само за себя — для болезни характерны повторные появления (обострения и ремиссии). При обострении характерны тупые слабые боли в спине, периодическое болезненное и учащённое мочеиспускание и повышение температуры (бывает как высокая, так и субфебрильная температура). Эта форма болезни встречается чаще всего, занимает 80% случаев.
Если рецидивирующая форма прогрессирует, то основным симптомом становиться либо повышенное кровяное давление (гипертезивная форма), либо повышенное содержание в крови азотистых продуктов обмена (азотемическая форма хронического пиелонефрита) или же дефицит эритроцитов в крови (анемическая форма).
Симптомы хронического пиелонефрита
К основным клиническим признакам можно отнести:
- Ноющая боль внизу спины. Чаще всего неприятные ощущения локализуются с противоположной стороны.
- Чувствуется тяжесть в пояснице. Больному становится хуже, если он длительное время стоит, много ходит.
- Больной тепло одевается, потому что ему очень холодно.
- Беспокоят сильные, схваткообразные поясничные боли. У деток почка расположена низко, поэтому у них еще появляются боли в животе.
- Повышается температура до 38 градусов. Чаще всего в вечернее время суток.
- Ночью учащается мочеиспускание.
- Повышается артериальное давление.
- Утром чувствуется слабость, резко ухудшается самочувствие, больной страдает от головной боли, плохого настроения.
- Отекает лицо, кисти, голени, стопы.
Отдельно стоит обратить внимание не лабораторные симптомы:
- Снижается гемоглобин.
- Повышаются лейкоциты в анализе мочи.
- Бактериурия.
- Повышение эритроцитов, особенно, если причиной заболевания является нефроптоз, мочекаменная болезнь.
- Биохимический анализ крови показывает снижение альбумину. В случае развития почечной недостаточности повышен креатинин и мочевина.
У вас наблюдаются такие симптомы? Не затягивайте с обследованием и терапией.