федеральное бюджетное учреждение здравоохранения Центр гигиены и эпидемиологии в Республике Марий ЭлЛабораторная диагностика коклюша. Преимущества и недостатки
Содержание:
Откуда берется коклюш и пути заражения
Проведенные исследования показали, что возбудителем инфекции является бактерия Бордетелла Пертусис. А вот источником только человек — уже заболевший или реконвалисцент, но носитель микробов.
Попадая в организм, инфекционные агенты оседают на тканях носоглотки и иных дыхательных структур. В процессе своей жизнедеятельности микробы вырабатывают опасные токсины. Именно они провоцируют воспаление и значительное раздражение тканей дыхательных путей. Внешне это представляется приступами изнурительной кашлевой деятельности.
Коклюш — антропонозное заболевание, заражаться могут только люди. Как правило, патология протекает в облегченной форме и потому симптоматика может быть расценена, как банальная простуда. К специалисту же человек будет обращаться в том случае, если ему не удается справиться с кашлем более 10—14 суток. Все это время он заражает окружающих, даже не подозревая об этом.
Вспышки регистрируются в детских организованных коллективах, где малыши тесно общаются друг с другом. Основной путь передачи бактерий — капельно-воздушный.
Принято считать, что для того, чтобы заболеть коклюшем, достаточно:
- находиться в одной комнате с больным коклюшем более 1—1.5 часов;
- непосредственно тесно контактировать с биоматериалом, насыщенным бордетеллами — слюной, выделениями из носовых проходов;
- разговаривать с тем, кто болен, на расстоянии менее одного метра.
Заразность многократно повышается, если все вышеперечисленные факторы совпадают.
Инкубационный период
В общей сложности, коклюш длится около 4 месяцев, включая все этапы. Болезнь развивается периодами, первый из которых: инкубационный. Это промежуток времени, когда возбудитель инфекции уже проник в организм, но внешне ничем не проявляется.
Чаще всего инкубационный период охватывает период в 5 дней. За это время патогенные бактерии заселяются на поверхности слизистых оболочек. После инкубационного периода следуют 3 стадии коклюша:
-
Продромальный (катаральный). Появляются первые тревожные признаки, сигнализирующие о начале болезни:
- першение в горле;
- покашливание;
- незначительный сухой кашель;
- субфебрильная температура;
- слабость;
- иногда насморк.
В таком состоянии больной может пребывать от 7 до 14 дней, главная особенность периода: навязчивый кашель чаще ночью и вечером, который постепенно нарастает. Лечение препаратами от сухого кашля в катаральную стадию безрезультатно.
-
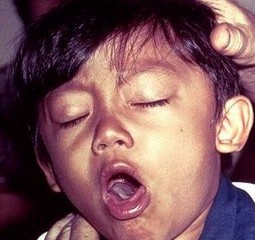
Этап спазматического кашля. Разгар коклюша, который длится от 3 до 6 недель. Начинается он на 2-3 неделе от начала первых признаков инфекции. Приступы кашля возникают внезапно, толчки идут друг за другом почти беспрерывно. Судорожные толчки кашля сменяют вдохи со свистом (напоминает кукареканье петуха), затем снова приступ кашля и вдох. За один приступ коклюшного кашля цикл может повторяться до 15 раз.
Внешний вид больного тоже меняется:
- кожа лица приобретает синий или красный цвет;
- набухают сосуды на голове;
- расширяются вены на шее;
- из-за нехватки кислорода глазные яблоки набухают;
- обильно текут слезы.
Кашель при коклюше часто сопровождается непроизвольным мочеиспусканием. Приступы очень интенсивные, ночью могут длится больше часа, часто заканчиваются рвотой. Состояние больного тяжелое: нарушен сон, теряется аппетит, появляется отдышка. Лицо приобретает одутловатость, веки опухают, бледнеет кожа лица.
- Выздоровление. Постепенно приступы коклюшного кашля заканчиваются. Уменьшается их выраженность, частота, увеличиваются промежутки между приступами. На стадии выздоровления исчезает риск остановки дыхания, восстанавливается сон. Но раздражительность и слабость на фоне кашля, который периодически доставляет дискомфорт, могут длиться до полугода.
Дети, которые перенесли вакцинацию АКДС, болеют коклюшем в стертой форме. Прививка уменьшает интенсивность проявлений коклюша: кашель неинтенсивный, но длительный, покашливание может преследовать ребенка дольше месяца.
 Ребенок, заболевший коклюшем не должен посещать детские учреждения минимум 5 дней, если он проходит лечение антибактериальными препаратами. Дети, не принимающие антибиотики, обязаны оставаться на карантине не менее 3 недель.
Ребенок, заболевший коклюшем не должен посещать детские учреждения минимум 5 дней, если он проходит лечение антибактериальными препаратами. Дети, не принимающие антибиотики, обязаны оставаться на карантине не менее 3 недель.
Взрослый или ребенок, который переносит атипичную форму болезни (без температуры и насморка) тоже являются переносчиками коклюша. Больной считается заразным с 1 по 25 день заболевания.
Механизм передачи инфекции
Возбудитель коклюша — грамотрицательная бактерия Bordetella pertussis. Этот микроорганизм быстро гибнет во внешней среде: через час под воздействием прямого солнечного света, а на холоде буквально за минуты. Поэтому заражение коклюшем происходит только при контакте с больным или носителем заболевания.
Наибольшая восприимчивость к патогенной бактерии отмечается у детей в возрасте от 1 до 7 лет. Инфицирование происходит во время беседы с больным или при чихании или кашле зараженного.
Немаловажно, насколько далеко человек находится от источника инфекции — болезнетворная бактерия не передается более чем на 2-3 метра. Наиболее опасны больные в первые 7 дней спазматического кашля
Вероятность заражения составляет 98-100%.
Палочка коклюша попадает в организм через носоглотку и гортань. Поселившись на слизистой оболочке, микроорганизм начинает производить токсины, которые провоцируют воспаление мелких бронхиол.
Характерный симптом коклюша — приступообразный кашель. Механизм его возникновения довольно сложен. Интоксикация коклюшной палочкой сопровождается высвобождениям специфических веществ: медиаторов воспаления. Кашель имеет признаки бронхиальной астмы и аллергии, поскольку он сухой, накатывает спазмами.
Из общего числа заболевших 95% — дети. Незрелость слизистых покровов дыхательных путей у ребенка объясняет частоту инфицирования коклюшем. Длительные интенсивные приступы кашля у детей грудного возраста пагубно влияют на полноценную вентиляцию легких, дыхательную функцию. У детей до 2 лет коклюш может привести в кратковременной остановке дыхания.
 Различают 3 формы коклюша:
Различают 3 формы коклюша:
- Типичная — болезнь развивается по классическому сценарию;
- Атипичная — больного периодически беспокоит только спазматический кашель без других клинических признаков;
- Носительство, когда человек не болеет, но распространяет бактерии коклюшной палочки.
Взрослые обычно болеют коклюшем в скрытой форме, без типичных симптомов болезни. Пациентам часто ставят ошибочные диагнозы, поэтому лечение проходит безрезультатно. У переболевших людей устанавливается иммунитет к коклюшу пожизненно.Заболеванию присуща сезонность: пик заболеваемости приходится на ноябрь и декабрь.
Как развивается заболевание
Возбудители паракоклюша распространяются по дыхательным путям. Благодаря адгезии (прилипанию, прикреплению) к клеткам реснитчатого эпителия макрофагам и нейтрофилам, паракоклюшные палочки способны выживать в дыхательных путях человека. Этому способствуют фимбрии (пили, микроворсинки), которыми покрыты бактерии, а также такой компонент бактерий, как волокнистый гемагглютинин.
Из-за поражения ресничек в дыхательных путях скапливается много густой слизи. Раздражая кашлевые центры, слизь становится причиной кашля.
Паракоклюшный токсин определяет клиническую картину заболевания — спазм бронхов. Токсин оказывает нейротоксическое действие, поражая афферентные волокна блуждающего нерва, импульсы по которым идут в дыхательный центр центральной нервной системы. В ответ возникает кашель, вначале обычный, а потом судорожный приступообразный.
Дерматонекротоксин и цитотоксин повреждают ткани. В зоне повреждения формируется кровоизлияние. Усиливающийся кровоток способствует притоку необходимых возбудителям питательных веществ и облегчению всасывания коклюшного токсина.
Благодаря наличию фермента гиалуронидазы бактерии способны проникать в глубокие слои тканей респираторного отдела. Гиалуронидаза разрыхляет межклеточные соединения, лецитиназа расщепляет фосфолипидный слой мембраны клеток, плазмокоагулаза способствует свертыванию плазмы.
Рис. 5. Вид возбудителей паракоклюша (компьютерная визуализация).
Клиника коклюша и паракоклюша
Инкубация: 3-14 (редко до 20) дней. Катаральный период — 12-15 дней; при иммунизации удлиняется; у детей первых месяцев сокращается;
Первые признаки коклюша и паракоклюша
Кашель, легкий насморк, субфебрильная температура, слабое нарушение самочувствия, феномен постепенного усиления кашля (феномен развития в течение 5—7 дней).
Спазматический период коклюша и паракоклюша
2—3 недели: серия кашлевых толчков; репризы; покраснение и отек лица; набухание век; высунутый язык; слезотечение, слюнотечение (нос, рот); рвота, дефекация, мочеиспускание (не всегда).
«Приступы коклюшного кашля нужно видеть один раз, т.к. ничего подобного больше нет» (Труссо).
Приступу предшествует аура: беспокойство; ребенок ищет опору и защиту у матери, няни, взрослого или у окружающих предметов.
Вне приступа: одутловатость лица; кровоизлияние в склеру; язвочка на уздечке (или нет — зубы).
Эквиваленты приступов: Филатовский вариант — «чихание»; форма Роже — апное с последующей рвотой.
Провокаторы приступа: сам врач, медсестра, персонал; эмоциональная встряска; механическое раздражение; кашель других детей; внешние раздражители.
Поражение органов и систем: легкие (бронхиты, ателектазы); сердце, сосуды (кровоизлияния, тахикардия, повышение АД, гипоксические изменения миокарда); нервная система (беспокойство, повышенная возбудимость, нарушение сна, энцефалопатия, судорожная готовность мимической мускулатуры); гематологические сдвиги (лейкоцитоз, гиперлейкоцитоз, лимфоцитоз, нормальная или замедленная СОЭ).
Классификация коклюша по тяжести: легкая форма (10-15 приступов в сутки); среднетяжелая (15-20 приступов); тяжелая (более 25 приступов).
Коклюш у привитых: легкое течение; чаще болеют старше 5 лет; редкость осложнений; редкость нарушение дыхания; часто рвота; сохраняется астматический синдром; снижение или исчезновение летальности; слабые гематологические сдвиги.
Осложнения: пневмонии (вирусные, бактериальные, комбинированные); энцефалопатия; пневмоторакс; медиастинальная и подкожная; пупочная и паховая грыжи; геморрагии различной локализации; отиты, стоматиты, пиелонефриты.
Лечение
Основная цель терапии — облегчить состояния пациента и уменьшить интенсивность приступов кашля. Задача усложняется тем фактом, что стандартные противокашлевые препараты не действуют на коклюшный кашель.
Для этих целей используются спазмолитики, поскольку возникновение сессии кашля связано с очагом возбуждения головного мозга. Детям назначают антигистаминные средства с успокоительным эффектом:
- Пипольфен;
- Супрастин;
- Дипразин.

Взрослым рекомендуется принимать Реланиум или Седуксен. Успокоительные средства нужно принимать 2 раза в день на ночь (детям и перед дневным сном). Врачи не советуют использовать в лечении коклюша Димедрол. Этот препарат сильно сушит слизистые оболочки, поэтому провоцирует усиление кашля.
Для разжижения вязкой мокроты необходимо принимать комбинированные препараты с отхаркивающим и муколитические эффектом. Среди них:
- Аскорил (разрешено детям от 3 лет);
- Мукодин (для взрослых и детей старше 2 лет);
- Суприма-Бронхо (можно давать детям после 3 лет);
- Вильпрафен (противопоказан детям до 14 лет).
Антибактериальная терапия в периоде спазматического кашля не имеет смысла. Уничтожение палочки коклюша целесообразно на катаральном этапе, к моменту разгара заболевания бактерии покидают организм, оставляя в нем токсины.

Если коклюш диагностирован в первые 10 дней заболевания, возможно назначение антибиотиков из группы цефалоспоринов (Цефикс, Цефазолин), макролидов (Сумамед) или пенициллинов с клавулановой кислотой (Амоксиклав, Флемоклав).
Очень важен режим дня больного. Если позволяет состояние, желательно проводить время на свежем воздухе, совершать короткие 20-минутные прогулки. Если у пациента недостаточно сил для прогулки, необходимо регулярно проветривать помещение. В комнате должно быть прохладно (+20°С), влажность — не меньше 50%.
При тяжелом течении болезни нелишним будет назначение глюкокортикоидных гормональных средств на 2-3 день заболевания — препараты увеличивают промежутки между приступами и снижают интенсивность кашлевых толчков. В период реабилитации взрослым и детям назначаются витаминные комплексы, включающие микроэлементы, минералы, витамины группы В и С.
 В разгар коклюша на больных нельзя кричать, сердиться, ругать, ведь любая психоэмоциональная травма может повлечь приступ кашля.
В разгар коклюша на больных нельзя кричать, сердиться, ругать, ведь любая психоэмоциональная травма может повлечь приступ кашля.
Процент увеличения числа детей, заболевших коклюшем, обусловлена низкой вакцинацией среди населения. А ведь профилактическая вакцина помогает уберечь ребенка (а в будущем взрослого) от тяжелых последствий коклюша. Привитые люди болеют либо в легкой форме, либо не болеют вообще.



Эпидемиология коклюша
Источником инфекции является больной человек (антропонозная инфекция). В настоящее время бактерионосительство бордетеллы не доказано. Период заразительности длится с 1 по 25 день заболевания.
 Традиционно коклюш называют «детской инфекцией» т.к. фактически 95% случаев заболевания выявляется у детей, а всего лишь 5% у взрослых. Однако имеются сведения, что реальное число случаев заболеваний у взрослых выше, чем в данных официальной статистики. Это связано с тем, что врачи слабо настороженны при обследовании взрослого человека, ввиду своих предубеждений о подверженности этой инфекции именно детей. К тому же, у взрослых заболевание протекает в стертой форме, под маской ОРЗ, что затрудняет диагностику.
Традиционно коклюш называют «детской инфекцией» т.к. фактически 95% случаев заболевания выявляется у детей, а всего лишь 5% у взрослых. Однако имеются сведения, что реальное число случаев заболеваний у взрослых выше, чем в данных официальной статистики. Это связано с тем, что врачи слабо настороженны при обследовании взрослого человека, ввиду своих предубеждений о подверженности этой инфекции именно детей. К тому же, у взрослых заболевание протекает в стертой форме, под маской ОРЗ, что затрудняет диагностику.
Наибольшее количество случаев заболевания регистрируется в возрастной группе до 1 года. Это связано с незавершенным курсом вакцинации у младенцев этого возраста и высокой их восприимчивостью. Младшие школьники также являются группой риска: поствакцинальный иммунитет к 5-7 годам значительно ослабевает, поэтому среди детей этой возрастной группы накапливается много не иммунных, поддерживающих циркуляцию возбудителя.
Механизм передачи коклюша – аэрозольный, путь передачи – воздушно-капельный.
Возбудитель коклюша массивно выделяется в окружающую среду при кашле. При судорожном коклюшном кашле образуется крупнодисперсная аэрозоль, которая быстро оседает в радиусе 2 метра. Способность к проникновению в дыхательные пути мала: частицы слюны и мокроты задерживаются в верхних дыхательных путях, где не может реализоваться инфекционный процесс. Поэтому для заражения коклюшем необходим очень длительный и тесный контакт.
 Устойчивость в окружающей среде низкая. Палочка коклюша быстро погибает под воздействием ультрафиолетовых лучей и нагревания (при температуре 50 градусов погибает в течение 30 минут), быстро инактивируется действующими дезинфицирующими растворами. В высохшей мокроте на предметах обихода погибает довольно быстро, а во влажной может сохранять жизнедеятельность несколько дней. Сезонность: осенне-зимняя с пиком в ноябре-декабре.
Устойчивость в окружающей среде низкая. Палочка коклюша быстро погибает под воздействием ультрафиолетовых лучей и нагревания (при температуре 50 градусов погибает в течение 30 минут), быстро инактивируется действующими дезинфицирующими растворами. В высохшей мокроте на предметах обихода погибает довольно быстро, а во влажной может сохранять жизнедеятельность несколько дней. Сезонность: осенне-зимняя с пиком в ноябре-декабре.
Иммунитет после болезни напряженный и стойкий. Возможно повторное инфицирование при иммунодефиците, но такие случаи требуют лабораторного разбирательства.
Актуальность заболевания
Коклюш является вакциноуправляемой инфекцией. В конце 90-х гг. 20 века начался постепенный рост заболеваемости коклюшем, а в настоящее время рост уровня заболеваемости неуклонен. Так, показатель заболеваемости в Российской Федерации в 2015 году составил 4,42 случая на 100000 населения, в 2014 г. – 3,23 на 100000, в 2012 г. – 3,15 на 100000. В 2014 году зарегистрирован 1 случай летального исхода.
Причины роста заболеваемости коклюшем:
- генетические изменения в популяции возбудителя коклюша. Согласно данным лабораторных исследований, проводимых в России в период с 2000 – 2010 гг., установлено: при сравнении структуры гена, кодирующего коклюшный токсин, у коллекционных штаммов 50 х гг. и современных микроорганизмов, выявлены новые «невакцинные» участки гена, способствующие усиленной продукции коклюшного токсина и повышенной вирулентности бактерии;
- превалирование использования в последние годы бесклеточной вакцины АКДС, которая обладает менее выраженной иммуногенностью по сравнению с цельноклеточной. Бесклеточная вакцина защищает от манифестации заболевания, но не предотвращает распространение возбудителя среди восприимчивых лиц;
- нарастающая «прививочная неграмотность» среди медицинских работников и населения, которая стимулирует отказ от вакцинации и порождает беспочвенные мед. отводы от прививок;
- совершенствование методов диагностики заболеваний.
Следует также отметить, что истинные цифры числа заболеваний могут значительно превышать статистические, т.к. в реальности диагностировать коклюш удается не всегда: болезнь может протекать атипично, симптоматика может быть схожа с паракоклюшем, в небольших городах отсутствуют современные способы диагностики.
Лечение коклюша у взрослых
Лечение коклюша у взрослых принципиально не отличается от лечения данной патологии у детей. Лечение коклюша у взрослых на первом этапе направлено на борьбу с возбудителями заболевания и купированием острых проявлений. На втором этапе проводится профилактика развития бактериальных осложнений.
ССЫЛКИ ПО ТЕМЕ
- Что такое коклюш?
- Коклюш: симптомы и признаки заболевания
- Лечение ОРВИ у взрослых: современные препараты
- Что такое вакцина АКДС?
- Все про антибиотики для детей
- Все про кашель при беременности
- Ревакцинация АКДС
- Что такое паракоклюш
Статьи раздела «Коклюш»
- Современные методы лечения коклюша у детей и взрослых
Самое популярное
- Все о грибке стопы: симптомы и эффективное лечение современными препаратами
- Грибок кожи головы: как распознать и лечить
- Симптомы и лечение грибка ногтей на руках (онихомикоза)
- Польза и вред кишечной палочки
- Как лечить дисбактериоз и восстановить микрофлору
Статьи раздела «Коклюш»
- Все о паракоклюше
О микробах и болезнях 2019
Серологические анализы на коклюш
Поскольку прямые методы исследования (бактериологический и ПЦР) дают результаты только на ранних стадиях развития заболевания, при сроке более 3 недель от заражения используются серологические методы — анализы на антитела к коклюшу. Основная их цель — выявить наличие иммуноглобулинов IgM в крови и IgA в слизи.
 Эти антитела сохраняются в крови на протяжении нескольких месяцев после начала заболевания; через месяц после заражения образуются иммуноглобулины IgG, сохраняющиеся в течение нескольких лет и позволяющие определить, переболел ли пациент коклюшем в прошлом.
Эти антитела сохраняются в крови на протяжении нескольких месяцев после начала заболевания; через месяц после заражения образуются иммуноглобулины IgG, сохраняющиеся в течение нескольких лет и позволяющие определить, переболел ли пациент коклюшем в прошлом.
Основные серологические методы исследования (РПГА, РА, РНГА) применяются также для эпидемиологического анализа. Диагностический титр при реакции пассивной гемагглютинации у непривитого ребенка, не перенесшего коклюш в прошлом — 1:80. У привитых и взрослых пациентов титры считаются диагностическими при нарастании в 4 раза.
Иммуноферментный анализ на иммуноглобулины IgM и IgA — это более современный метод анализа на коклюш у детей и взрослых.
Интерпретировать положительные (+) и отрицательные (-) результаты можно следующим образом:
| IgM | IgA | IgG | Расшифровка |
|---|---|---|---|
| — | — | — | коклюш не обнаружен |
| — | — или + | — или + | протекающее заболевание |
| — | + | — или + | коклюш перенесен недавно |
| — | — | + | коклюш перенесен давно или была проведена иммунизация |
Экспресс-анализы на антигены
Существует два метода анализа, позволяющие диагностировать коклюш в сжатые сроки:
- Иммунофлюоресцентный. Обнаруживает корпускулярные антигены в слизи на стенке глотки. Результат доступен уже через 2–6 ч.
- Латексная микроагглютинация. Выявляет антигены B. pertussis в течение 30–40 мин.
ПЦР также является быстрым методом анализа; его недостатком является невозможность применения на поздних сроках заболевания. Экспресс-диагностика коклюша у детей позволяет ускорить постановку диагноза и начало лечения, а также повысить процент лабораторных подтверждений коклюша.



Патогенез коклюша
Время от попадания коклюшной палочки в дыхательные пути до первых появлений симптомов (инкубационный период) составляет от 3 до 14 дней.
В крови возбудитель не появляется. Процесс размножения длится 2-3 недели и сопровождается активной выработкой экзотоксинов – внеклеточной аденилатциклазы и коклюшного токсина. Коклюшный токсин крайне негативно влияет на дыхательную, сердечную, иммунную и нервную системы. Возникает появление выраженного бронхоспазма, сужения сосудов, которое приводит к увеличению артериального давления, значительно угнетается клеточное звено иммунитета.
 После окончания цикла размножения бордетеллы разрушаются и из клеток выходит большое количество факторов патогенности. Наступает предсудорожный катаральный период, длящийся 10-13 дней (чем он короче, тем хуже прогноз). Слизистая оболочка некротизируется, разрушается, могут появиться язвы. Формируются пробки гнойной мокроты, закупоривающие просвет бронхов и альвеол, что может способствовать их спадению.
После окончания цикла размножения бордетеллы разрушаются и из клеток выходит большое количество факторов патогенности. Наступает предсудорожный катаральный период, длящийся 10-13 дней (чем он короче, тем хуже прогноз). Слизистая оболочка некротизируется, разрушается, могут появиться язвы. Формируются пробки гнойной мокроты, закупоривающие просвет бронхов и альвеол, что может способствовать их спадению.
Непрекращающееся воздействие на рецепторный аппарат дыхательных путей токсинов бактерий приводит к повышенной возбудимости блуждающего нерва. Нервные импульсы постоянно поступают в продолговатый мозг, в результате чего появляется очаг возбуждения дыхательного центра – доминанта.
Вследствие этого кашлевой рефлекс становится самоподдерживающимся и не требует участия бактерий. Кашель становится спастическим и судорожным, характерным именно для коклюша. Он может появляться от любых раздражителей: боль, прикосновение и др. Наступает период судорожного спазматического кашля, который длится у привитых 1-1,5 недели, а у непривитых до 6 недель.
Так как рядом с дыхательным центром находятся многие другие важные центры регуляции жизнедеятельности, возбуждение, распространяясь на них, вызывает и рвоту, и скачки артериального давления, и спазмы мышц лица и тела.
 После судорожного кашля постепенно наступает период выздоровления, который длится от 2 недель до 6 месяцев, в зависимости от иммунного статуса и осложнений.
После судорожного кашля постепенно наступает период выздоровления, который длится от 2 недель до 6 месяцев, в зависимости от иммунного статуса и осложнений.
Токсины коклюшной палочки оказывают негативное влияние на кишечную флору и перистальтику кишечника, что приводит к дисбактериозу и диарее. Известно, что вторичное иммунодефицитное состояние при коклюше обусловлено апоптозом иммунных клеток. Это объясняет частое присоединение хламидийных, микоплазменных пневмоний и бронхитов, развитие обструкции бронхов.



Степени тяжести и меры диагностики
Существует еще одна классификация коклюша – по степени тяжести патологического процесса. Согласно ей, можно поделить недуг на три вида:
- Легкий по течению характеризуется удовлетворительным состоянием больного. Количество приступов в этом случае не превышает 15. Не наблюдается непроизвольного мочеиспускания и рвоты.
- Приступов кашля при коклюше средней тяжести наблюдается около 25. Каждый заканчивается рвотой, в редких случаях они проходят без нее. Больной ощущает слабость и теряет аппетит.
- При тяжелой разновидности патологии появляются судороги, нарушение функций дыхательной системы и цианоз кожных покровов лица. В сутки может быть зафиксировано до 50 приступов.
- ложный круп;
- пневмония;
- астма;
- гнойный отит;
- кровотечения из носа;
- плеврит;
- трахеобронхит;
- бронхиолит;
- бронхит.
Наиболее опасным осложнением является энцефалопатия, которая развивается из-за кислородного голодания мозга. Во время приступов кашля, кислород в мозг поступает в минимальных количествах, что приводит к спутанности сознания и судорогам. Но более частыми осложнениями являются: паховая или пупочная грыжа, выпадение прямой кишки. Это связано с тем, что спазмы при кашле отражаются на состоянии всего организма, вызывают сокращение мышц таза, пресса и груди.
Как правило, при подозрении на коклюш врач уточняет у больного: был ли контакт у него с инфицированными людьми. Если он зафиксирован был, то диагностика носит лишь уточняющий характер. Обязательно больным приходится сдавать:
- бакпосев с задней стенки горла;
- общий анализ крови;
- анализ мочи.
Осложняются исследования тем, что палочку, вызывающую коклюш, в ходе них обнаружить достаточно трудно – на это уходит 5-7 дней. Но сделать это необходимо, так как недуг нудно дифференцировать от вирусной пневмонии или аденовирусной инфекции. Симптоматика этих патологий сходна, но подход к лечению различен.
Во время диагностики, различным образом подходят к детям и взрослым. Ребенок до 14 лет с спазматическим кашлем, вне зависимости от вакцинации, дважды проверяется на присутствие бактерии Bordetella pertussis. В коллектив он допускается только в том случае, если оба анализа отрицательны. До получения результатов, ребенок должен быть изолирован.
Лечение коклюша проводится амбулаторно. В стационар отправляют лишь новорожденных, грудных детей до года и людей с тяжелым течением недуга (если приступы сопровождаются судорогами и остановками дыхания). Лечение направляется на смягчение интенсивности приступов, но при нем не используются традиционные противокашлевые препараты, так как они в этом случае бессильны. На стадии реабилитации необходимо использовать витаминные комплексы
Важно также беречь психоэмоциональное состояние больного, не ругать его и не беспокоить, так как это может спровоцировать очередной приступ кашля