Флегмона новорожденных детейконсервативное и хирургическое лечение
Содержание:
Методы профилактики
Флегмону, как и любое другое заболевание, можно предупредить
Особенно важно соблюдать меры профилактики людям, которые находятся в зоне риска, с такими медицинскими диагнозами, как ВИЧ, СПИД, туберкулез, сахарный диабет. Основная профилактика заключается в предупреждении травм кожи
При наличии гнойных очагов в организме, особенно в ротовой полости (кариес, гнойные абсцессы на деснах), их необходимо своевременно лечить, предупреждая дальнейшее развитие и разрыв гнойных очагов. При ранении кожи места порезов необходимо сразу обрабатывать антисептическими растворами. Особо аккуратным нужно быть с приготовлением рыбы. Укол костью может привести к развитию рожистого воспаления, которое на фоне ослабленного иммунитета несет риск образования флегмоны.
Учитывая стремительное развитие гнойного воспаления, обращаться к врачу необходимо незамедлительно, если кожа на месте пореза в течение суток стала красной, место вокруг раны стало опухать, болеть, появился жар, и поднялась температура.
Использовать методы народной медицины можно только с разрешения лечащего врача, при точно установленном диагнозе. Как правило, различные отвары на основе лечебных трав используются в виде компрессов в реабилитационный период и только в качестве дополнительного средства для быстрейшего заживания.
Категории
- Отеки у беременных
- Отеки у детей
-
Отеки в области
- Головы
- Лица
- Глаз
- Рта
- Горла
- Шеи
- Рук
- Ног
- Туловища
- Общие отеки
Прогноз лечения и профилактика
При своевременном обращении за медицинской помощью заболевание полностью излечивается. Проблемы могут возникнуть, если пациент предпочитает проводить терапию самостоятельно в домашних условиях. Флегмона может достаточно быстро разрастаться, инфекция будет переходить на соседние ткани. Нередко развиваются такие осложнения, как сепсис, рожа, лимфаденит, гнойный менингит. Во многих случаях заболевание заканчивается смертью пациента.
Предупреждение флегмоне заключается в своевременном лечении любых воспалительных процессов в организме, правильной обработке ран и ссадин. Большое значение имеет укрепление защитных сил организма -0 полноценное питание, здоровый сон, умеренные физические нагрузки.
При появлении первых же признаков флегмоны, стоит незамедлительно обратиться к специалисту.
Клинические проявления
Особенности анатомического строения кисти человека предопределяют следующие проявления гнойного заражения:
- Оно распространяется в подкожную клетчатку пальцев;
- Затрагивает область предплечья;
- Проникает вглубь на пястные кости;
- Разрушает ладони с внутренней или тыльной стороны.
Радиус воспаления не имеет четких границ. Чем больший участок флегмоны, тем сильнее выражены его симптомы. Так, пациент может испытывать сильную боль при прикосновении к гнойной ране, наблюдать покраснение кожи, ее вздутие на кисти, испытывать зуд или повышение температуры тела. Выделение гноя может быть самопроизвольным, что принесет дополнительные осложнения, так как вскрытие гнойника – это фактически начало нового более острого процесса нагноения.
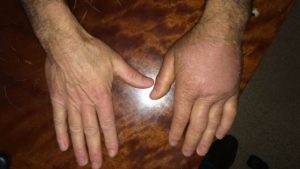
Посттравматическая флегмона левой кисти
Важность своевременной помощи
Самая большая проблема в лечении гнойных воспалений – это их несвоевременность, запущенность, ведь большинство людей, столкнувшихся с флегмоной на кисти, не обращаются за медицинской помощью, иногда даже из-за отсутствия возможности посещения опытного и квалифицированного врача вне места своего проживания. Именно об этом свидетельствует обращение жителя Ростовской области, который обратился за помощью по лечению флегмоны левого пальца. После получения травмы щепкой, он первоначально посетил Центральную Районную Больницу по месту своего жительства, где хирургом было принято решение о лечении пациента консервативными методами, включающими оперативное вмешательство. Было проведено вскрытие гнойника с дренированием его жидкости. Однако через неделю после операции пациенту вновь пришлось обратиться за помощью, было произведено вторичное вскрытие нового очага гнойного поражения на одном пальце левой кисти.
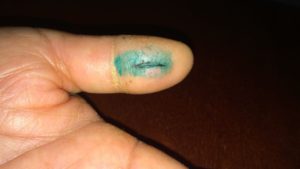
Посттравматическая флегмона левой кисти
Запись на прием к опытному специалисту
Этот пример доказывает важность правильного лечения заражения и выбора опытного врача, способного провести успешное лечение. Благодаря возможностям современной техники становится возможным проведение медицинских консультаций удаленно с дипломированными специалистами, профессорами ведущего медицинского центра по телефону: 8-918-55-44-698, при помощи онлайн – общения по скайпу
Возможен обмен фотографиями, документами по вашему заболеванию по Whatsapp или Viber или при помощи электронной почты. Нет ничего невозможного! Даже если вы находитесь за пределами области и не можете приехать лично, мы сумеем помочь вам в решении вашей проблемы!
Если вам тяжело определиться с выбором лечащего врача, то мы вам обязательно поможем, звоните по телефону: 8-918-55-44-698
Запись на консультацию и прием к специалисту проводится по телефону: 8-863-294-46-98
Почему возникает флегмона
Возбудитель воспалительного процесса на жировой клетчатке — золотистый стафилококк, который проникает в организм через раны и ссадины на поверхности кожи, которые не были своевременно и правильно обработаны. Помимо золотистого стафилококка спровоцировать накопление гноя могут и другие патогенные микроорганизмы, в том числе и стрептококки.
В зависимости от вируса, который вызвал воспаление, флегмона может иметь быстрый инкубационный период (до 1 суток) или развиваться долго, в течение нескольких недель. Наибольшую опасность для человека представляет рожистое воспаление, вызванное проникновением в организм анаэробных бактерий, жизненный цикл которых проходит без участия кислорода. Способы занесения патогенных вирусов — укусы животных, уколы рыбьими костями во время приготовления пищи. Флегмона имеет хроническую форму при заражении дифтерийной или паратифозной палочкой. Данный вид гнойного воспаления встречается редко.
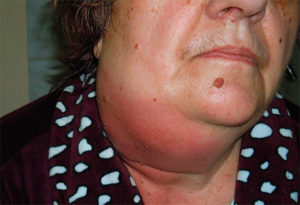 подчелюстная флегмона
подчелюстная флегмона
Что такое флегмона — самостоятельная болезнь или симптом? Скопление гноя на жировой клетчатке может возникать самостоятельно, но в некоторых случаях является следствием других воспалительных процессов. В определенных ситуациях флегмона развивается по причине прорыва гнойных очагов в ротовой полости, при проникновении гноя в мягкие ткани во время разрыва абсцесса или карбункула (например, флегмона плеча).
Не у каждого человека при уколе костью рыбы или от укуса животного возникает флегмона. Немаловажную роль играет состояние иммунной системы. Чрезмерное употребление алкогольных напитков, наркотических средств, наличие хронических заболеваний (в особенности сахарного диабета) являются факторами, усиливающими риск возникновения воспалительного процесса. В группу риска попадают люди с диагнозом ВИЧ, СПИД, туберкулез, с заболеваниями кровеносной системы.
Диагностика
Поверхностные формы флегмон не представляют трудностей в диагностике. На основании осмотра и обнаружения гиперемированного участка тела, отёчности, флюктуации, повышения общей температуры, озноба, одышки и т.д. врач без сомнений может верифицировать данный диагноз.
В сомнительных случаях допускается проведение пункции (прокола) поражённого участка и дальнейшее микроскопическое исследование. Данная манипуляция проводится крайне редко из-за опасности возникновения септических осложнений. После пунктирования обязательно осуществляется проверка флоры на чувствительность к антибиотикам.
Лабораторная диагностика:
- Общий анализ крови: наблюдается выраженный лейкоцитоз со сдвигом влево (нейтрофилёз), ускорение СОЭ.
- Биохимический анализ крови: в зависимости от тяжести течения может наблюдаться снижение общего белка крови, повышение общего билирубина, признаки снижения фильтрационной функции почек (повышение креатинина), появление фибриногена «В», белков острой фазы воспаления.
- Общий анализ мочи: при значительном поражении в моче обнаруживаются лейкоциты и эритроциты.
- Для диагностики полостных форм флегмоны используются графические методы исследования.
- Ультразвуковое исследование (УЗИ) — наиболее быстрый и оптимальный вариант, т.к. позволяет наблюдать воспалительный очаг в динамике. При УЗИ обнаруживается скопление жидкости в анатомических полостях, клетчаточных пространствах брюшной полости (забрюшинном, околопочечном, параректальном и т.д.)
- Компьютерная томография — рентгенологическое исследование методом послойных снимков. Используется при глубокой локализации флегмон.
Флегмона кисти
Флегмона кисти определяется как гнойное воспаление поверхностных или глубоких мягких тканей кисти без ограничения распространения воспалительного процесса. Провоцирующим фактором развития флегмоны кисти считается неспецифическая гноеродная микрофлора, которая попадает в ткани кисти разными способами.
Первичный гнойный очаг может располагаться проксимальнее тканей кисти, при этом патогенные микроорганизмы по межфасциальным влагалищам проходят в толщу мягких тканей кисти, развивая в них воспалительный процесс. Флегмона кисти может являться осложнением панариция, а также различных воспалительных заболеваний кожного покрова на руке. Травматическое повреждение тоже может представляться причиной развития флегмоны кисти.
Различают флегмоны пространства тенара и гипотенара, межпальцевые, центральные, преапоневротические и субапоневротические.
Подкожные флегмоны развиваются из-за присоединения гнойного процесса к имеющейся мозоли. Ее травматизация представляется отличными входными воротами для большого количества патогенных микроорганизмов. Помимо этого, развитию гнойно-воспалительного процесса способствует анатомическое строение фасций кисти и подкожной клетчатки.
Флегмоны межпальцевых промежутков определяются, как следствие подкожных панарициев на пальцах. По ходу подкожно-жировой клетчатки воспалительный процесс имеет распространение на межпальцевой промежуток и основание пальца.
Флегмоны пространств фасциальных тенара и гипотенара считаются осложнением подкожных панарициев или тендовагинитов 1,2 и 4 пальцев кисти. Последние появляются при травме области тенара и гипотенара. Но флегмоны гипотенара считаются редким явлением.
Клиническими признаками флегмоны кисти являются: отек тканей и гиперемия кожного покрова над воспалительным очагом, сильный болевой синдром, который резко усиливается при шевелении кистью и прощупывании пораженного участка. Очень часто у пациентов наблюдается общее недомогание, при больших флегмонах присоединяется повышение температуры тела до субфебрильных цифр.
Флегмоны кисти требуют также хирургического вмешательства, специфика которого может отличаться по местам локализаций флегмон.
Терапия послеоперационного периода направлена на профилактику рецидивов флегмоны. Потому рекомендовано назначение антибактериальных лекарственных препаратов, а также ежедневные перевязки раневой полости с дренированием их антисептическими растворами и растворами антибиотиков.
Методы терапии
Флегмона — опасное заболевание, которое на запущенных стадиях может стать причиной сильных внутренних кровотечений. В отдельных случаях, когда происходит интоксикация организма с расслойкой артерий, флегмона может стать причиной летального исхода. Перед тем как лечить флегмону, необходимо определить ее вид и стадию развития. Основные методы диагностики — пальпация воспаленной области, изучение анамнеза пациента, его опрос на жалобы и симптомы. В некоторых случаях необходим анализ крови, который покажет степень выраженности воспалительного процесса по количеству лейкоцитов в биологическом материале.
На сегодняшний день единственный метод лечения флегмоны — хирургическая операция, во время которой воспалительный очаг вскрывается, и все содержимое выбирается наружу. Чтобы предотвратить формирование вторичного абсцесса, гной тщательно вычищается из раны. Избежать операции можно только при своевременном обращении к врачу, на начальной стадии образования флегмоны.
Ранняя стадия гнойного воспалительного процесса лечится с помощью тепловых компрессов и специальных мазей, которые способствуют формированию одного очага для выхода гноя наружу. В качестве тепловых компрессов используются грелки, нанесение ртутной мази на пораженный участок кожи (наложение повязки по методу Дубровина).
В отдельных случаях используется дополнительный терапевтический метод для ускорения процесса выхода гноя наружу — УВЧ-терапия. УВЧ — ультравысокочастотная терапия, которая подразумевает воздействие на воспаленные участки магнитным полем. Применять одновременно УВЧ-терапию и нанесение ртутной мази категорически запрещено.
Удаление флегмоны
Созревший воспалительный очаг, который начинает распространяться по соседним здоровым тканям, подлежит немедленному удалению хирургическим путем. Основное показание к операции — поднятие температуры тела, в таких случаях удалению подлежит рожистое воспаление и на начальных стадиях. Разрез очага с гноем с дальнейшей установкой дренажа способствует немедленному уменьшению воспаления, снятию отечности тканей, купированию симптомов интоксикации организма.
https://youtube.com/watch?v=5ly5IUNH6fw
Операция по вскрытию флегмоны проводится только с использованием общего наркоза, с нанесением полостного разреза кожи. Для полного извлечения содержимого врачу необходимо глубоко рассечь как поверхностные ткани, так и глубокие. Когда весь гной извлекается, образовавшуюся полость, в которой находился абсцесс, тщательно промывают специальными антисептическими растворами, устанавливается дренаж. Он представляет собой резиновую трубку, которая может иметь разный диаметр и длину в зависимости от глубины раны.
После удаления гноя и установки дренажа рана закрывается повязкой, на которую наносится гипертонический раствор или мази, растворяющиеся водой и содержащие антибиотики (Левомеколь, Левосин). Использовать мази, которые имеют вазелиновую основу и предназначаются для выхода гноя на поверхность (мазь Вишневского, Тетрациклиновая), сразу после проведения операции не рекомендуется, так как они препятствуют оттоку содержимого раны.
Формы воспаления
 При развитии флегмоны воспалительный процесс проходит несколько этапов формирования. Начальная стадия — серозная. При серозной флегмоне под кожей происходит формирование и накопление жидкости — экссудата, в клетки жировой ткани проникают лейкоциты. Жировая клетчатка приобретает форму студня, полностью пропитываясь экссудатом. Происходит постепенное распространение воспаления на здоровые участки мягкой ткани. Если на данном этапе не было проведено лечение, флегмона переходит в следующую стадию, гнилостную или гнойную. Это зависит от того, какой вид патогенной микрофлоры привел к воспалению.
При развитии флегмоны воспалительный процесс проходит несколько этапов формирования. Начальная стадия — серозная. При серозной флегмоне под кожей происходит формирование и накопление жидкости — экссудата, в клетки жировой ткани проникают лейкоциты. Жировая клетчатка приобретает форму студня, полностью пропитываясь экссудатом. Происходит постепенное распространение воспаления на здоровые участки мягкой ткани. Если на данном этапе не было проведено лечение, флегмона переходит в следующую стадию, гнилостную или гнойную. Это зависит от того, какой вид патогенной микрофлоры привел к воспалению.
Гнойная форма провоцирует гистолиз (при котором ткани расплавляются и наполняются гноем). По причине гистолиза начинает накапливаться жидкость, она может быть зеленоватой, мутно-белой или желтой. Гнойный тип новообразования может привести к язвам и свищам. Без своевременного лечения воспаление гнойных масс распространяется на здоровые ткани, хрящи и кости. На данном этапе развития воспалительного процесса мышцы становятся рыхлыми, полностью окружаются гноем, становятся на вид серо-грязными. Внутренние кровотечения отсутствуют.
Гнилостная форма флегмоны характеризуется стремительным заражением мягких тканей, которые начинают разрушаться, запах от них исходит неприятный. Ткани становятся коричневатыми или зеленоватыми, по консистенции они скользкие и рыхловатые. При дальнейшем развитии флегмоны мягкие ткани превращаются в сплошную жидкую массу. Основной симптом гнилостной формы воспаления — сильнейшая интоксикация организма со стремительным ухудшением состояния пациента.
Флегмона некротической формы — это отмирание разрушенных мягких тканей, которые полностью поражены гнойными массами. Если ткани не расплавляются самостоятельно, организм начинает отторгать их. На данном этапе развития флегмоны воспалительный процесс начинает локализоваться, образовываются множественные очаги абсцесса, которые можно вскрыть самостоятельно. При слишком большом скоплении гнойных масс, которые находятся глубоко под кожей, необходимо их хирургическое вскрытие с установкой дренажа.
Анаэробная — тяжелейшая стадия флегмоны, при которой гнойные массы заражают соседние здоровые ткани, приводя к их отмиранию, выделяется газ. Ткани имеют зловонный запах, темно-серый цвет. Если надавить на флегмону, слышен хруст, с которым лопаются газовые пузыри. Кожа, окружающая очаг воспаления, становится мягкой и рыхлой, покраснение отсутствует.
Возможные осложнения
Флегмона — крайне опасное состояние организма, которое без правильного лечения может привести к сильнейшей интоксикации и отмиранию больших участков мягких тканей. Для хронической флегмоны характерным является отсутствие ярко выраженной симптоматики. Медленный рост патогенной микрофлоры позволяет организму бороться с воспалением. В период обострения под кожей возникает уплотнение, вызванное скоплением инфильтрата, который деревенеет. Кожа вокруг воспаления становится синеватой.
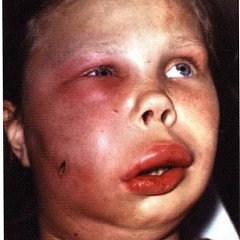
Особую опасность представляет развитие флегмоны на лимфоузлах. Данное состояние чревато развитием тромбов, сепсисом. Если воспалительный процесс не был леченный до конца, и на мягких тканях осталось небольшое количество гноя, может возникнуть повторный гнойный абсцесс. Флегмона, возникающая на лице, может привести к менингиту гнойной формы.
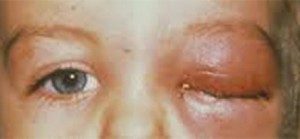 флегмона века
флегмона века
При дальнейшем развитии флегмоны, во время которого поражаются здоровые ткани, может возникнуть артрит гнойной формы, плеврит, остеомиелит. Наиболее тяжелым осложнением является развитие гнойного артериита, при котором происходит воспаление стенок больших кровеносных сосудов — артерий, вследствие чего сосуд начинает расслаиваться и распадаться. Данный патологический процесс может привести к сильным внутренним кровотечениям.
Симптомы болезни Флегмона
В случае если у Вас появилась высокая температура или другие чрезвычайные симптомы, возможно, что для избавления организма от инфекции также необходимо более агрессивное лечение. В некоторых случаях может потребоваться госпитализация для осуществления внутривенного введения антибиотиков и осуществления наблюдения на наличие признаков улучшения.
- Флегмона тыльной стороны. Бактерии попадают в организм через поврежденные кожные покровы или через мышцы, если в них присутствуют гнойно-воспалительные процессы. При флегмоне стопы с тыльной стороны происходит сильное покраснение кожи, она приобретает нездоровый блеск. Нога начинает отекать и увеличивается в размере. При отсутствии правильного лечения гной может распространиться на здоровые ткани организма
- Подкожная. Данный тип развивается в результате повреждения большой площади кожных покровов. В процессе развития заболевания кожа локально краснеет и опухает, появляются болезненные ощущения, которые нарастают, если заболевание не лечить. Эту разновидность очень легко отличить от других видов. В запущенных случаях может произойти самопроизвольное вскрытие гнойной полости. На другие здоровые ткани инфекция из этой области распространяется крайне редко.
- Медиальная. Это один из видов, тяжело поддающихся диагностированию. Очень часто при отсутствии должного лечения инфекция распространяется на большую площадь здоровых тканей. Отличить эту флегмону от других можно по припухлости на стопе. При медиальной она ярко выражена. Если боли при заболевании начали усиливаться, это может свидетельствовать о том, что гной и инфекция начали распространяться и пошли в более глубокие слои тканей.
- Латеральная. Выявить этот вид тоже достаточно сложно, особенно на начальных стадиях ее развития. Заболевание очень быстро поражает здоровые ткани. Поставить диагноз довольно трудно, так как при такой флегмоне симптомы крайне скудны. При ней не опухает нога, не развиваются отек и покраснение. Боль в пораженном месте, усиливающаяся при надавливании или ходьбе, часто бывает единственным симптомом болезни. Болезненные ощущения обычно не сильно выражены, так как ноги человека покрыты довольно толстой кожей, к тому же в этой части тела не так уж много нервных окончаний.
Вы здесь
Главная » Хирургическая стоматология » Воспалительные процессы челюстно-лицевой области » Флегмоны и абсцессы челюстно-лицевой области и шеи
Гнилостно-некротическая флегмона дна полости рта, или ангина Людвига
В 1836 г. штутгартский врач Людвиг описал особую разновидность флегмоны дна полости рта, отличительным признаком которой является некроз тканей при отсутствии гноя. Вместо гноя наблюдается скопление небольшого количества ихорозной жидкости цвета мясных помоев.
Клиника. Процесс чаще всего начинается в подчелюстной области, а затем быстро переходит на дно полости рта. Появляется плотная деревянистая опухоль, глотание становится несколько болезненным, затрудненным. В большинстве случаев отмечается озноб, общее недомогание, температура не всегда сразу доходит до высоких цифр, первые 1—2 дня она может оставаться в пределах 38°. Затем все явления начинают прогрессировать. Воспалительная припухлость распространяется на оба подчелюстных треугольника и подподбородочную область.
Образовавшийся плотный инфильтрат спускается на шею, сосредоточиваясь у подъязычной кости. Язык бывает приподнят, отечен, увеличен в размерах и как бы ущемлен между зубами. Он покрыт темно-коричневым налетом, сух, малоподвижен и вследствие смещения расположенным ниже него инфильтратом и отечностью дна полости рта суживает вход в глотку. Рот полуоткрыт, лицо бледное, с цианотичным оттенком или землистого цвета. Отмечается гнилостный запах изо рта. Дыхание учащенное, шумное, прерывистое. Лицо больного выражает страх, зрачки расширены. Некоторым больным кажется, что они задыхаются, и они умоляют спасти их. Других больных охватывает апатия, голос их становится хриплым и иногда пропадает. Положение вынужденное— полусидячее. Кожа над местом поражения в первые 3—4 дня не изменена, легко собирается в складки, позднее становится бледной; затем появляются краснота и отдельные бронзовые пятна, наблюдаемые при газовой гангрене.
Возможно появление очагов размягчения и самостоятельное вскрытие их со стороны полости рта, чаще где-либо в подъязычном пространстве, с выделением незначительного количества дурно пахнущей ихорозной жидкости грязно-коричневого цвета.
В периферической крови отмечается лейкопения, лимфопения и резкий сдвиг лейкоцитарной формулы влево. Падает количество гемоглобина, РОЭ 60—70 мм в час.
С каждым днем состояние больного становится все более тяжелым, наблюдается проливной пот, затемненное сознание, бред. При нарастающей общей слабости, явлениях упадка сердечной деятельности и картине общего сепсиса нередко к концу первой, реже в середине или в конце второй недели может наступить смерть.
Основной процесс при ангине Людвига протекает в мышцах. Лимфатические узлы, слюнные железы и в первое время подкожная клетчатка могут быть отечными, но без особых изменений. Мышцы дна полости рта утолщаются, в большей или меньшей степени некротизируются или только местами содержат очаги с пузырьками газа, обладающими резким ихорозным запахом.
За исключением очагов распада, остальные ткани представляются сухими, мало кровоточащими.
Указания отдельных авторов, что ангина Людвига начинается с поражения подчелюстной слюнной железы, не соответствуют описаниям автора. Точно так же неправильно относить к ангине Людвига тяжелые случаи флегмон дна полости рта, сопровождающиеся образованием гноя.
Характерная особенность ангины Людвига заключается в том, что это заболевание начинается с очагового поражения в пределах челюстно-подъязычной мышцы без признаков эксудативного или пролиферативного воспаления.
Вызывается заболевание анаэробной инфекцией. В посевах часто находят гемолитический стрептококк, фузоспирохетную ассоциацию, кишечную палочку, Вас. perfringens, Вас. histolyticus и др. Воротами инфекции обычно служат инфицированные, разрушенные кариесом зубы. Смерть при ангине Людвига наступает при картине общего сепсиса и нарастающего упадка сердечной деятельности. В прежние годы летальность исчислялась в пределах 40—60%.
Лечение. Лечение заключается в ранних широких разрезах очагов поражения. При наличии инфильтрата, захватывающего все дно полости рта, следует вскрывать оперативным путем не только подчелюстные и подподбородочное пространства, но и область прикрепления мышц к подъязычной кости, для чего целесообразно прибегать к так называемому воротниковому разрезу.
Остальные вмешательства те же, что и при других видах флегмон.
Применение антибиотиков и противогнилостных сывороток в корне изменило течение и прогноз этого заболевания и сделало его не столь опасным для жизни больного, как это наблюдалось в прежнее время.
Восстановительная терапия и реабилитация
После хирургического вскрытия флегмоны назначаются мази, антибиотики и терапевтические методики, которые способствуют выходу остатков гноя из раны и быстрейшему очищению кожи. Из средств с растительными компонентами предпочтение отдается облепиховому маслу, экстракту шиповника и Троксевазиновой мази. Если рана долго не заживает, и кожа не затягивается, пациенту назначается дермопластика.
Дермопластика — это пересадка кожи, которая проводится при сильных повреждениях дермы во время травм и обширных хирургических операций. При удалении флегмоны данная операция назначается в случае удаления обширных воспалительных очагов, при которых начался некроз мягких тканей. Помимо использования средств местного характера, которые способствуют быстрейшему восстановлению и заживлению раны, пациенту назначаются консервативные методы лечения, направленные на восстановление иммунной системы, снятие интоксикации и предупреждение повторного воспаления.
Обязательным является соблюдение постельного режима в течение всего реабилитационного периода. Область тела, на которой проводилась операция, должна находиться в немного приподнятом положении. При наличии болевого синдрома назначаются обезболивающие препараты, которые вводятся в мышцу.
Все пациенты, которые прошли через операцию по удалению флегмоны, в обязательном порядке принимают курс антибиотиков. Препараты назначает лечащий врач в зависимости от индивидуальных особенностей пациента и типа вируса, который спровоцировал воспаление. Если была удалена флегмона анаэробного типа, назначаются внутримышечные инъекции противогангренозной сыворотки. Для восстановления и нормализации кислотно-щелочного баланса назначается введение раствора уротропина. Чтобы вернуть тонус стенкам кровеносных сосудов, применяется хлористый кальций в растворе.
Для снятия последствий интоксикации, восстановления работы сердечной мышцы и кровеносной системы назначается прием адонилена и кофеина. Пациентам необходимо придерживаться правильного питания, обязательно нужно исключить жирную и жареную пищу, не рекомендуется употреблять большое количество мучного. Обязательно обильное питье простой воды, разрешаются фруктовые компоты и морсы для восстановления иммунной системы. Антибиотики применяются до полного снятия воспалительного процесса.