Причины инфекционного заболевания
Содержание:
- Причины их возникновения
- Эпидемиологический критерий
- Инфекционный процесс в динамике
- Инфекционные и паразитарные болезни
- Классификация
- Причины возникновения инфекции в кишечнике
- Формы инфекционных болезней
- Бактериальная и вирусная инфекция в чем разница
- Кишечная инфекция симптомы, диагностика и лечение
- Инфекционные заболевания
- Эпидемиология код
Причины их возникновения
Процесс распространения инфекционных болезней в человеческом коллективе — сложное явление, на которое, помимо чисто биологических моментов (свойств возбудителя и состояния организма человека), оказывают огромное влияние и социальные факторы: материальное состояние народа, плотность населения, культурные навыки, характер питания и водоснабжения, профессия и т.д. Процесс распространения инфекционных болезней состоит из трех взаимодействующих звеньев:
- 1) источника инфекции, выделяющего микроба-возбудителя или вируса;
- 2) механизма передачи возбудителей инфекционных болезней;
- 3) восприимчивости населения.
Без этих звеньев или факторов не могут возникать новые случаи заражения инфекционными болезнями.
Источником инфекции при большинстве болезней является больной человек или больное животное, из организма которых возбудитель выводится тем или иным физиологическим (выдох, мочеиспускание, дефекация) или патологическим (кашель, рвота) путем.
Путь выделения возбудителя из больного организма тесно связан с местом его преимущественного нахождения в организме, его локализацией. Так, при кишечных инфекционных заболеваниях возбудители выделяются из кишечника при дефекации; при поражении дыхательных путей возбудитель выделяется из организма при кашле и чиханье; при локализации возбудителя в крови он может попадать в другой организм при укусе кровососущими насекомыми и т.д.
При этом надо учесть, что интенсивность выделения возбудителей в разные периоды болезни различна. При некоторых болезнях они начинают выделяться уже в конце инкубационного периода (корь у человека, бешенство у животных и др.). Но наибольшее эпидемическое значение при всех острых инфекционных заболеваниях имеет разгар болезни, когда выделение микробов, как правило, происходит особенно интенсивно.
При ряде инфекционных болезней (брюшной тиф, паратифы, дизентерия, дифтерия) возбудители могут интенсивно выделяться и в период выздоровления (реконвалесценции).
Иногда и после выздоровления человек может долгое время оставаться источником инфекции. Таких людей называют бактерионосителями. Кроме этого, наблюдаются так называемые здоровые бактерионосители — лица, которые сами либо не болели, либо перенесли заболевание в легчайшей форме, в связи с чем оно осталось нераспознанным, но они стали бактерионосителями.
Бактерионоситель — это практически здоровый человек, но носящий в себе и выделяющий возбудителей болезни. Различают острое носительство, если оно, как при брюшном тифе, длится 2-3 месяца, и хроническое, когда переболевший в течение десятков лет выделяет возбудителя во внешнюю среду. Выделение может быть постоянным, но чаще оно бывает периодическим. По-видимому, наибольшую эпидемиологическую опасность представляют бактерионосители, а также больные стертыми, атипичными, легкими формами заболевания, с которыми не обращаются к врачу, перенося заболевание на ногах и рассеивая вокруг себя возбудителей болезни (особенно часто это наблюдается у больных гриппом и дизентерией).
Эпидемиологический критерий
Больной является источником инфекции и представляет опасность для окружающих.
Эпидемический процесс — непрерывная цепь последовательно возникающих и взаимосвязанных между собой инфекционных заболеваний с клинически выраженной или стертой картиной, сопровождающихся выходом возбудителя во внешнюю среду в определенных социальных и природных условиях. Сущность эпидемического процесса состоит во взаимодействии возбудителя-паразита и человека-хозяина на популяционном (видовом) уровне.
Восприимчивость человека (населения) к инфекционным болезням принято выражать индексом контагиозности. Индекс контагиозности равен делению числа заболевших на число восприимчивых. Он колеблется в широких пределах (1 — при кори, 0,2 — при дифтерии).
Инфекционный процесс в динамике
Развитие инфекции начинается с инкубационного периода. В этот период отсутствуют какие-либо проявления присутствия инфекционного агента в организме, однако заражение уже произошло. В это время патоген размножается до определенного числа или выделяет пороговое количество токсина. Длительность этого периода зависит от вида возбудителя.
Например, при стафилококковом энтерите (заболевание, возникающее при употреблении зараженной пищи и характеризующееся сильной интоксикацией и диареей) инкубационный период занимает от 1 до 6 часов, а при лепре может растягиваться на десятки лет.
Рис. 4. Инкубационный период лепры может длиться годами.
В большинстве случаев он длится 2-4 недели. Чаще всего, на конец инкубационного периода приходится пик заразности.
Продромальный период – это период предвестников заболевания — неопределенных, неспецифичных симптомов, таких как головная боль, слабость, головокружение, изменение аппетита, повышение температуры. Длится этот период 1-2 дня.
Рис. 5. Для малярии характерна лихорадка, имеющая особые свойства при разных формах болезни. По форме лихорадки можно предположить вид плазмодия, который её вызвал.
За продромой следует период разгара болезни, для которого характерно появление основных клинических симптомов заболевания. Он может развиваться как стремительно (тогда говорят об остром начале), так и медленно, вяло. Продолжительность его варьируется в зависимости от состояния организма и возможностей возбудителя.
Рис. 6. Тифозная Мэри, работавшая кухаркой, была здоровой носительницей палочек брюшного тифа. Она заразила брюшным тифом более полутысячи человек.
Для многих инфекций свойственно повышение температуры в этот период, связанное с проникновением в кровь так называемых пирогенных веществ – субстанций микробного или тканевого происхождения, вызывающих лихорадку. Иногда подъем температуры связан с циркуляцией в кровяном русле самого возбудителя – такое состояние называется бактериемией. Если при этом микробы ещё и размножаются, говорят о септицемии или сепсисе.
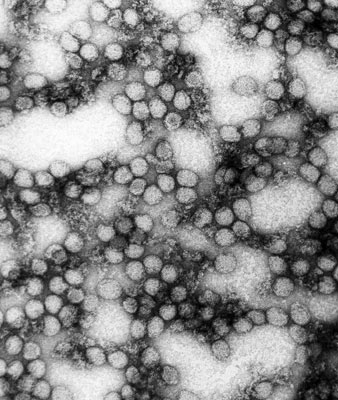
Рис. 7. Вирус желтой лихорадки.
Окончание инфекционного процесса называется исходом. Существуют следующие варианты исхода:
- Выздоровление;
- Летальный исход (смерть);
- Переход в хроническую форму;
- Рецидив (повторное возникновение, обусловленное неполным очищением организма от возбудителя);
- Переход к здоровому микробоносительству (человек, сам того не зная, переносит патогенные микробы и во многих случаях может заражать других).
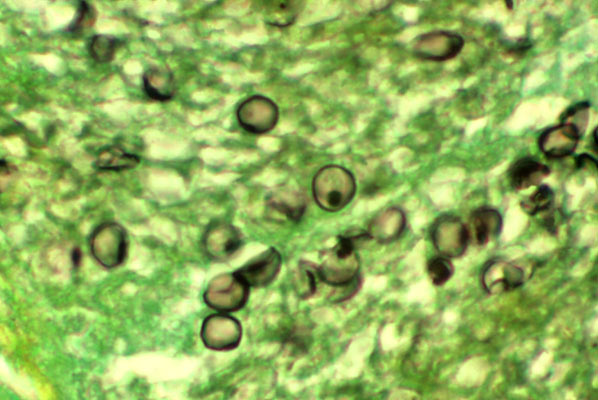
Рис. 8. Пневмоцисты – грибы, являющиеся ведущей причиной пневмонии у людей с иммунодефицитами.
Инфекционные и паразитарные болезни
Инфекционные заболевания – это болезни, причинами которых являются микроорганизмы: бактерии, вирусы, грибы, паразиты или их токсины.
Восприимчивость к инфекционным заболеваниям зависит от множества факторов: от возраста, перенесенных и сопутствующих заболеваний, питания, вакцинации. Она изменяется во время беременности и, возможно, зависит от эмоционального состояния. Все эти факторы оказывают влияние на иммунитет – способность человека противостоять инфекциям. Инфекционный процесс представляет собой взаимодействие макро- и микроорганизма. При нормальном иммунитете проникновению возбудителя препятствует целый ряд защитных барьеров; при снижении силы хотя бы одного из них восприимчивость человека к инфекциям увеличивается.
За последние десятилетия в лечении инфекционных заболеваний был сделан огромный шаг вперед. В основном это произошло благодаря поистине революционному открытию антибактериальных свойств пенициллина в 1940 году. С появлением антибиотиков многим казалось, что инфекции скоро будут представлять лишь исторический интерес. А ведь со времен Второй мировой войны были созданы сотни препаратов, не только антибактериальных, но и противовирусных, противогрибковых, антипаразитарных, большинство из которых эффективны и безопасны. Но несмотря на это, инфекционные заболевания все еще остаются основной причиной ухудшения здоровья миллионов людей во всем мире и одной из главных причин смерти. Как это объяснить? Необходимо помнить, что инфекционные заболевания – особый вид болезней, причина которых – живой организм, который способен видоизменяться и эволюционировать. Причем, процесс этот у микроорганизмов происходит значительно быстрее, чем у людей. У микробов выработались механизмы, позволяющие им противостоять столь мощному оружию, как препараты, создаваемые человеком. Количество устойчивых к существующим антибиотикам форм патогенных микробов становится угрожающим. Инфекционные болезни, которые во многих странах считались почти искорененными – туберкулез, холера, ревматизм, — возобновились с новой силой. Во многом эта ситуация обусловлена бесконтрольным приемом антибактериальных препаратов. Сейчас на фармацевтическом рынке существует огромное количество различных антибиотиков, список которых пополняется с каждым днем. Выбор того или иногопрепарата, а также необходимость его приема в каждом конкретном случае должен определять только специалист, что в наше время далеко не всегда соблюдается.
В последние годы были открыты возбудители ранее неизвестных инфекционных заболеваний, с которыми человек соприкоснулся в результате изменения окружающей среды и миграции населения. Кроме того, стало известно, что микробы являются причиной некоторых болезней, которые раньше считались неинфекционными. Например, определенный вид бактерий ( Helicobacter pylori ) играет роль в развитии язвенной болезни желудка. В настоящее время существует множество гипотез о роли вирусов в образовании доброкачественных и злокачественных опухолей.
Классификация
Среди практически бесконечного многообразия микроорганизмов вызывают заболевания у здоровых лиц всего несколько. Инфекционные болезни возникают в результате взаимодействия этих нескольких агентов с обороной инфицируемого организма. Заражение и тяжесть болезни зависит от способности возбудителя наносить ущерб организму хозяина и от способности организма хозяина противостоять этому. Инфекционные микроорганизмы, или микробы, классифицируются как первичные патогены или условные-патогены, в зависимости от состояния иммунитета организма.
В основном патогены вызывают болезни в результате их присутствия или активности внутри нормального здорового организма носителя, их собственной способности вызывать заболевания различной тяжести и необходимости в размножении и распространении. Многие из наиболее распространённых первичных патогенов заражают только людей, однако многие серьёзные заболевания возникают в результате взаимодействия человека с окружающей средой или носителем-не-человеком.

Организмы, которые вызывают инфекционные заболевания в организме с ослабленной защитой, классифицируются как условные-патогены. Заболевания могут быть вызваны микробами, которые довольно часто находятся в организме, например, патогенные бактерии и грибы в желудочно-кишечном тракте или верхних дыхательных путях. Так же они могут быть результатом воздействия (зачастую безобидных) микробов, приобретённых от других носителей (как в случае с колитом, вызванным Clostridium difficile) или из окружающей среды в результате травмы (например, при сложном переломе). Заболевания, вызванные условными-патогенами, требуют нарушения защитных функций организма, которые могут возникнуть в результате генетических дефектов (например, хронический гранулематоз), воздействия антибактериальных препаратов или иммунодепрессантов (например, при отравлении или в результате химиотерапии при лечении рака), воздействия ионизирующего излучения или в результате болезни с иммуносупрессивной активностью (например, корь, малярия или ВИЧ-инфекция). Первичные патогены могут так же привести к более тяжёлой болезни при ослабленном иммунитете.
Одним из способов подтвердить, что заболевание является инфекционным, является проверка Коха (впервые предложенная Робертом Кохом), которая подразумевает, что инфекционный агент должен быть только у тех пациентов, которые контактировали с возбудителем или другими больными. Эти постулаты были впервые использованы при открытии туберкулёза. Постулаты Коха не могут быть применены для многих болезней человека, поскольку они требуют экспериментального заражения здорового человека. Очень часто инфекционные заболевания не отвечают всем необходимым критериям инфекционности. Например, Бледная трепонема, вызывающая сифилис, не может быть создана в пробирке, однако организм можно вырастить в яичках кролика. Эпидемиология является ещё одним важным инструментом, используемым для изучения подобных болезней. При инфекционных заболеваниях она помогает определить, является ли случай заболевания единичным, эндемическим (распространённым в определённом регионе), эпидемией (необычно большое количество случаев заболевания в регионе) или пандемией (глобальная эпидемия).
Причины возникновения инфекции в кишечнике
В человеческом организме, а именно в кишечнике, обитают бактерии, участвующие в пищеварительном процессе. Если проникают чужеродные микроорганизмы, а иммунная защита оказывается слабой, это приводит к возникновению кишечных инфекций. Причиной появления инфекций у взрослых и детей является контакт с переносчиком заболевания. Инкубационный период начинается до проявления начальных симптомов болезни и может длиться до 14 дней после излечения. Поэтому нарушение правил личной гигиены и другие факторы могут повысить риски заражения инфекцией при контакте даже с внешне здоровыми людьми.
Инфекция имеет несколько путей передачи:
- фекально-оральный. Микроорганизмы содержатся в каловых массах и в случае недостаточной гигиены рук после справления нужды, руки человека-переносчика становятся объектом распространения бактерий, которые остаются на всех поверхностях, предметах, продуктах, к которым он прикасается. Инфекцию также могут переносить насекомые;
- контактно — бытовой, при пользовании общими с переносчиком инфекции предметами, принадлежностями, посудой, туалетной комнатой, продуктами и т.д;
- пищевой, водный — инфекция может попадать на продукты, воду. В результате не правильной или недостаточной обработки продуктов (не мытые овощи, ягоды, фрукты, недостаточная термообработка мясных, молочных, рыбных продуктов), а также попадание проточной воды из кранов, водоемов, может способствовать проникновению и размножению болезнетворных бактерий. В мясе, яйцах, рыбе, молочных продуктах возможно наличие сальмонеллы, поэтому употреблять эти продукты в сыром или плохо обработанном виде не рекомендуется;
- воздушно — капельный путь. Этот вид распространения характерен для вирусов. При чихании, дыхании, кашле могут передаваться ротавирусы и прочие микробы. Вирусы попадают в дыхательные пути человека, а также на предметы общего пользования;
- переносить инфекции могут дикие и домашние животные, кровососущие насекомые (вши, комары, блохи).

Наиболее подвержены кишечным инфекциям такие категории людей:
- дети до 3 лет — что связано с неустойчивой иммунной системой, наличием прививок, которые на короткий промежуток времени ослабляют защитные функции организма, а также пренебрежение правилами личной гигиены. В силу своего возраста дети не могут до конца сформировать навыки обработки рук и продуктов;
- люди преклонного возраста — в силу физиологических возрастных изменений у пожилых людей снижается иммунитет, что увеличивает вероятность различных воспалительных и инфекционных болезней;
- лица, имеющие вредные привычки. Алкоголь и табак негативно сказываются на всех системах организма, также провоцирует угнетение иммунной системы.
Симптомы при кишечной инфекции, вызываемой различными возбудителями, могут отличаться друг от друга.
Формы инфекционных болезней
Манифестные (клинически проявляющиеся) острые и хронические формы инфекционных болезней являются наиболее изученными. Манифестные инфекции могут протекать в легкой, средней, тяжелой формах. Различают типично и атипично протекающие инфекции, а также молниеносные инфекции, которые, как правило, заканчиваются летальным исходом.
Острая форма манифестной инфекции характеризуется непродолжительным пребыванием возбудителя в организме больного, в результате которого формируется та или иная степень невосприимчивости к повторному заражению соответствующим микроорганизмам. Больные острыми формами инфекций интенсивно выделяют патогенные микроорганизмы в окружающую среду, тем самым проявляя высокую заразность для окружающих.
Хроническая форма манифестной инфекции характеризуется длительным пребыванием возбудителя в организме, ремиссиями, рецидивами, обострениями патологического процесса.
В случае своевременного и адекватного лечения острые и хронические формы манифестных инфекций, как правило, заканчиваются полным выздоровлением больного.
Некоторые инфекционные болезни протекают только в острой форме: оспа, чума, скарлатина; другие — как в острой, так и в хронической форме: вирусный гепатит, бруцеллез, дизентерия.
Реинфекция — это повторное заболевание, которое развивается в результате повторного заражения тем же возбудителем. Если реинфекция наступает еще до полного выздоровления, говорят о суперинфекции.
Носительство инфекции является особой формой взаимодействия организмов. Это инфекционный процесс, протекающий бессимптомно на субклиническом уровне, что подтверждается иммунологическим сдвигом в организме при носительстве возбудителей, а также типичными функциональными и морфологическими изменениями в тканях и органах. Некоторые инфекционные болезни в значительной степени склонны к формированию носительства возбудителей: дифтерия, сальмонеллез, брюшной тиф, вирусный гепатит B; при других инфекциях носительства не наблюдается: сап, натуральная оспа.
При субклинической форме инфекции больные являются резервуаром и источником возбудителя. Оставаясь трудоспособными, больные субклинической формой, существенно осложняют эпидемиологическую обстановку. Но, с другой стороны, большая частота субклинических форм многих инфекций формирует массивную иммунную прослойку среди населения, что ограничивает распространение этих инфекций.
При латентной форме инфекционной болезни происходит бессимптомное взаимодействие организма с возбудителем, который находится либо в дефектной форме, либо в особой стадии своего существования. Возбудитель латентной инфекции поддерживает свою жизнедеятельность, находясь внутри клеток хозяина и в окружающую среду не поступает. Латентная инфекция может перейти в острую форму под влиянием некоторых факторов.
Наиболее опасной формой инфекции является медленная инфекция, которая имеет чрезвычайно длительный инкубационный период, ациклическое неуклонно прогрессирующее течение с развитием патологических изменений и всегда смертельный исход. Типичным примером такой инфекции является СПИД.
Бактериальная и вирусная инфекция в чем разница
Бактерии очень отличаются от вирусов:
- Они больше, чем вирусы;
- Это законченный живой организм, которому просто нужно питание, чтобы самому себя обеспечивать и воспроизводить.
До ХХ века врачи боролись с бактериальными инфекциями точно так же, как и с вирусными – помогали организму научиться самостоятельно бороться с недугом. Оказывается, чтобы убить бактерии, нужно применить специальные лекарства – антибиотики и сульфаниламиды.
Необходимо знать особенности обеих видов, чтобы понимать, как отличить вирусную инфекцию от бактериальной по симптомам.
Инкубационный период вирусной – 1 — 5 суток. Бактериальная может проявиться даже через 2 недели. Продромальный период вирусной инфекции ярко выражен и продолжается сутки, у бактериальной он проходит незаметно.
При вирусе заболевание провоцирует высокую, а часто очень быстро растущую температуру. Бактерии не повышают температуру выше 38 градусов. Отиты, гаймориты, бронхиты и пневмонии с менингитами – это проявления бактериального поражения. ОРВИ – это общие симптомы.
Бактериальные инфекции вылечить можно только антибиотиками, ОРВИ они не помогут. Здесь необходимы противовирусные препараты в период продромы.
Кишечная инфекция симптомы, диагностика и лечение
У детей и у взрослых признаки болезни могут проявляться в разных формах и иметь различные симптомы, но острая кишечная инфекция характеризуется наличием некоторых общих симптомов:
- боли нижней части живота, имеющие схваткообразный характер;
- боли при дефекации;
- нарушение стула (водянистые, пенистые выделения с зеленоватым или светло-коричневым цветом, возможно наличие крови, слизи);
- понос ( до 10-15 раз в сутки);
- тошнота, обильная рвота, особенно после приема пищи или жидкости;
- при некоторых видах инфекции в кишечнике отмечается повышение температуры тела до 38-39 градусов, озноб, ломота в теле;
- общее недомогание, слабость, головокружение;
- потеря аппетита, нарушение сна;
- некоторые виды инфекции могут сопровождаться появлениям кашля, насморка, других симптомов, которые проявляются при респираторно-вирусных заболеваниях (что свойственно для ротавирусной инфекции).
У грудных детей и малышей более старшего возраста симптоматика похожа. У детей младшего возраста при инфекционных заболеваниях появляется сухость, признаки обезвоживания, в результате чего западает родничок, происходит резкое снижение веса. Дети становятся вялыми, чрезмерно капризными. Дети переносят инфекцию наиболее тяжело, болезнь имеет стремительные темпы развития.
При обнаружении признаков кишечной инфекции, больной подлежит немедленной госпитализации в лечебное учреждение.

Инфекционные заболевания
Инфекционные заболевания — это группа заболеваний, вызываемые проникновением в организм патогенных (болезнетворных) микроорганизмов.
Для того чтобы патогенный микроб вызвал инфекционное заболевание, он должен обладать вирулетностью, т. е. способностью преодолевать сопротивляемость организма и проявлять токсическое действие. Одни патогенные агенты вызывают отравление организма выделяемыми ими в процессе жизнедеятельности экзотоксинами (столбняк, дифтерия), другие — освобождают токсины (эндотоксины) при разрушении своих тел (холера, брюшной тиф).
Одной из особенностей инфекционных заболеваний является наличие инкубационного периода, т. е. периода от времени заражения до появления первых признаков. Длительность этого периода зависит от способа заражения и вида возбудителя, и может длиться от нескольких часов до нескольких лет (последнее бывает редко). Место проникновения микроорганизмов в организм называют входными воротами инфекции. Для каждого вида заболевания имеются свои входные ворота, так например, холерный вибрион проникает в организм через рот и не способен проникать через кожу.
Существует большое количество классификаций инфекционных заболеваний. Наиболее широко используется классификация инфекционных заболеваний Л. В. Громашевского:
- кишечные (холера, дизентерия, сальмонеллез, эшерихиоз);
- дыхательных путей (грипп, аденовирусная инфекция, коклюш, корь, ветряная оспа);
- «кровяные» (малярия, ВИЧ-инфекция);
- наружных покровов (сибирская язва);
- с различными механизмами передачи (энтеровирусная инфекция).
В зависимости от природы возбудителей инфекционные болезни классифицируются на:
- прионные (болезнь Крейтцфельда-Якоба, куру, семейная фатальная бессонница);
- вирусные (грипп, парагрипп, корь, вирусные гепатиты, ВИЧ-инфекция, цитомегаловирусная инфекция);
- бактериальные (чума, холера, дизентерия, сальмонеллез, стрептококковая, стафилококковая инфекции);
- протозоонозные (малярия, амебиаз, балантидиаз, токсоплазмоз);
- гельминтозы (энтеробиоз, аскаридоз, трихинеллез, токсокароз);
- клещевые инфекции (чесотка, педикулез).
Профилактические меры:
- проведение профилактических прививок;
- карантинные мероприятия;
- излечивание источника инфекции.
Карантин — это комплекс мероприятий по прекращению распространения инфекции, сюда включается изоляция ранее заболевших, дезинфекция места жительства больных, выявление контактирующих с больными и т.п.
Посмотреть полностьюзакрыть
Эпидемиология код
Disability-adjusted life year (DALY) по причине инфекционных и паразитарных заболеваний на 100000 человек в 2004 году. нет данных ≤250 250-500 500-1000 1000-2000 2000-3000 3000-4000 5000-6250 6250-12500 12500-25000 25000-50000 ≥50000
В следующей таблице перечислены инфекционные заболевания, от которых, по данным ВОЗ, в 2002 году умерло более 100 000 человек. Для сравнения приведены данные 1993 года.
| Место | Причина смерти | Умерло в 2002 году, млн. | % всех смертей | Умерло в 1993 году, млн. | Место в 1993 |
|---|---|---|---|---|---|
| N/A | Все инфекционные заболевания | 14.7 | 25.9% | 16.4 | 32.2% |
| 1 | Заболевания нижних дыхательных путей | 3.9 | 6.9% | 4.1 | 1 |
| 2 | ВИЧ/СПИД | 2.8 | 4.9% | 0.7 | 7 |
| 3 | Кишечные заболевания | 1.8 | 3.2% | 3.0 | 2 |
| 4 | Туберкулёз | 1.6 | 2.7% | 2.7 | 3 |
| 5 | Малярия | 1.3 | 2.2% | 2.0 | 4 |
| 6 | Корь | 0.6 | 1.1% | 1.1 | 5 |
| 7 | Коклюш | 0.29 | 0.5% | 0.36 | 7 |
| 8 | Столбняк | 0.21 | 0.4% | 0.15 | 12 |
| 9 | Менингит | 0.17 | 0.3% | 0.25 | 8 |
| 10 | Сифилис | 0.16 | 0.3% | 0.19 | 11 |
| 11 | Гепатит B | 0.10 | 0.2% | 0.93 | 6 |
| 12-17 | Тропические болезни (6) | 0.13 | 0.2% | 0.53 | 9, 10, 16-18 |
| Прим.: Другими причинами являются материнская и младенческая смертность(5.2%), недостаточное питание (0.9%), неинфекционные заболевания (58.8%), и травмы (9.1%). |
Лидируют по числу смертей ВИЧ/СПИД, туберкулёз и малярия. Показатель смертности практически по всем нозологическим единицам снизился, однако у СПИДа этот показатель возрос в 4 раза. Детские инфекционные болезни включают в себя коклюш, полиомиелит, дифтерию, корь и столбняк, а также высокий процент заболеваний нижних дыхательных путей и кишечных заболеваний.
Исторические пандемии | код
Пандемия (или мировая эпидемия) — заболевание, которое поражает население обширной территории земного шара.
- Юстинианова чума с 541 по 750 годы убила от 50% до 60% населения Европы.
- Чёрная смерть 1347-1352 годов убила 25 миллионов человек в Европе в течение 5 лет. В 14 веке чума сократила население Старого света с около 450 миллионов до 350-375 миллионов человек.
- Занос оспы, кори и тифа на территорию Центральной и Южной Америки европейскими исследователями в 15 и 16 веках стали причиной пандемий среди аборигенного населения. Между 1518 и 1568 годами пандемии заболеваний привели к уменьшению населения Мексики с 20 до 3 миллионов человек.
- Первая эпидемия гриппа в Европе произошла между 1556 и 1560 годами. Летальность составила 20%.
- Натуральная оспа убила около 60 миллионов европейцев в 18 веке
- В 19 веке туберкулёз убил около одной четверти взрослого населения Европы.
- Пандемия гриппа 1918 года (или испанка) убила 25-50 миллионов человек (около 2% населения мира). Сегодня от гриппа ежегодно умирает от 250 000 до 500 000 человек во всем мире.