Проказа симптомы, лечение, диагностика, фото
Содержание:
- От Средневековья до наших дней
- Как выглядят симптомы лепры у больных
- О медикаментозной терапии
- Причины возникновения
- Виды проказы
- Эпидемиология
- Лепра и ее классификация
- Типы васкулитов
- Краткая история болезнь и лечение
- На какие типы подразделяется лепра
- Способы передачи инфекции и риск заражения
- Лепра этиология, патогенез
От Средневековья до наших дней
Выявление возбудителя заболевания (а Mycobacterium leprae стала первым из выявленных источников бактериального поражения организма) совершило научный прорыв, но не принесло ощутимых перемен тем, кто уже являлся носителем заболевания. И лишь с активным развитием фармакологии лепра стала поддаваться лечению, благодаря совершенствованию составов, применяемых в рамках терапии антибиотиков. Возросший уровень санитарии и гигиены также обеспечил снижение уровня заболеваемости. Сегодня очаги этой инфекции бушуют лишь в таких странах, как Бразилия, Индия, Бирма и ряде государств Африки (от Мадагаскара до Мозамбика). А отдельные очаги инфекции наблюдаются в более чем 90 странах мира.

Впрочем, обычно видимые признаки заболевания дают о себе знать спустя 3–7 лет после заражения. Что, при своевременной диагностике, дает больным хорошие шансы на полное выздоровление. А вот на поздних стадиях добиться излечения уже не удается. Но медики могут значительно облегчить состояние пациентов и перевести проказу в стадию ремиссии.
Сегодня лепра в России находится под контролем. Выявленные случаи острого и хронического течения заболевания взяты под контроль, больные получают специфическую медикаментозную помощь и лечение. А в четырех действующих в стране лепрозориях созданы все условия для экстренной и плановой госпитализации пациентов, нуждающихся в наблюдении специалистов.
Как выглядят симптомы лепры у больных
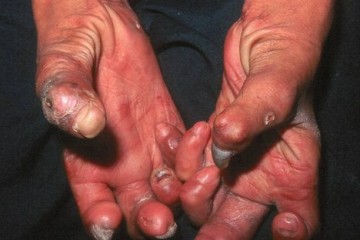
Признаки проказы имеют свои особенности и опытному дерматологу не составит труда диагностировать лепру даже по результатам первичного осмотра. Симптомы проказы выглядят следующим образом.
Появление пятна
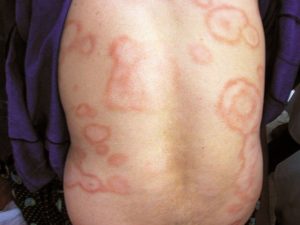
На определенном участке тела появляется пятно неправильной формы, имеющее четкие граница, которое отличается от общего телесного цвета кожи серым оттенком. По мере прогрессирования болезни данное новообразование разрастается в диаметре и клиническая картина меняется.
Исчезновение волосяных фолликул
В кожном покрове, на котором образовалось пятно погибают все волосяные фолликулы, а также прекращают функционировать потовые и сальные железы. Эпителиальные ткани теряют свою первичную работоспособность, что негативным образом сказывается на общем самочувствии больного. Состояние здоровья особенно усугубляется в жаркое время года, когда отсутствие потоотделения приводит к перегреву организма.
Утолщение нервов
Под кожей серого пятна и всей окружности прощупываются нервные окончания, которые под воздействием патогенной активности болезнетворной бактерии, изменили свою структуру, стали толще и перестали проводить нейронные импульсы, поступающие из центров головного мозга. Это начальная стадия постепенного разрушения периферической нервной системы. В зависимости от того, какой нерв затронут болезнью, возможно присутствие болевого синдрома во время проведения пальпации.
Атрофия
В связи с потерей функциональности больных нервных окончаний, происходит потеря чувствительности мышечных волокон, частичное или полное отсутствие их полноценного сокращения и дальнейшая атрофия.
Образование язв
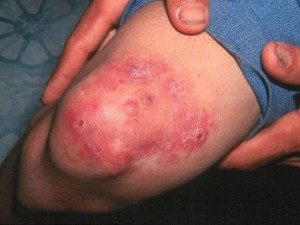
Кожа в области стоп, кистей рук и предплечья покрывается масштабными раневыми образованиями. Трофические язвы увеличиваются в диаметре и растут в глубину. Они тяжело поддаются медикаментозному лечению и остановить некроз эпителиальных тканей очень сложно несмотря на применение сильнодействующих лекарственных препаратов.
По мере развития дерматологического заболевания и увеличения в организме больного популяции бактерии лепры, происходит нарастание указанной симптоматики, а ее клиническое проявление только усиливается. Со временем у инфицированного человека нарушается мутиляция фаланг пальцев, нижние и верхние конечности слабо реагируют на нейронные импульсы мозга, заставляющие их мышцы приводить части тела в движение. Далее наступает поражение лицевого нерва, что выражается в нарушении симметрии мышц лица.
Для более поздних и запущенных стадий проказы свойственны дополнительные симптомы болезни в виде разрастания мочек ушей, потеря волос бровей, регулярные носовые кровотечения, бронхиальный спазм и проблемы с осуществлением акта дыхания. Проникновение бактериального возбудителя лепры в яички заканчивается для мужчины бесплодием и воспалительными процессами в органах репродуктивной системы. Также возможно множественное поражение кожи папулами, различными пятнами темного цвета, бляшками и прочими новообразованиями, которые не характерны для проказы.
О медикаментозной терапии
Применяют препараты базисного лечения, как правило, лечат:
- Глюкокортикоидными средствами короткого действия (Преднизолоном)
- Цитостатическими препаратами (зачастую Циклофосфамидом, иногда Метотрексатом и Азатиоприном).
Вспомогательно васкулит лечат:
- Плазмофарезом, чтобы исключить дисфункцию почек применяют метод очищения крови вне почек от токсинов путём адсорбции яда на поверхности сорбента.
- Циклоспорином А.
- Иммуноглобулиновым препаратом внутривенно.
- Антиагрегантными средствами (Аспирином, Пентоксифиллином).
- Синтетическими простогландинами (Мизопростолом).
- Антикоагулянтами быстрого действия.
- Ингибиторами ангиотензинпревращающего фермента.
- Моноклональными антителами (Ритуксимабом, Алемтузумабом).
- Ко-тримоксазолом.
Экспериментально васкулит лечат средствами:
- Половыми гормонами.
- Нестероидными противовоспалительными, ингибирующими ЦОГ-2 (Эторикоксибом).
- Иммуноадгезинами.
- Ингибирующими ангиогенез (Лефлуномидом).
- Ингибирующими фактор некротизации новообразования (Инфликсимабом, Адалимумабом).
- Ингибирующими интерлейкин 5 (Меполизумабом).
- Ингибирующими β-лимфоцитами (Окрелизумабом).
- Моноклональным антителом IgG1 эпратузумабом.
- Антагонистом β-лимфоцит-стимулирующим белком (блисбимодом).
- Трансплантацией стволовых клеточных структур
- Ингибиторами белков апоптоза.
Оперативное вмешательство при васкулите необходимо при поражении магистральных сосудов, что позволит не умереть больному. Выполняют его при поражении сердечных сосудов.
Мазями и кремами лечат при вторичных васкулитах (глюкокортикоидной мазью Элокомом, троксевазиновым кремом). С помощью Солкосерила можно ускорить регенерационные процессы при язвенных образованиях.
Причины возникновения
Не так давно ученые выяснили этиологические факторы данного расстройства. Нарколепсия развивается на фоне нарушений процесса метаболизма, который протекает в мозге.
Вследствие дефицита нейромедиатора орексинау человека происходят приступы дикого желания спать.
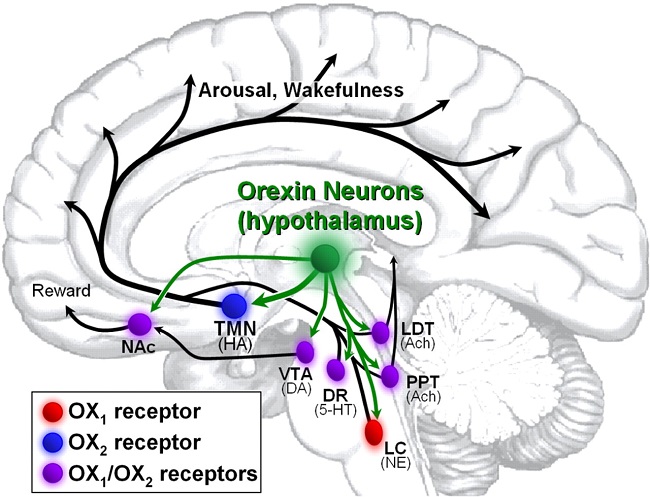
Недостаток этого вещества в организме вызван следующими причинами:
- ЧМТ;
- Сбой гормонов;
- генетическая предрасположенность;
- психологические заболевания;
- диабет;
- сильное нервное перенапряжение;
- диабет;
- заболевания мозга инфекционного характера.
К предрасполагающим факторам, вызывающим симптомы патологического нарушения сна, относятся:
- частые стрессовые ситуации;
- злоупотребление наркотиками и алкоголем;
- хроническая усталость;
- перенесенные хирургические вмешательства на мозге;
- прием антидепрессантов;
- нарушение режима дня и ночи.
Точные причины и механизм развития патологии до сих пор изучаются специалистами.
Виды проказы
По типу своего проявления и клинической картине течения болезни, выделяют следующие виды проказы.
Неопределенный
Характеризуется появлением одного небольшого или нескольких темных пятен на коже тела. Новообразование больше никак себя не проявляет и остальные признаки лепры практически отсутствуют, либо развиваются в легкой форме. При наличии у больного крепкой иммунной системы пятна проказы могут пройти самостоятельно в течение последующих 2-3 лет.
Туберкулоидный

Образовавшееся темное пятно быстро разрастается в диаметре, его центральная часть западает над общим уровнем кожи, эпителиальный слой разрушается и в центре новообразования появляется объемная трофическая язва. Одновременно с этим происходит разрушение нервных окончаний, находящихся рядом с пятном. При пальпации можно обнаружить, что нервы увеличены в несколько раз, воспалены и присутствуют признаки потери чувствительности.
Лепроматозный
Отличается от предыдущих видов проказы тем, что пятна, папулы и бляшки покрывают большую часть тела и носят множественный характер. На их поверхности формируются трофические язвы, которые быстро разрастаются в диаметре и в глубину. Считается одним из самых тяжелых типов лепры и всегда протекает в осложненной форме. Лечение лепроматозной проказы длится более 2-3 лет с учетом, если пациент регулярно принимает антибактериальные препараты, назначенные врачом.
Эпидемиология
Лепра является малоконтагиозным заболеванием. При инфицировании заболевание развивается в 10 — 20 % случаев. К лепронозной инфекции отмечается высокая естественная резистентность. Крепкая иммунная система является гарантом того, что человек проказой не заболеет.
Группа риска
В группу высокого риска по лепре входят лица, проживающие в эндемических районах. Высокий риск заболеть у охотников за броненосцами, изготовителей проделок из панцыря зверьков и при поедании мяса животного. Способствуют заболеванию проживание в антисанитарных условиях, недостаточное питание, алкоголизм, тяжелый физический труд, заболевания, ослабляющие иммунную систему. Лепра распространена в экономически неразвитых странах среди беднейших слоев населения.
Источник инфекции
Резервуаром и источником возбудителей лепры является больной человек и зверек броненосец. Человек заражается от животного через царапины, полученные на охоте, или при поедании мяса. Броненосцы обитают в Центральной и Южной Америке, относятся к классу млекопитающих. Ежегодно в США проказой заболевает до 150 человек. Все они либо охотились на броненосцев, либо поедали их мясо, либо изготавливали подделки из панцыря зверьков.
Как передается проказа
Воздушно-капельный и контактный являются основными путями передачи инфекции. Внутриутробно заболевание не передается.
- Больной человек, не проходящий лечение, микобактерии лепры распространяет при кашле и чихании. При разговоре бактерии распространяются в радиусе до 1,5 метров.
- Несколько реже возбудители проникают в организм человека контактным путем через микротрещины, царапины, раны или расчесы. Фактором передачи инфекции являются также вещи больного. Микобактерии лепры у больных в периоды обострений обнаруживаются в моче, слезах, сперме, выделениях из уретры, крови и грудном молоке.

Рис. 6. На фото броненосец. Зверек имеет панцырь, состоящий из роговых щитков, подвижно связанных друг с другом.
Лепра и ее классификация
Проказа – что это за болезнь? Лепрой называется хроническое инфекционное заболевание, при котором поражаются кожные покровы и слизистые оболочки, нервная система, опорно-двигательный аппарат и внутренние органы.
Заболевание относится к малоконтагиозным (малозаразным) инфекциям и заражаются ею от 5 до 7% населения земного шара, в остальных случаях (примерно 95%) у людей имеется выраженный иммунитет, предотвращающий инфицирование лепрой. Вопреки бытующему мнению – проказа не передается по наследству и при беременности от матери к плоду.
Эпидемиология лепры
Во всем мире зарегистрировано не более 2 миллионов больных лепрой. Снижение количества заболевших с 11 – 12 миллионов произошло в 90-ые года прошлого столетия. В Российской Федерации на 2007 год зарегистрировано только 600 человек инфицированных, и 35% из них проходят стационарное лечение, а остальные лечатся амбулаторно.
Заболевание распространено в странах с жарким климатом (тропики, субтропики) и практически не встречается в холодных регионах. Первое место по распространенности болезни занимает Бразилия, второе – Индия и третье – Южная Азия: Бирма, Непал. Также проказа распространена в Восточной Африке: Мозамбик, Мадагаскар и в среднеазиатских республиках бывшего СССР (Таджикистан, Узбекистан) и в Казахстане.
Источником заражения является больной человек. Но инфекцию также переносят человекообразные обезьяны и броненосцы. Кроме того, природным резервуаром лепры служат водоемы и почва, но заразится таким путем маловероятно.
Количество больных лепрой в разных странах различно и в первую очередь зависит от социально-экономического уровня страны, финансового обеспечения населения, соблюдения общей и санитарной культуры. Передается заболевание 2 путями:
- воздушно-капельный — осуществляется посредством кашля, чихания и даже разговора больного, что способствует выделению в окружающую среду огромного количества возбудителей проказы.
- через поврежденные кожные покровы — при нанесении татуировок или при укусе кровососущих насекомых.
Так как заболевание относится к малоконтагиозным инфекциям, то риск заражения ею напрямую связан с продолжительностью контакта и его характером (половые связи, родственные или проживание по соседству). В супружеских парах и семьях, которые проживают с инфицированными, близкие заболевают лишь в 10 – 12% случаев. Крайне высока заболеваемость проказой среди детей младшего возраста (несформировавшийся иммунитет). Различий в заболеваемости среди мужчин и женщин не установлено, но мужчины негроидной расы чаще заражаются данной инфекцией.
После помещения больного в лепрозорий, переезда его в другую квартиру или в случае смерти проводится заключительная дезинфекция жилого помещения.
- Также обеззараживанию подвергаются самые опасные в эпидемическом плане объекты (белье, посуда, мокрота и носовая слизь).
- Белье и посуду либо кипятят в течение 15 минут в 2%-ом растворе гидрокарбоната натрия, либо замачивают на протяжении часа в 1%-ом растворе хлорамина.
- Полы и стены помещений, где проживал больной, опрыскивают раствором 0,5% хлорамина или 0,2% хлорной известью.
Классификация лепры
По типу заболевания выделяют:
- лепроматозную лепру;
- туберкулоидную лепру;
- недифференцированную лепру;
- диморфную или пограничную лепру.
По течению в каждой форме выделяют стадии:
- стационарная;
- прогрессирующая;
- регрессивная;
- резидуальная.
Типы васкулитов
Существует много видов васкулитов, среди которых нередко встречается эозинофильный гранулематоз с полиангиитом. Заболевание, также называемое синдромом Чурга-Стросса, представляет собой тип васкулита, который в основном поражает взрослых в возрасте от 30 до 45 лет.
На фоне поражения сосудов неправильно поводящимися эозинофилами может возникнуть:
- астма;
- аллергический ринит (холодоподобные симптомы, вызванные аллергией);
- высокая температура (лихорадка);
- боли в мышцах и суставах;
- усталость;
- потеря аппетита и снижение веса.
Васкулит также может влиять на нервные волокна, вызывая слабость, ощущение покалывания или онемение. В тяжелых случаях он повреждает почки или сердечную мышцу.
Обычно патологию лечат стероидными препаратами.
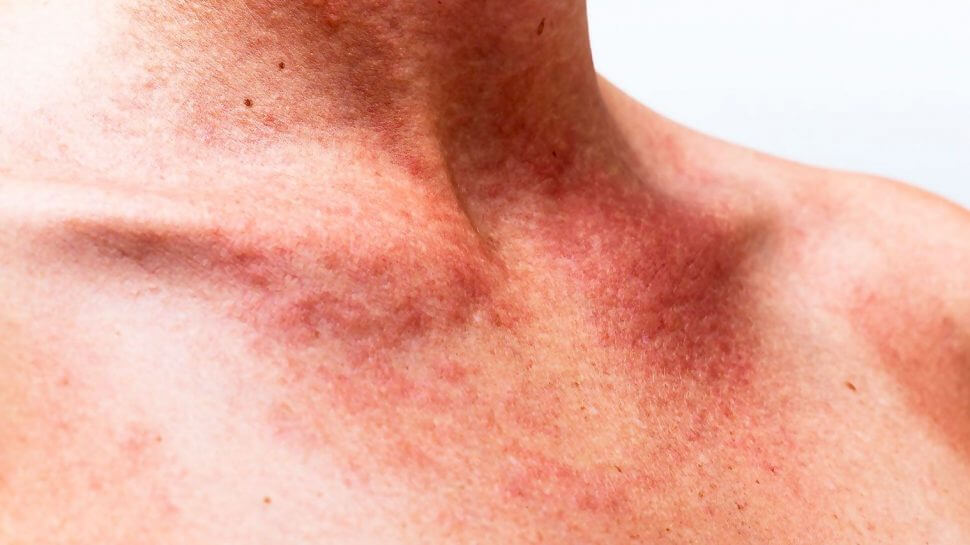
Гигантский клеточный артериит — это тип васкулита, который часто поражает артерии в районе головы и шеи. В основном определяется у взрослых старше 50 лет.
Патологию иногда называют временным артериитом.
При тяжелом течении заболевание может вызвать:
- боль и болезненность в области шеи и головы;
- боли в мышцах челюсти во время еды;
- двойное зрение или потерю зрения;
Патология также обычно встречается наряду с ревматической полимиалгии, когда начинают болеть различные мышцы.
Основное лечение — стероидные препараты.
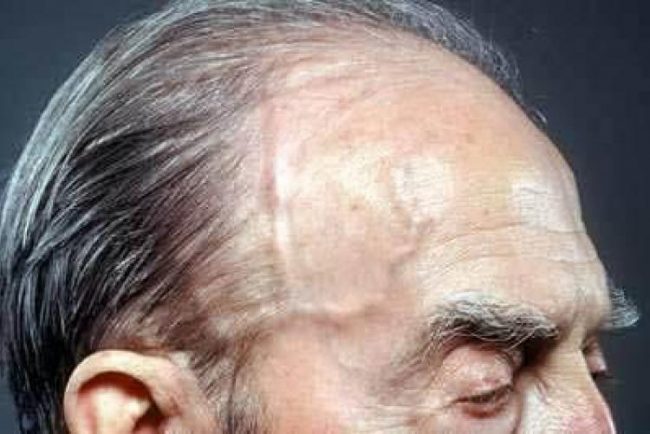
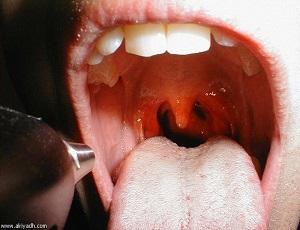
Гранулематоз с полиангитом, также называемый гранулематозом Вегенера, представляет собой тип васкулита, который в основном поражает кровеносные сосуды в носу, придаточных пазухах, ушах, легких и почках. Болезнь чаще всего определяется у людей среднего или пожилого возраста.
При отсутствии своевременного лечения течение болезни может осложнить:
- высокая температура (лихорадка);
- ночные поты;
- воспаление пазух (синусит);
- носовые кровотечения и корка в носу;
- одышка и кашель с кровью;
- проблемы с почками.
Это серьезное заболевание может быть фатальным, поскольку нередко приводит к органной недостаточности. Этот тим васкулита обычно лечат стероидными лекарствами или другими лекарствами, которые уменьшают активность иммунной системы.
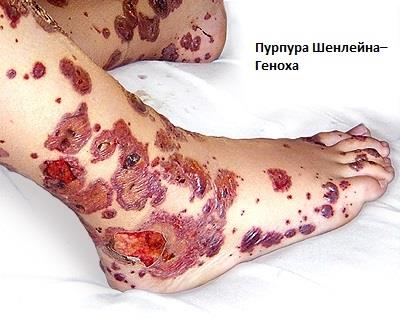
Пурпура Шёнлейна-Ге́ноха — это редкий тип васкулита, который обычно встречается у детей и может влиять на кожные покровы, почки или кишечник. Считается, что патология вызвана реакцией организма на инфекцию.
В запущенных случаях может вызвать:
- сыпь, которая выглядит как маленькие синяки или красновато-фиолетовые пятна;
- суставную боль;
- боли в животе;
- диарею и рвоту;
- кровь в моче или кале.
Протекает обычно без серьезных последствий и имеет тенденцию улучшаться без лечения.
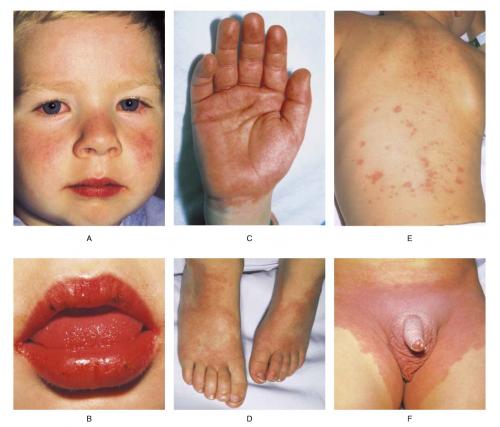
Болезнь Кавасаки — редкое заболевание, которое может возникать у детей в возрасте до пяти лет. Основной причиной считается инфекция, хотя достоверно определить не всегда удается.
Основные проявления:
- высокая температура (лихорадка), которая длится более пяти дней;
- высыпания;
- опухшие железы в области шеи;
- красные пальцы рук или ног;
- красные глаза;
- покраснение губ, языка или рта.
Болезнь Кавасаки может поражать коронарные артерии, кровеносные сосуды, которые снабжают кровью сердце, поэтому у некоторых детей возникают проблемы с работой этого органа.
Обычно болезнь нужно лечить в больнице аспирином и специальной иммуноглобулиновой терапией.
Микроскопический полиангиит — редкий и потенциально серьезный долгосрочно протекающий тип васкулита, который чаще всего развивается у людей среднего возраста. Он может воздействовать на любой орган, но особенно влияет на легкие, почки и нервные волокна.
Основные проявления:
- сыпью;
- одышкой и кашлем с кровью;
- красными и больными на вид глазами;
- ощущением покалывания или онемения;
- проблемами с почками.
Этот тип васкулита обычно лечат стероидными лекарствами или другими препаратами, которые уменьшают активность иммунной системы.

Номатоза полиартериита — это редкий тип васкулита, который особенно влияет на артерии, питающие кишечник, почки и нервы. Он имеет тенденцию развиваться в детстве или у людей среднего возраста. Иногда может быть вызван инфекцией, такой как гепатит B, но точная причина неясна.
Основные проявления:
- боли в мышцах и суставах;
- боли в животе (брюшной полости), особенно после еды;
- сыпь;
- ощущением покалывания или онемение;
- кровотечение и язвы в кишечнике.
Патология может протекать очень серьезно, если отсутствует лечение.
Терапия основывается на стероидных препаратах, а иногда и другие лекарствах, снижающих активность иммунной системы.
Краткая история болезнь и лечение
Лепра известна с давних пор и упоминается в письменных источниках древних цивилизаций. На протяжении всей истории больные лепрой часто подвергались остракизму со стороны своих сообществ и семей.
В прошлом лепру лечили разными способами, но первый настоящий прорыв в лечении произошел в 1940-х годах, когда был разработан дапсон — препарат, останавливающий развитие болезни. Но лечение было многолетним, даже пожизненным, что затрудняло его для пациентов. В 1960-х гг. стала развиваться устойчивость M. leprae к дапсону — единственному противолепрозному препарату, известному в то время в мире. В начале 1960-х годов были открыты рифампицин и клофазимин, которые были включены в схему лечения, названную позднее комбинированной лекарственной терапией (КЛТ).
В 1981 г. ВОЗ рекомендовала КЛТ. В настоящее время рекомендуемый курс КЛТ включает следующие препараты: дапсон, рифампицин и клофазимин. Курс лечения продолжается шесть месяцев в случае олигобациллярной лепры и 12 месяцев при ее мультибациллярной форме. КЛТ убивает патогенный микроорганизм и приводит к излечению пациента.С 1995 г. ВОЗ бесплатно предоставляет КЛТ всем пациентам с лепрой в мире. Первоначально бесплатную КЛТ финансировал Фонд Ниппона, а с 2000 г. бесплатные поставки КЛТ осуществляются в рамках соглашения с компанией Новартис, которая недавно обязалась продлить их, как минимум, до 2020 года.
Задача по ликвидации лепры как проблемы общественного здравоохранения (т.е. сокращение ее распространенности до показателя менее 1 случая на 10 000 человек) была выполнена во всем мире в 2000 г. За последние 20 лет лечение КЛТ было предоставлено более 16 миллионам пациентов.
На какие типы подразделяется лепра
Выделяют три варианта развития болезни — в зависимости от вида и степени поражения тканей (кожа или нервная система), возможности излечения или перехода в хроническую стадию.
Туберкулоидный
Считается доброкачественным. Характеризуется небольшими поражениями. Местами кожа белеет и постепенно теряет чувствительность.
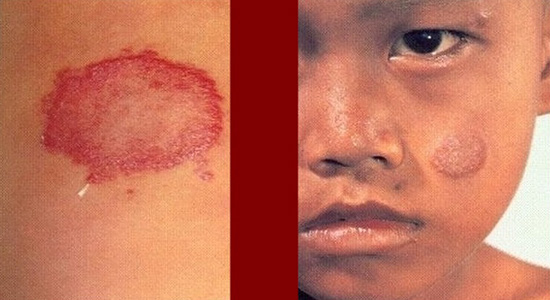
Характерные туберкулоидные пятна имеют выраженные приподнятые края из мелких папул. В середине пятно светлое, чувствительность нарушена.
Палочки бациллы не обнаруживаются. Лепроминовая проба положительная. При этой форме сопротивляемость организма высокая. Лечение происходит быстро. После заживления изъязвленных участков остаются депигментированные белые рубцы в виде пятен.
Иногда развитие лепры приводит к поражению периферических нервов. Это вызывает нарушение температуры и боль по ходу нерва. Если болезнь перетекла в хроническую стадию, то во время обострений в зонах высыпаний определяются микобактерии проказы.
Лепроматозный
Этот тип злокачественный. Большие очаги высыпания на коже. Поражаются почки, слизистая носа, половые органы. Лицо напоминает львиную морду
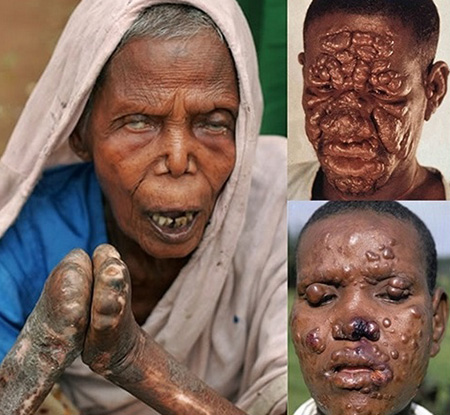
Эта форма лепры была описана еще во втором веке. Пальцевые фаланги, кисти, стопы подвергаются омертвению и отпадают. Сначала на лице и пальцах появляются красные пятна, не имеющие четких границ. Затем эти участки увеличиваются в объемах, напоминая подушку. Появляются инфильтраты. Естественные морщины на лице аномально углубляются, формируя складки.
Высыпания могут быть пигментированы. Они симметрично расположены, чаще на лице, ягодицах и сгибах конечностей. Пока проказа набирает силу, на них еще присутствуют пушковые волосы.
Но спустя 3-5 лет начинается потеря бровей и ресниц. Эритемные участки теряют пушковые волоски. Могут исчезнуть усы и борода. Разрастаются ткани носа и надбровных дуг. Этот симптом характерен и носит название «львиная морда».
На месте инфильтратов появляются узелки — лепромы. Проказа затрагивает слизистые дыхательных путей. Нос деформируется. Голосовая щель сужается. Страдают глаза. Распространение лепром продолжается в лимфатических узлах, яичках и печени.
Неопределенный
Вместо характерных высыпаний присутствует немного гиперемированных пятен с размытыми границами. Палочка Хансена не определяется. Гистология дает картину хронического дерматоза. Состояние больного хорошее.
Поражается периферическая нервная система. Дальнейшее развитие покажет положительная или отрицательная реакция на лепроминовую пробу. В первом случае возможен только туберкулоидный сценарий, во втором — лепроматозный.
К стертым формам относят лепру Лусио. Визуально она напоминает склеродермию и микседему. Характеризуется васкулитом, изъязвлениями, тромбозом кожных кровеносных сосудов. Позже приводит к ихтиозу.

При получении лечения больные малоконтагиозны. В Каракалпакском лепрозории (Россия) пациенты и врачи общаются без индивидуальных средств защиты.
Способы передачи инфекции и риск заражения
Медикам хорошо известно, что болезнь, именуемая проказой, – частый спутник бедности. Отсутствие возможностей для обеспечения элементарной гигиены – это фактор, повышающий риск развития заболевания. Впрочем, по мнению иммунологов, 95% населения земли сегодня имеют естественную иммунную защиту от проказы. А вот для оставшихся 5% прогнозы не столь оптимистичны.
Более того, все чаще выявляются генетические мутации, делающие иммунную систему человека уязвимой к воздействию возбудителя этой опасной инфекции. И даже просто длительное пребывание в регионах с неблагоприятной эпидемиологической ситуацией может представлять опасность для туристов или отправляющихся в них в длительную командировку людей.
Лепра опасна не только для людей. Представители экзотической фауны также страдают этим заболеванием, в частности, его носителями могут быть броненосцы и шимпанзе. Более того, отмечается существование природных источников распространения этой инфекции – практически в 100% случаев заболевшими являются сельские жители, а не горожане.
Как передается эта опасная для здоровья человека болезнь? Существует несколько способов заражения:
- через кровь при использовании нестерильных инструментов при оказании медицинской помощи, а также в косметологии и татуаже;
- воздушно-капельным путем при контакте с носителем инфекции;
- через почву в местах с высоким уровнем бактериологической опасности;
- через укосы кровососущих насекомых, например, москитов.
Ни рукопожатие, ни объятия, ни использование общей посуды не являются источником опасности. Соответственно, соблюдая стандартные санитарно-гигиенические меры, можно не опасаться заражения. Путешественники дополнительно могут использовать стерильные повязки на лицо, во избежание получения инфекции при посещении стран и регионов, где проказа особенно распространена.
Лепра этиология, патогенез
От заражения бациллой до первых проявлений может пройти от 2-3 мес. до 50 лет. Особо беззащитны дети и лица, страдающие хроническим алкоголизмом и наркоманией. При длительном контакте они значительно чаще заражаются.
Поэтому введена практика немедленного отделения новорожденного от больной матери и передача в детское учреждение или здоровым родственникам. Тогда заражение не происходит. Внутриутробное заражение не зафиксировано.
К лепре замечена высокая естественная резистентность у здоровых людей. Не все подвержены этой болезни даже при самых неблагоприятных обстоятельствах.
У некоторых лепра протекает как скрытая инфекция.

Из-за того что палочка Хансена не имеет капсулы, ее невозможно культивировать. Устойчивость во внешней среде высокая. Зараженные дома раньше сжигали.